术中开放后腹膜对妇科恶性肿瘤患者术后淋巴囊肿形成的影响
葛倩倩,陈秀芹
(郑州大学第五附属医院 妇产科,河南 郑州 450052)
术中开放后腹膜对妇科恶性肿瘤患者术后淋巴囊肿形成的影响
葛倩倩,陈秀芹
(郑州大学第五附属医院 妇产科,河南 郑州 450052)
摘要:目的探讨妇科恶性肿瘤淋巴结清扫术的患者术中开放后腹膜对术后淋巴囊肿形成的影响。方法回顾性分析2009年10月-2015年4月该院收治的267例妇科恶性肿瘤行广泛子宫切除或全子宫切除及盆腔淋巴结清扫术患者的临床资料。其中开放后腹膜组148例,关闭后腹膜组119例。比较两组手术时间、术后72h盆腹腔引流量、手术后发热时间、术后肛门排气时间及淋巴囊肿形成的差异。结果开放后腹膜组淋巴囊肿发生率为5.4%,关闭后腹膜组患者淋巴囊肿发生率为17.6%,开放后腹膜组术后淋巴囊肿的形成率低于关闭后腹膜组(P<0.05)。在术后形成淋巴囊肿的患者中,开放后腹膜组3例、关闭后腹膜组8例患者出现轻微临床症状。开放后腹膜组术后72h盆腹腔引流量多于关闭后腹膜组(P<0.05)。两组患者术后肛门排气时间及术后发热时间比较,差异无统计学意义(P>0.05)。结论妇科恶性肿瘤盆腔淋巴结清扫术中开放后腹膜可以有效降低术后盆腔淋巴囊肿的发生率。
关键词:妇科恶性肿瘤;盆腔淋巴结清扫;开放后腹膜;淋巴囊肿淋巴囊肿中图分类号:R 551.2
文献标识码:B
宫颈癌、卵巢癌、子宫内膜癌等是女性生殖道常见的恶性肿瘤,其治疗主要包括手术、化疗、放疗和生物治疗等方法。虽然对于不同肿瘤类型手术的范围和方式有所不同,但是广泛子宫切除或全子宫切除及盆腔淋巴结清扫术是目前治疗妇科恶性肿瘤和手术分期的重要手段之一[1]。淋巴囊肿是术后常见的并发症之一,轻者无明显临床症状,重者常有发热、腹痛、下肢水肿、输尿管梗阻等症状,严重影响患者术后的生活质量[2]。文献报道,该类患者术后淋巴囊肿的发生率为4.3%~48.0%[3]。因此,如何在术式上加以改进从而有效地预防淋巴囊肿的形成成为临床上预防该类并发症所面临的主要问题。目前,比较明确的术中预防淋巴囊肿形成的措施主要包括:①开放后腹膜;②充分结扎淋巴组织断端;③网膜固定术+网膜成形术;④引流管的合理放置;⑤阴道残端不闭合[4]。本院妇产科采取开放后腹膜的方法以降低患者术后淋巴囊肿的发生率,现报道如下。
1 资料与方法
1.1一般资料
选取2009年10月-2015年4月在本院妇科行广泛子宫切除或全子宫切除和盆腔淋巴结清扫术的妇科恶性肿瘤患者267例。其中,宫颈癌147例,子宫内膜癌89例,卵巢癌31例;年龄35~55岁;美国麻醉医师协会(American Society Of Anesthesiologists,ASA)分级Ⅰ或Ⅱ级,纳入标准:①病理确诊为妇科恶性肿瘤;②行广泛子宫切除或全子宫切除和盆腔淋巴结清扫;③术前无放疗及化疗史;④无其他恶性肿瘤;⑤术后生存时间>12个月。排除合并心、肝、肺、肾疾病,以及神经、精神及血液系统疾病的患者。将患者随机分为两组。其中,开放后腹膜组148例,关闭后腹膜组119例。
1.2手术方法
所有患者在全身麻醉下行广泛子宫切除或全子宫切除和盆腔淋巴结清扫术。切除淋巴结采取连续、整块的方法。一组开放后腹膜,另一组关闭后腹膜。对淋巴管断端采用丝线结扎或单极电刀凝切,对较粗大的淋巴管采用4号丝线结扎,术中充分闭合淋巴管断端。术毕所有患者采用盆腔放置几丁糖防止肠粘连,阴道置T型胶管引流。引流管拔出标准:术后≥72h、引流量<60ml,拔除引流管。
1.3术后处理
术后嘱患者床上活动下肢、家属按摩下肢、抬高下肢及腹部压盐袋等,以促进淋巴回流并压迫淋巴管断端和手术的创面。指导正确体位,术后24 h可采取半坐卧位,有利于盆腔炎症局限及盆腔引流。
1.4淋巴囊肿诊断标准
淋巴囊肿多在术后5~8 d形成[5]。术后形成的淋巴囊肿多无临床症状,少数轻微临床症状表现为下腹部不适、盆腔包块、下肢轻度水肿等,较严重的临床症状表现为下肢静脉回流障碍、输尿管梗阻、膀胱及直肠等压迫症状等。体格检查发现下腹部触及大小不等的肿物,伴或不伴有压痛。所有患者在术后第10天行B超检查来判断淋巴囊肿形成的情况。B超可探及盆腔或者腹股沟区液性暗区或无回声区,边界清楚,内部光点均匀,形态规则或者不规则,部分可见边缘回声增厚,并经证实非盆腔内血管[6]。
术后形成的淋巴囊肿无临床症状的仅需定期随访,少数轻微症状的可保守治疗,如局部理疗及中药大黄芒硝外敷1~2周后,症状均可减轻或消失。但是引起明显症状的淋巴囊肿需临床处理,甚至住院再次手术,增加患者的精神负担及经济压力。
1.5观察指标
主要观察指标为两组手术时间、术后72 h盆腹腔引流量、手术后发热时间、术后肛门排气时间及淋巴囊肿形成的差异。手术时间指从皮肤切开至缝合完毕的时间。术后72 h盆腹腔引流量为开放置于盆腹腔的引流管,计算72h引流量。72 h后引流液≤60 ml可拔管,>60 ml继续留置引流管,待引流液≤60 ml后拔管,计算总的引流量。术后肛门排气时间即麻醉起效至术后真正第1次排气的时间。术后发热时间指术后体温>37.3℃至恢复到24 h 4次体温正常时间。淋巴囊肿的形成情况由体格检查及彩超检查提示并确诊。
1.6统计学方法
采用SPSS 21.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,用t检验,计数资料以率表示,用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1两组患者一般情况比较
两组在例数、年龄、清扫淋巴结的个数及淋巴结阳性转移例数方面比较,差异无统计学意义(P>0.05)(见表1)。两组术后肛门排气时间、术后发热时间比较,差异无统计学意义(P>0.05);两组术后淋巴囊肿发生率、手术时间、术后72 h盆腹腔引流量比较,差异有统计学意义(P<0.05),开放后腹膜组术后淋巴囊肿发生率降低,手术时间缩短,但术后72 h盆腹腔引流量增加(见表2)。
2.2术后淋巴囊肿形成情况比较
开放后腹膜组148例术后形成淋巴囊肿8例(5.4%),单侧发生5例,双侧发生3例,有较轻临床症状的3例,无严重病例,其余无明显临床症状。其中最大淋巴囊肿为3 cm×5 cm,最小淋巴囊肿为1cm×2cm。
关闭后腹膜组119例术后形成淋巴囊肿21例(17.6%),单侧发生12例,双侧发生9例,有症状的11例,较轻临床症状的8例,严重的3例。1例患者术后反复发热,无感染迹象,查彩超提示左侧盆腔形成9 cm×8 cm×4 cm大小囊肿,住院再次开腹手术切除囊肿后发热消失。1例患者左侧盆腔囊肿压迫左侧髂静脉,且左股隐静脉血栓形成,出现下肢静脉回流障碍,再次住院后行左盆腔囊肿穿刺引流术,术后局部引流可,但囊肿无明显缩小,改行放置双腔引流管持续负压引流,术后盆腔引流液逐渐减少,但彩超仍提示囊肿压迫髂静脉,最后行静脉支架置入术后复查彩超提示囊肿机化,对髂静脉压迫减轻,下肢回流障碍明显好转,但需终生服用华法令。1例患者出现输尿管压迫症状,在B超引导下行囊液抽吸术,并于局部注射抗菌素后压迫症状消失。
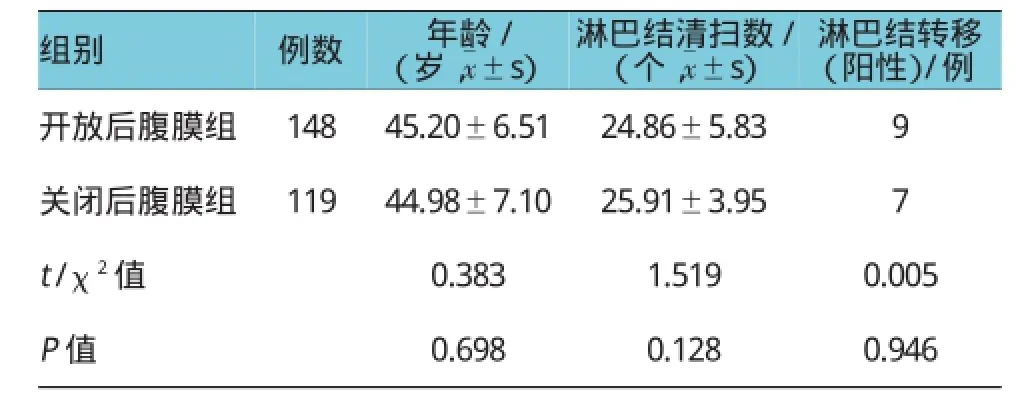
表1 两组一般情况比较
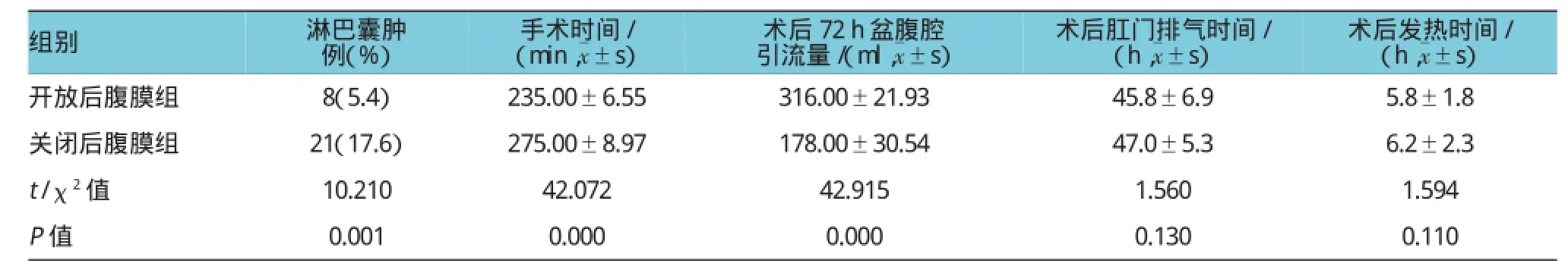
表2 两组术中、术后比较
3 讨论
目前,盆腔淋巴囊肿形成的原因尚不清楚。BENITO等[7]认为盆腔淋巴囊肿主要与盆腔淋巴结清扫术有关,并认为淋巴结清扫术是术后并发症的独立危险因素,清扫数目越多,术后淋巴囊肿的发生率越高。TAM等[8]认为淋巴囊肿主要发生在受损的淋巴管,下肢回流的淋巴液积聚在后腹膜而形成囊肿,淋巴管受损后侧支循环建立或再通也能促进淋巴囊肿的形成。本研究中,对于妇科恶性肿瘤行盆腔淋巴结清扫术的患者,术中由于淋巴管受损,回流途径被打断,术后淋巴囊肿形成的风险大为增加。因此,本研究中对部分受试患者采取不关闭后腹膜以保持淋巴回流通畅的方式,结果发现,未关闭后腹膜组患者术后淋巴囊肿发生率低于关闭后腹膜组的患者。
盆腔内存在丰富的淋巴系统,传统的盆腔淋巴结清扫术均关闭后腹膜,这在一定程度上导致下肢回流的淋巴液、出血及术中冲洗液滞留在后腹膜的死腔如闭孔、直肠、膀胱侧窝等部位,极易导致淋巴液贮留并包裹机化,形成淋巴囊肿。而开放腹膜时,裸露的浆膜层能通过间皮细胞迁移到适合的基质中,开始修复并自发愈合。开放盆腹膜能够使更多的淋巴液流入腹腔,通过重吸收过程防止淋巴囊肿的发生[9]。SAZUKI等[10]提出盆腔淋巴洁清除术中盆腔后腹膜部分不闭合能预防淋巴囊肿的形成,发生率由52%降至23%。JANSCHEK等[11]认为不缝合盆腔腹膜肠蠕动恢复较快,还可减少副损伤等潜在危险,开放的后腹膜使创面漏出的淋巴液直接进入腹腔,被具有强大通透性的腹膜吸收,直接进入腹腔液循环而避免局部包裹形成囊肿。文悦丹[12]研究发现,开放后腹膜术后淋巴囊肿的发生率较关闭后腹膜降低。本研究中,开放后腹膜组患者的手术时间短于关闭后腹膜组,提示开放后腹膜简化手术步骤,缩短手术时间。同时开放后腹膜组的术后72h盆腹腔引流量明显多于关闭后腹膜组,说明开放后腹膜有利于盆腹腔积液充分引流,结果显示,开放后腹膜组的淋巴囊肿形成率低于关闭后腹膜组。
传统观念认为缝合后腹膜能防止粘连,减少感染等并发症发生,但是动物实验及临床应用观察支持相反的观点,缝合导致的腹膜及血管损伤可能是粘连形成的重要原因,缝合后腹膜的常规术式需要重新评估[13]。WOYTON等[14]报道,妇科开腹手术中不缝合脏层腹膜可减少粘连的发生率,并能预防由于缝合脏层腹膜造成的输尿管移位甚至结扎。LUCIANO 等[15]报道,后腹膜关闭术后盆腔粘连的发生率是不缝合的2倍,并易发生肠梗阻。本研究结果显示,两组患者术后肛门排气时间比较,差异无统计学意义,说明开放后腹膜没有增加肠粘连的机率,也并没有影响肠蠕动功能的恢复。这可能与本研究纳入患者的年龄层次为青壮年女性、无其他合并疾病、术中使用防止粘连药物及术后康复指导,如鼓励早期下床活动等有关。
综上所述,妇科恶性肿瘤盆腔淋巴结清扫术中开放后腹膜,可简化手术操作,缩短手术时间,术后盆腹腔液充分引流,较关闭后腹膜可显著降低术后盆腔淋巴囊肿的发生率。
参考文献:
[1]杨菁,贺敏,邢辉,等.腹腔镜下广泛子宫切除+盆腔淋巴结清扫术与传统开腹手术在早期子宫恶性肿瘤治疗中的比较[J].中国医药导报,2014,11(28):47-49.
[2]WEINBERGER V,CIBULA D,ZIKAN M.Lymphocele:prevalence and management in gynecological malignancies[J].Exp Rev Anticancer Ther,2014,14(3):307-317.
[3]TSUDA N,USHIJIMA K,KAWANO K,et al.Prevention of lymphocele development in gynecologic cancers by the electrothermalbipolar vesselsealing device[J].JGynecolOncol, 2014,25(3):229-235.
[4]郄明蓉,王卡娜.盆腔淋巴结清扫术后淋巴囊肿的防治策略[J].中华妇幼临床医学杂志:电子版,2014,10(5):572-575.
[5]连利娟,林巧稚.妇科肿瘤学[M].第4版.北京:人民卫生出版社,2006: 312-338.
[6]何秀丽,兰竹,孔德娜,等.超声介入治疗妇科恶性肿瘤术后盆腔淋巴囊肿的疗效分析[J].中国临床医学影像杂志,2013,24(9): 668-669.
[7]BENITO V,ROMEU S,ESPARZA M,et al.Safety and feasibility analysis of laparoscopic lymphadenectomy in pelvic gynecologic malignancies:a prospective study[J].Int JGynecol Cancer, 2015,25(9):1704-1710.
[8]TAM K F,LAM K W,CHAN K K,et al.Natural history of Pelvic lymphocysts as observed by ultrasonography after bilateral pelvic lymphadenectomy[J]Utrasound Obstet Gynecol,2008,32(1): 87-90.
[9]PARK N Y,SEONG W J,CHONG G O,et al.The effect of nonperitonization and laparoscopic lymphadenectomy for minimizing the incidence of lymphocyst formation after radical hysterectomy for cervical cancer[J].Int J Gynecol Cancer,2010,20(3): 443-448.
[10]SUZUKI M,QHWADA M,SATO I.Pelvic lymphocysts followingretroperitoneallymphadenectomy:retroperitonealpartial no-closure for ovarian and endometrial cancers[J].J Surg Oncol, 1998,68(3):149-152.
[11]JANSCHEK E C,HCHLAGSCHWANDTNER M,NATHER A,et al.A study of non-closure of peritonerm atvaginal hysterectomy[J]. Arch Gynecol Obstet,2003,267(4):213-216.
[12]文悦丹.妇科肿瘤手术中开放后腹膜与关闭后腹膜对术后淋巴囊肿形成的影响[J].中国社区医师,2014,30(36):87-89.
[13]IRION O,LUZUY F,BEGUIN F.Nonclosure of the visceral and parietal peritoneum at caesarean section:a randomised controlled trial[J].Br J Obstet Gynaecol,1996,103(7):690-694.
[14]WOYTON J,FLORJANSKI J,ZIMMER M,et al.Non-closure ofthevisceralperitoneumduringabdominalgynecological surgery[J].GinekolPol,2001,72(8):652-657.
[15]LUCIANO A A,HAUSER K S,BRENDA J.Evaluation of commonly used adjuvants in the prevention of postoperative adhesjions[J].Am J Obstet Gynecol,1983,146(1):88-92.
(童颖丹编辑)
DOI:10.3969/j.issn.1005-8982.2016.13.016
文章编号:1005-8982(2016)13-0085-04
收稿日期:2015-11-09
[通信作者]陈秀芹,E-mail:Chenxq@163.com
Impact of opening retroperitoneum on formation of postoperative lymphocyst in patients with gynecological cancer
Qian-qian Ge,Xiu-qin Chen
(Department of Gynecology and Obstetrics,the Fifth Affiliated Hospital of Zhengzhou University,Zhengzhou,Henan 450052,China)
Abstract:Objective To discuss impact of opening retroperitoneum in pelvic lymph node dissection on formation of post-operative lymphocyst in patients with gynecological cancer.Methods Totally 267 patients of gynecologic malignancies who underwent radical hysterectomy or panhysterectomy and pelvic lymph node dissection from October 2009 to April 2015 were divided into two groups:open-retroperitoneum group(group A,148 cases)and close-retroperitoneum group(group B,119 cases).The differences in operation time,72-hour drainage volume,postoperative fever time,postoperative anal exhaust time and number of pelvic lymphocysts were compared between the two groups.Results The rate of lymphatic cyst formation was 5.4%in the group A which was significantly lower than 17.6%in the group B(P<0.05).There were 3 cases in the group A and 8 cases in the group B with mild clinical symptoms and signs.The 72-hour pelvic drainage volume after operation in the group A was higher than that in the group B(P<0.05).The postoperative anal exhaust time and postoperative fever time were significantly different between the two groups(P>0.05).Conclusions Opening retroperitoneum during pelvic lymphadenectomy for gynecologic malignancies can effectively prevent the formation of postoperative pelvic lymphcysts.
Keywords:gynecological cancer;pelvic lymphadenectomy;opening retroperitoneum;lymphocyst

