围手术期持续服用抗凝药物对胆囊微创手术出血的影响
师阳,周旭坤,常乐,刘护民
(新疆生产建设兵团医院 普外科,新疆 乌鲁木齐 830000)
围手术期持续服用抗凝药物对胆囊微创手术出血的影响
师阳,周旭坤,常乐,刘护民
(新疆生产建设兵团医院 普外科,新疆 乌鲁木齐 830000)
目的探讨围手术期持续服用阿司匹林对腹腔镜下胆囊切除术(LC)出血的影响。方法选取2013年1月-2015年5月在该院行LC的132例胆囊疾病患者为研究对象,均长期口服阿司匹林,随机分为观察组和对照组,对照组术前7 d及术后3 d停用阿司匹林,观察组患者围手术期持续服用阿司匹林,比较两组患者的术中出血量、手术时间、中转开腹率、术后出血率、输血率、血栓发生率、术后引流量、总住院时间及总住院费用。结果两组的术中出血量、手术时间、中转开腹率、术后引流量、总住院时间及费用比较,差异无统计学意义(P>0.05),两组患者无一例出现术后出血、贫血、输血、再手术、血栓并发症等。结论对于长期口服阿司匹林(75~100 mg/d)的择期行LC患者而言,围手术期持续服用阿司匹林不会增加术中和术后出血的发生风险,不会影响手术时间及住院时间。
阿司匹林;腹腔镜下胆囊切除术;出血
随着人们生活水平的提高及饮食结构的改变,加上人口老龄化,国内冠状动脉粥样硬化性心脏病(以下简称冠心病)、脑卒中、高血压等心脑血管疾病越来越常见,临床上阿司匹林等抗凝药物的应用也更加普遍,虽然口服该抗凝药物能防止血栓形成,显著改善患者的预后,尤其是在冠心病的防治中起重要作用[1],但对于要接受外科手术患者而言,若术前不停用阿司匹林可能会增加术中和术后出血的风险,故临床上多在停用阿司匹林7~10 d以后才进行手术。但近年来这一理念开始遭到质疑,对术前要不要停用阿司匹林有较大争议。目前对于结石、息肉等胆囊疾病患者而言,腹腔镜下胆囊切除术(lapamscopic cholecystectomy,LC)已经成为其首选术式,其创伤小、手术时间短,出血量较少且容易控制,对于长期服用阿司匹林的患者而言,术前是否应该停用阿司匹林或停用多长时间方才能手术目前尚未定论。因此笔者开展这一单中心的前瞻性随机对照研究,旨在探讨围手术期持续服用阿司匹林对LC手术出血的影响,为临床提供参考依据,现报道如下。
1 资料与方法
1.1研究对象
选取2013年1月-2015年5月在本院行LC 的132例胆囊疾病患者为研究对象。纳入标准:①因胆囊结石、息肉等择期行LC,术前血常规、肝肾功能及凝血功能均正常,无手术禁忌证;②因动脉粥样硬化疾病术前口服阿司匹林75~100 mg/d,持续≥6个月;③年龄18~65岁;④临床资料完整可靠。排除标准:①因急性胆囊炎等原因行急诊LC手术;②术中或术后病理回报为胆囊恶性肿瘤;③合并血液系统疾病;④因术中胆囊动脉结扎不牢固引起术后出血;⑤围手术期未按要求口服阿司匹林,中途退出本研究。所有患者自愿加入本研究,并签署知情同意书。本研究符合医学伦理学原则,并获得医院伦理委员会的批准。
1.2研究方法
采用随机数字表法随机将132例入选本研究的患者随机分为观察组和对照组,两组各66例,观察组患者围手术期继续服用阿司匹林,对照组患者术前停用阿司匹林1周后进行LC手术,术后第3天开始继续口服阿司匹林。全部患者的LC由同一个手术组的医生进行,术中采用气管内插管全身麻醉,采用三孔腹腔镜,气腹压力控制在12~14 mmHg,术中均成功切除胆囊,充分止血,并记录术中出血量及手术时间。部分患者因出血过多等原因中转开腹,术后在胆囊窝留置引流管,术后观察引流液的颜色及引流量,若无术后出血,则在术后第2天拔除引流管。
1.3观察指标
比较两组患者的性别、年龄、体重指数(body mass index,BMI)、口服阿司匹林的时间及病史等基线资料,并通过病程记录比较两组患者的术中出血量、手术时间、中转开腹率等术中情况,以及术后出血率、输血率、血栓发生率、引流量等术后情况、总住院时间、总住院费用。
1.4统计学方法
采用SPSS 19.0统计软件进行数据分析,计数资料则以均数±标准差(±s)表示,以率表示,用χ2检验,定量资料若呈正态分布,用t检验,否则用中位数和四分位数间距表示,用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1两组基线资料比较
两组的性别、年龄、BMI、口服阿司匹林的时间及病史比较,差异无统计学意义(P>0.05),具有可比性。见表1。
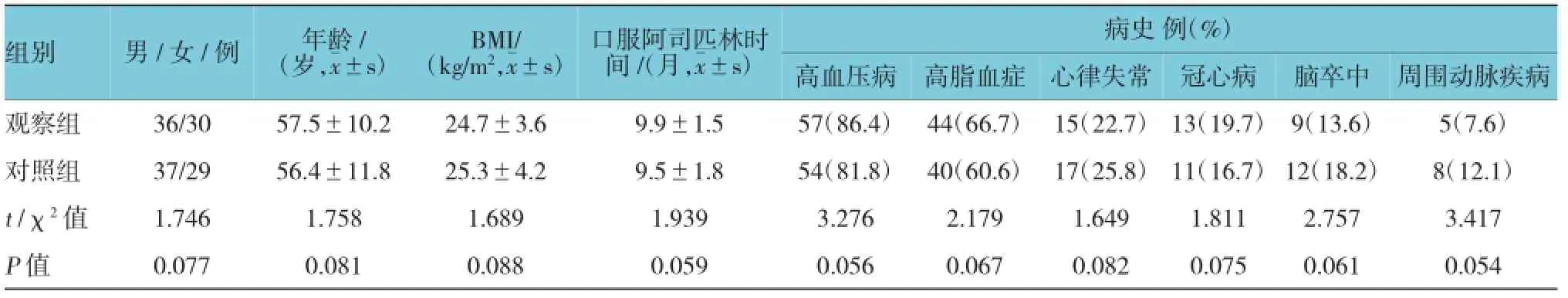
表1 两组基线资料比较 (n=66)
2.2两组术中资料比较
全部患者术中成功切除全部胆囊,两组患者术中出血量、手术时间、中转开腹率比较,差异无统计学意义(P>0.05)。见表2。
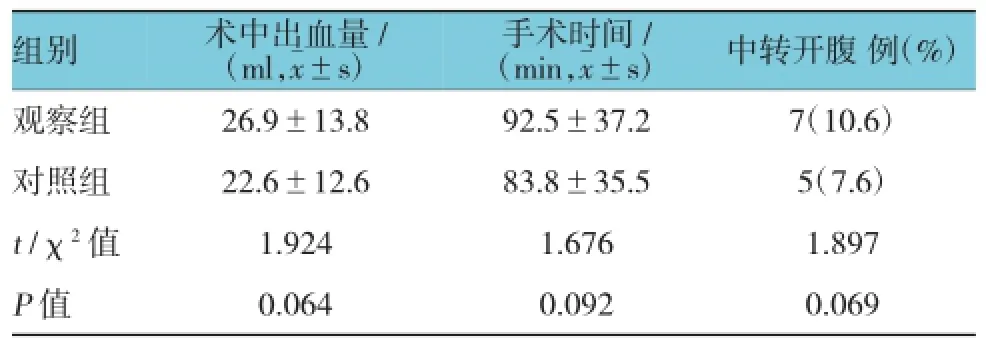
表2 两组术中资料比较 (n=66)
2.3两组术后资料、总住院时间及费用比较
全部患者术后未发生出血及贫血,无一例需要输血及再手术,同时也未出现血栓栓塞性事件。两组患者术后引流量、总住院时间及费用比较,差异无统计学意义(P>0.05)。见表3。
表3 两组术后引流量、总住院时间及费用比较(n=66,±s)
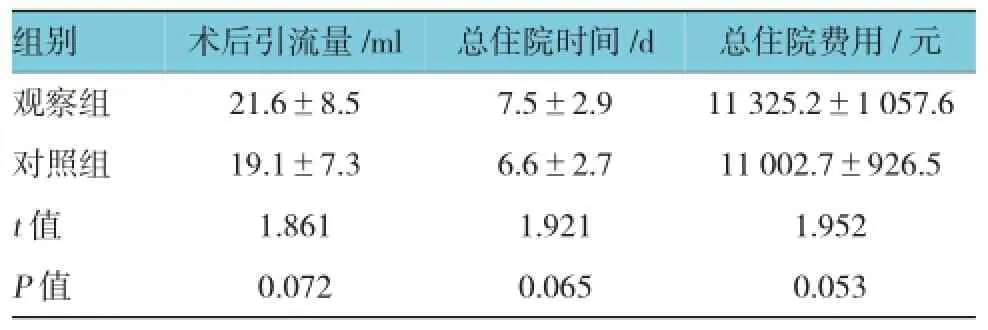
表3 两组术后引流量、总住院时间及费用比较(n=66,±s)
组别总住院费用/元观察组 21.6±8.5 7.5±2.9 11 325.2±1 057.6对照组 19.1±7.3 6.6±2.7 11 002.7±926.5 t值 1.861 1.921 1.952 P值 0.072 0.065 0.053术后引流量/ml 总住院时间/d
3 讨论
阿司匹林,即乙酰水杨酸,是临床上最常用的非甾体抗炎药,不仅能起到解热镇痛、抗风湿的功效,还能抑制血小板的聚集,阻止血栓形成,常用于冠心病、脑卒中等心脑血管疾病。有研究证实,阿司匹林能减少19%的严重血管事件,其中可使非致死性心肌梗死的风险降低1/3、非致死性脑卒中的风险降低25%、致死性血管风险降低1/6[2]。由于阿司匹林是通过抑制环氧化酶-1的活性来抑制血小板的聚集,其作用时间持续7~10 d,因此,临床上通常在停用阿司匹林1周后才进行外科手术,以降低术中和术后的出血风险,但停用阿司匹林也会增加围手术期血栓栓塞的发生风险,甚至影响患者的远期预后,这个矛盾问题目前仍然没有解决,对术前是否需要停用阿司匹林仍没有定论。笔者认为,应该由患者的手术类型及具体病情来决定是否需要停用阿司匹林。贺昭忠等[3]回顾性分析96例长期口服阿司匹林并接受颅脑手术患者的临床资料,结果表明,术后颅脑出血率达5.2%,明显高于未服用阿司匹林者,术前停用阿司匹林的术后硬膜外引流量显著少于未停用者,故其建议长期口服阿司匹林的患者在颅脑手术前需停用阿司匹林7~10 d。于书卿等[4]则认为术前停用阿司匹林2周后进行颅脑手术是安全可靠的。
近年来,越来越多的学者支持术前无需停用阿司匹林。GERSTEIN等[5]认为,术前停用阿司匹林可能不仅达不到心血管保护作用,反而会出现药物反跳现象,增加急性血栓的发生风险。这可能是由于对于长期阿司匹林患者而言,突然停用可能增加血栓素A2的活性,并降低纤溶能力,故增加血栓栓塞的风险。另外,手术创伤、炎症反应、缺氧等均可能进一步促进血小板的黏附作用,增加斑块的不稳定性,雒向宁等[6]的随机对照试验(randomized controlled trial,RCT)研究结果表明,围手术期口服阿司匹林能显著降低非心脏手术患者主要心脏不良事件的发生风险。并且国内外的多个研究结果表明,停用阿司匹林并未明显增加围手术期出血风险,故对术前停用阿司匹林1周这个传统理念产生质疑[5]。武恒朝[7]研究表明,选择性绿激光前列腺汽化术具有较好的止血特性,没有显著增加口服抗凝药物患者术后继发出血的风险。辛建伟[8]的单中心RCT研究结果表明,对于接受非体外循环冠脉旁路移植术的患者而言,术前不停用阿司匹林未增加患者围手术期出血及相关并发症的发生风险,也没有增加患者脑卒中与心肌梗死的发生率及住院死亡率。辛建伟[8]回顾性分析361例行经尿道前列腺电切术(transurethral resection of the prostate,TURP)患者的临床资料,结果表明,围手术期口服阿司匹林组、术前10 d及围手术期停用阿司匹林组、未服用阿司匹林组的术中出血量和停止膀胱冲洗时间比较,差异无统计学意义。虽然围手术期口服阿司匹林组的术后出血量较另外两组更多,但其认为没有太多临床意义,考虑到口服阿司匹林对预防心血管事件的意义故建议行TURP术不需要停用阿司匹林[9]。对于腹部手术而言,该结论同样适用[10]。ANTOLOVIE等[11]研究表明,对于行LC及结直肠癌患者而言,围手术期应用阿司匹林未明显增加其出血量及术后病死率。1个RCT研究结果表明,对于行胆囊切除术、结直肠切除术及疝修补术患者而言,围手术期服用阿司匹林并没有增加非高风险患者严重出血的风险[12]。国外一份最新的研究认为,对于急诊LC患者而言,长期口服小剂量阿司匹林不增加术中出血量、术后贫血、输血的发生率及中转开腹率[13]。
本研究将132例长期口服阿司匹林并择期行LC患者随机分为观察组(不停用阿司匹林)和对照组(术前停用阿司匹林1周),结果表明,两组的术中出血量、手术时间、中转开腹率、术后引流量、总住院时间及费用比较,差异无统计学意义(P>0.05),两组患者无一例出现术后出血、贫血、输血、再手术、血栓并发症等,手术成功完成。因此,笔者建议对于长期口服阿司匹林且无明显出血风险的择期LC患者,术前及术后均无需停用阿司匹林,其不会显著增加术中和术后出血的风险。但本研究仍有不足之处:①本实验为单中心研究,样本量不多;②本研究未对患者进行心血管风险的分级,虽然全部患者围手术期均未出现出血或血栓,但这可能是由于纳入的患者心血管病发生风险较低导致,故更可信的结果有待大样本的多中心研究来证实。
综上所述,对长期口服阿司匹林(75~100 mg/d)的择期行LC术患者而言,围手术期持续服用阿司匹林不会增加术中和术后出血的发生风险,不会影响手术时间及住院时间。
[1]COLLINS R,PETO R,HENNEKENS C,et al.Aspirin in the primary and secondary prevention of vascular disease:collaborative meta-analysis of individual participant data from randomised trials[J].Lancet,2009,373(9678):1849-1860.
[2]蔡莉.泮托拉唑用于阿司匹林联合氯吡格雷治疗急性ST段抬高心肌梗死36例[J].中国药业,2015,24(21):249-250.
[3]贺昭忠,郑淑芳,吴学松,等.长期服用阿司匹林患者颅脑手术的策略[J].中华神经外科疾病研究杂志,2010,9(6):542-544.
[4]于书卿,王集生,季楠,等.颅脑外科手术前服用阿司匹林与术后颅内出血的相关性研究[J].北京医学,2014,36(5):371-372.
[5]GERSTEIN N S,SCHULMAN P M,GERSTEIN W H,et al. Should more patients continue aspirintherapy perioperatively?Clinical impact of aspirin withdrawal syndrome[J].Ann Surg,2012,255(5):811-819.
[6]雒向宁,王禾,杨波.选择性绿激光前列腺汽化术患者围手术期维持口服抗凝药的安全性与手术效果探讨[J].中国现代医学杂志,2012,22(15):84-87.
[7]武恒朝.术前不停用阿司匹林对非体外循环冠状动脉旁路移植术后早期的影响[D].北京:北京协和医学院,2011.
[8]辛建伟.围手术期口服阿司匹林对经尿道前列腺电切术出血的影响[D].济南:山东大学,2014.
[9]WO1F A M,PUCEI M J,GABALE S D,et al.Safety of perioperative aspirin therapy in pancreatic operations[J].Surgery,2014,155(1):39-46.
[10]ONO K,IDANI H,HIDAKA H,et al.Effect of aspirin continuation on blood loss and postoperative morbidity in patients undergoing laparoscopic cholecystectomy or colorectal cancer resection[J].Surg Laparosc Endosc Percutan Teeh,2013,23(1):97-100.
[11]ANTOLOVIE D,RAKOW A,CONTIN P,et al.A randomized controlled pilot trial to evaluate and optimize the use of anti-platelet agents in the perioperative management in patients undergoing general and abdominal surgery-the APAP trial[J]. Langenbecks Arch Surg,2012,397(2):297-306.
[12]JOSEPH B,RAWASHDEH B,AZIZ H,et al.An acute care surgery dilemma:emergent laparoscopic cholecystectomy in patients on aspirin therapy[J].Am J Surg,2015,209(4):689-694.
[13]国世刚,孔健,李国明,等.阿司匹林持续应用对腹腔镜胆囊切除术中和术后出血的影响[J].中华肝胆外科杂志,2015,21(4):244-247.
(童颖丹 编辑)
Effect of perioperative continuous use of Aspirin on bleeding in minimally-invasive surgery of gallbladder
Yang Shi,Xu-kun Zhou,Le Chang,Hu-min Liu
(Department of General Surgery,Xinjiang Production and Construction Corps Hospital,Urumqi,Xinjiang 830000,China)
Objective To investigate the effect of perioperative continuous use of Aspirin on bleeding in laparoscopic cholecystectomy(LC).Methods Totally 132 patients who underwent LC from January 2013 to May 2015 in our hospital and had long-term use of Aspirin were enrolled into the study.They were randomly divided into observation group and control group.The patients in the control group stopped use of Aspirin 7 days before operation and 3 days after operation while the cases in the observation group continuously used Aspirin during perioperative period.The intraoperative bleeding,operation time,rate of conversion to laparotomy,postoperative bleeding rate,postoperative blood transfusion rate,rate of major thromboembolic events,postoperative drainage volume,total hospital stay and hospital expenses were compared between the two groups.Results There was no significant difference in the intraoperative bleeding,operation time,rate of conversion to laparotomy,postoperative drainage volume,total hospital stay or hospital expenses between the two groups(P>0.05). None of the patient had postoperative bleeding,blood transfusion or major thromboembolic events.Conclusions For patients undergoing elective LC who have long-term use of Aspirin(75-100 mg/d),perioperative continuous use of Aspirin does not increase the risk of intraoperative or postoperative bleeding,and would not affect the operation time or hospital stay either.
Aspirin;laparoscopic cholecystectomy;bleeding
R973.2
B
10.3969/j.issn.1005-8982.2016.09.020
1005-8982(2016)09-0093-04
2015-11-09

