经皮穿肝胆管支架置入术治疗恶性梗阻黄疸发生早期胆道感染的风险及对策
康庆民,侯文静,刘金龙,王海龙,孙树臣,张海生,朱晓琳
(1.承德医学院附属医院肝胆外科,河北承德067000;2.天津市中心妇产科医院超声科,天津300000;3.河北省承德市隆化县医院普外科,河北承德067000;4.天津市肿瘤医院肝胆外科,天津300060)
经皮穿肝胆管支架置入术治疗恶性梗阻黄疸发生早期胆道感染的风险及对策
康庆民1,侯文静2,刘金龙3,王海龙3,孙树臣3,张海生3,朱晓琳4
(1.承德医学院附属医院肝胆外科,河北承德067000;2.天津市中心妇产科医院超声科,天津300000;3.河北省承德市隆化县医院普外科,河北承德067000;4.天津市肿瘤医院肝胆外科,天津300060)
摘要:目的研究恶性梗阻黄疸患者接受经皮穿肝胆管支架置入后发生早期胆道感染的危险因素,探讨可行治疗方案。方法观察128例恶性梗阻黄疸患者行支架置入术后1个月内发生胆道感染情况。应用单因素及多因素分析法针对相关危险因素进行统计学分析。结果128例患者引流成功率71.1%(91/128),早期胆道感染发生率30.4%(39/128)。年龄、致胆管狭窄类型、梗阻部位、黄疸持续时间、支架位置及术后胆红素下降比为差异具有统计学意义的危险因素,后3者为独立危险因素。支架跨过十二指肠大乳头患者引流成功率高82.5% (47/57),早期胆道感染发生率19.2%(11/57)低于未跨过组38.0%(28/71),差异有统计学意义(X2=6.053,P= 0.014)。结论经皮穿肝胆管支架置入术针对恶性梗阻黄疸患者减黄效果稳定、操作安全。支架跨过十二指肠大乳头能够迅速减黄从而降低早期胆道感染发生率。
关键词:经皮穿肝胆管支架置入;恶性梗阻性黄疸;早期胆道感染
经皮穿肝胆管支架置入术(percutaneous tranhepatic biliary stent,PTBS)已成为不可切除的恶性低位胆道梗阻的有效治疗手段[1]。研究表明,不管是塑料支架还是金属支架都对争取治疗机会、延长生存期和提高生存质量有显著的意义[2]。文献报道,PTBS术后胆道感染发生率在14.0%~55.5%之间[2],严重的胆道感染甚至2次梗阻是患者最常见也是最直接的死亡原因之一[3]。本研究针对PTBS术后胆道感染危险因素加以分析,并尝试提出适宜的解决策略。
1 资料与方法
1.1一般资料
选取2004年1~12月在承德医学院附属医院行PTBS治疗恶性胆道梗阻患者128例。其中,男性76例,女性52例,年龄(61.9±1.2)岁。诊断胆管癌74例,十二指肠乳头癌5例,胰头癌27例,胃癌肝门淋巴结转移13例,淋巴瘤9例。83例经外科病理或超声引导穿刺活检证实,另45例经2项或2项以上影像学检查结合肿瘤标志物及随访观察确诊恶性肿瘤。患者主要临床表现为腹痛、黄疸、纳差、乏力,部分患者出现皮肤瘙痒及粪便陶土色。
1.2设备与材料
西门子Artis U DSA,美国COOK胆管穿刺套装,泥鳅超滑导丝、COOK超硬导丝、血管鞘、造影导管、碘海醇、8.5TCD引流管,18 G或22 G引导穿刺针,南京微创医学科技有限公司形状记忆钛镍合金医用胆道支架。
1.3治疗方法
患者术前无发热,无白细胞升高(≥10×109/L)等感染症状。取平卧位,在X线引导下选择走向较平直、管径相对较粗的胆管为目标,根据目标胆管的位置确定进针点和进针角度。常规消毒铺巾,给予0.25%利多卡因局部皮下浸润麻醉,18 G或22 G经皮穿肝,拔除针芯,缓慢撤针并接注射器负压回抽,抽出适量胆汁,接含有碘海醇的注射器,边退外鞘边注入造影剂至肝内外胆管充分显影。顺次置入导丝、导管、超硬导丝。利用超硬导丝测量梗阻段长度,对于导丝未能顺利通过梗阻段则行单纯外引流。在导丝通过狭窄段后,扩张进针道,再沿导丝导入球囊导管扩张狭窄段并标记,沿导丝置入支架释放系统。若胆道狭窄已解除,在支架近端循导丝置入外引流管,保留3~6 d造影证实支架通畅,即可拔去引流管。若狭窄部位于胆总管远端2 cm以内,支架需跨过十二指肠乳头放置。
1.4相关因素及定义
相关因素包括年龄、性别、黄疸持续时间,术前与术后胆红素水平及下降比、致胆管狭窄类型(内生或外压)、梗阻部位(高位或低位梗阻)以及支架与壶腹关系(跨过或未跨过十二指肠乳头)。早期胆道感染的诊断依据为术后1个月内发热超过38℃,白细胞升高(≥10×109/L),胆汁培养结果阳性及黄疸加重或上腹部疼痛,无其他感染病灶存在的证据。技术成功指支架跨过狭窄段且有造影剂通过。引流成功指术后1周以内胆红素下降超过30%或接近正常。低位梗阻是指胆管狭窄段位于胆囊管汇入胆总管远端[4]。
1.5统计学方法
采用SPSS 19.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,计量资料比较用t检验,计数资料比较用Pearson X2检验。术后发生胆道感染相关因素进行单因素及多因素二元Logistic回归分析,P<0.05表示差异有统计学意义。
2 结果
2.1引流成功率及并发症
128例患者均Ⅰ期经皮肝穿刺并放置支架,术后1个月无死亡患者,技术成功率100%,引流成功率为71.1%(91/128)。82.5%(47/57)支架跨过十二指肠乳头组患者术后胆红素下降超过30%,引流成功率高于未跨过十二指肠乳头组,两组比较差异有统计学意义(X2=6.456,P=0.011)。
2.2PTBS术后胆道感染发生率及类型
128例患者术后早期胆道感染发生率30.4% (39/128),其中,男性18例,女性21例。胆道感染类型:胆管炎18例,胆囊炎5例,单纯肝脓肿3例,胆管炎合并肝脓肿7例,胆管炎合并胆囊炎6例。6例急性胆囊炎患者经皮经肝胆囊穿刺引流,4例肝脓肿经皮穿肝引流,其余均为抗炎、抑酶和止血等对症治疗。
2.3影响PTBS术后发生早期胆道感染的危险因素分析
患者年龄、致胆管狭窄类型、梗阻部位、支架位置、术前黄疸持续时间以及术后1周胆红素下降水平是影响PTBS术后早期胆道感染的因素(表1)。74例胆管内生性狭窄所致黄疸的患者中,30例(40.5%)发生胆道感染。胆管内生性狭窄患者术后发生胆道感染的风险高于胆管外压性狭窄患者(X2=8.399,P=0.004)(表1)。支架位置(OR∧=0.201,P=0.042)、黄疸持续时间(OR∧=0.311,P=0.025)及胆红素下降比(OR∧
=0.187,P=0.020)是影响PTBS术后发生早期胆道感染的独立危险因素(表2)。支架跨十二指肠大乳头组术后早期胆道感染发生率19.2%(11/57)低于支架未跨过十二指肠大乳头组38.0%(28/71),差异有统计学意义(X2=6.053,P=0.014)。见表2。
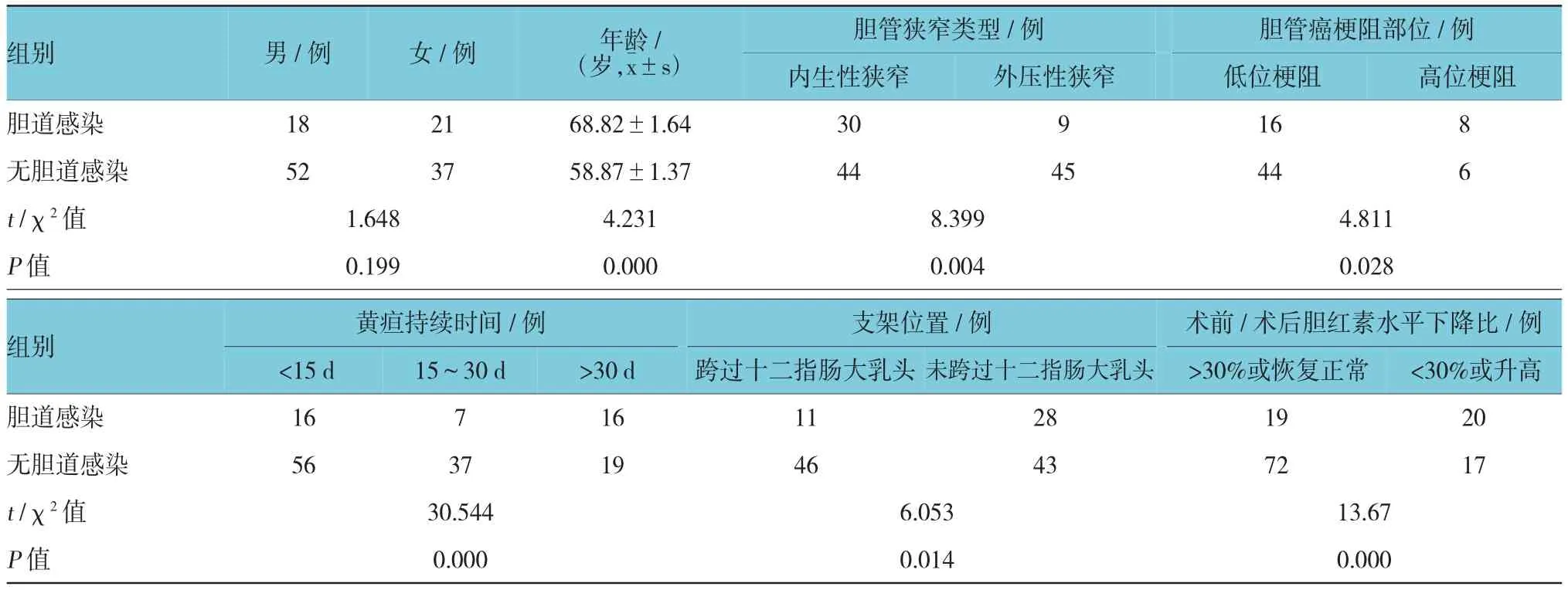
表1 PTBS术后发生早期胆道感染临床危险因素单因素分析结果
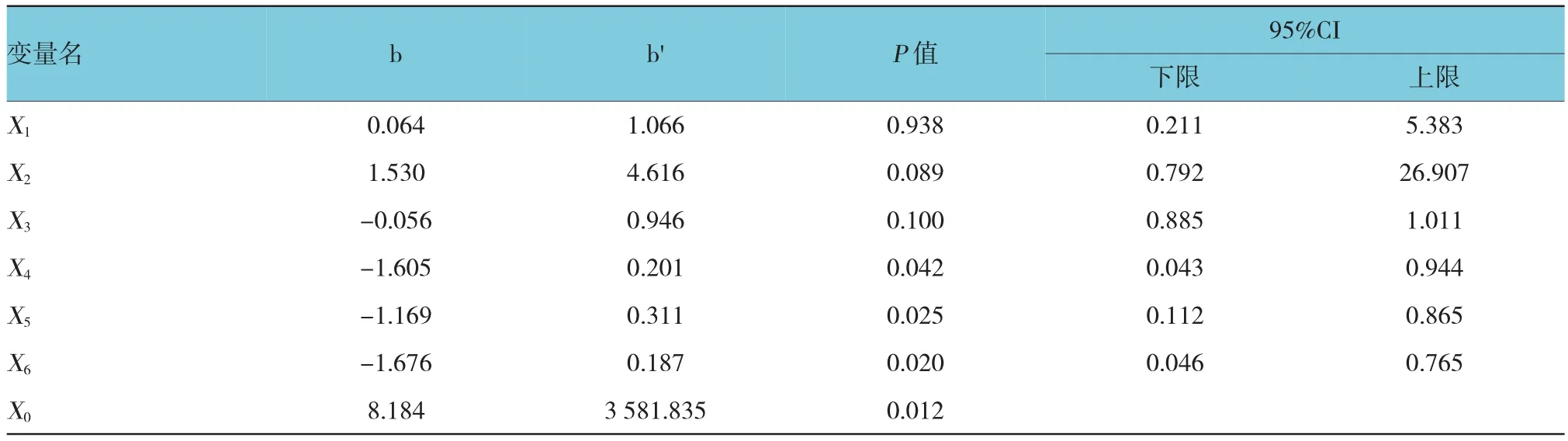
表2 PTBS术后发生胆道早期感染相关因素多因素分析结果
3 讨论
恶性梗阻性黄疸是由胆管腔内外或管壁本身的恶性病变所引起的胆管机械性阻塞,其预后较差[5]。目前认为PTBS是姑息性治疗恶性梗阻性黄疸患者安全有效的方法,与内镜下胆管支架置入术相比发生胆道感染危险更低[6]。本研究应用支架为钛镍合金胆道支架,模拟生理性胆汁引流,不引起水电解质紊乱,减少蛋白、体液的流失,对消化功能影响小[7]。胆道支架的顺利置入以导丝通过胆管狭窄段最为重要。本研究中支架置入的技术成功率为100%,本研究体会对于胆管严重狭窄,导丝无法直接通过狭窄缝隙时,可尝试重新插入血管造影导管,通过导管头端的固定弯度调整方向或角度,使亲水导丝入点正对狭窄胆管的缝隙,从而有利于支架的置入。
对于胆管炎的诊断,临床上往往根据体温、升高血清胆红素值及白细胞计数等确定。本研究发现,致胆管狭窄类型、梗阻部位、术前黄疸持续时间、支架位置及胆红素下降比是影响术后发生胆道感染的危险因素。内生性胆管狭窄造成的梗阻性黄疸在支架置入术后更容易发生胆道感染,文献中很少涉及。笔者推测一方面支架压迫肿瘤造成坏死缺血,另一方面内生性肿瘤也容易通过支架网眼或越过支架边缘引起2次狭窄继而引发炎症。而针对肿瘤外压所致的胆管狭窄放置金属支架可较长时间保持胆管通畅[8]。
针对胆管癌患者,高位梗阻患者PTBS术后胆道感染发生率高于低位梗阻患者,文献[3,9]也有类似报道。肝门胆管癌常伴有多支肝内胆管梗阻,高压注射造影剂破坏胆管屏障,造影剂的滞留是术后发生胆道感染主要原因[10]。有学者建议对于肝门部病变应多支架引流,提高引流效果[11]。笔者体会对于肝门部梗阻的患者应尽量避免所有肝内胆管都注入造影剂,对于显影的胆管,推荐将造影剂充分引流。针对此患者,结合术前影像学检查指导支架放置,不仅能减轻黄疸,还能有效减少胆管炎发生。PISELLO等[12]研究188例恶性梗阻黄疸患者使用气体造影剂比传统碘造影剂能能明显降低术后胆管炎发生率。为了减少胆道感染的发生,应在确认支架通畅早期及早拔除引流管。
本研究中支架位置、黄疸持续时间及胆红素下降比是影响PTBS术后发生早期胆道感染的独立危险因素。PTBS术中支架到底能否跨越壶腹部、壶腹功能的破坏对患者的影响临床鲜有报道[13]。跨越壶腹部支架引起的胆肠反流、胰胆反流导致支架堵塞和反流性胆管炎,使得支架置入术的临床疗效较预期大为降低。特别是对于置入胆总管末端跨越十二指肠大乳头的支架,胆道反流物不仅导致支架的物理性梗阻和有效引流管腔的缩小,也为细菌的黏附和胆管炎的发生提供条件。本研究中支架跨十二指肠大乳头组术后早期胆道感染发生率(11/57)低于支架未跨过十二指肠大乳头组(28/71),LI[4]在研究中也证实该结果。该组患者胆红素指标在支架植入术后早期显著减低,且在胆红素水平二度升高之前没有明显发热、白细胞升高等胆道感染的征象。这说明在支架置入术后早期,通畅的胆管结构和原有的胆汁流体动力确保胆汁流动最终方向,进而出现早期胆红素水平降低。早期炎症的抑制有赖于胆红素水平的降低,正所谓所有的胆管炎及脓毒血症均发生于胆道阻塞。有文献报道,支架术后胆红素水平下降幅度>50%的患者生存率明显增高[5]。虽然缺失了壶腹括约肌的防反流功能,胆肠反流的肠内容物有可能在正常的肠蠕动及胆肠压力梯度驱使下再流回肠道,避免早期反流性胆管炎的发生OR∧=0.201,95% CI(0.043,0.944)。提示临床对于置入横跨十二指肠大乳头的支架在保证造影剂通过通畅的情况是可行的。随着时间推移,胆肠反流的刺激及支架本身势必增加肠道细菌黏附的机会、加速胆管黏膜炎症反应、胆汁流动缓慢等2次梗阻的发生[14]。壶腹功能受损会增加远期胆道感染的机率。此外黄疸时间越久,肝细胞受损程度越大,肝脏Kupffer细胞吞噬功能受抑制;高胆红素血症能够刺激细胞毒性反应,降低细胞防御能力,术前胆红素水平可作为恶性梗阻黄疸患者预后的重要因素[15]。
PTBS姑息性治疗恶性胆道梗阻,具有高成功率、适应范围广、创伤小、并发症少及减黄效果明显等优点。支架跨过十二指肠乳头促进胆红素水平快速下降,在早期非但不是发生胆道感染的原因,而恰恰是避免发生早期感染的保护性因素。在临床应用中,虽然PTBS对肿瘤本身无直接作用,但能够明显减轻对晚期梗黄患者肝肾功能的损害,改善生活质量。
参考文献:
[1]RERKNIMITR R,KULLAVANIJAYA P. Operable malignant jaundice:To stent or not to stent before the operation[J]. World J Gastrointest Endosc,2010,2(1):10-14.
[2]GARCAREK J,KURCZ J,GUZINSKI M,et al. Ten years single center experience in percutaneous transhepatic decompression of biliary tree in patients with malignant obstructive jaundice[J]. Adv Clin Exp Med,2012,21(5):621-632.
[3]牛洪涛,王泽静,翟仁友,等.恶性梗阻性黄疸经皮肝穿刺胆道引流术后院内死亡危险因素探讨[J].中华放射学杂志,2012,46(12):1114-1118.
[4]LI M,BAI M,QI X,et al. Percutaneous transhepatic biliary metal stent for malignant hilar obstruction:Results and predictive factors for efficacy in 159 patients from a single center[J]. Cardiovascular and Interventional Radiology,2015,38(3):709-721.
[5]李臻,李娅,李腾飞,等.金属胆道支架治疗恶性梗阻性黄疸的临床疗效[J].中华肝脏病杂志,2012,20(11):843-847.
[6]PAIK W H,PARK Y S,HWANG J H,et al. Palliative treatment with self-expandable metallic stents in patients with advanced type iii or iv hilar cholangiocarcinoma:A percutaneous versus en-doscopic approach[J]. Gastrointestinal Endoscopy,2009,69(1):55-62.
[7]张凯,任建庄,段旭华.双介入治疗恶性梗阻性黄疸发展及现状[J].介入放射学杂志,2014,23(4):360-364.
[8]刘长富,郭志,司同国,等.恶性梗阻性黄疸支架再梗阻的多因素分析[J].介入放射学杂志,2009,18(11):850-852.
[9]刘军,邓登豪,朱海杭,等.恶性胆道梗阻ercp引流术后并发胆管炎原因分析[J].实用临床医药杂志,2011,15(15):40-42.
[10]边佺,顾俊平,刘胜利.经内镜逆行胰胆管造影术后并发症的危险因素和预防[J].中国中西医结合外科杂志,2015,21(1):99-103.
[11]胡冰,周岱云,龚彪,主编.临床诊疗图解[M].上海科学技术出版社,2004:293.
[12]PISELLO F,GERACI G,MODICA G,et al. Cholangitis prevention in endoscopic klatskin tumor palliation:Air cholangiography technique[J]. Langenbeck's Archives of Surgery/Deutsche Gesellschaft Fur Chirurgie,2009,394(6):1109-1114.
[13]卢再鸣,杨晓珍,温锋,等.壶腹部胆道内支架置入术后局部微环境变化的初步研究[J].中国临床医学影像杂志,2009,20(12):914-916.
[14]梁宏元,温锋,卢再鸣,等.胆总管末端植入金属支架对肠胆反流的影响[J].中华放射学杂志,2010,44(5):523-526.
[15]MELLER,M T,ARTS,G R J,DEAN,J R. Outcomes in percutaneous stenting of non-hepato-biliary/pancreatic malignant jaundice[J]. Eur J Cancer Care,2010,19(5):664-668.
(张西倩编辑)
Percutaneous transhepatic biliary stent for malignant obstructive jaundice:risk factors for early biliary tract infection and appropriate strategy
Xin-min Kang1,Wen-jing Hou2,Jin-long Liu3,Hai-long Wang3,Shu-chen Sun3,Hai-sheng Zhang3,Xiao-lin Zhu4
(1. Department of Hepatobiliary Surgery,the Affiliated Hospital,Chengde Medical University,Chengde,Hebei 067000,China;2. Department of Ultrosonography,Tianjin Central Hospital of Gynecology and Obstetrics,Tianjin 300000,China;3. Department of Surgery,Longhua County Hospital,Chengde,Hebei 067000,China;4. Department of Hepatobiliary Surgery,Cancer Institute & Hospital,Tianjin Medical University,Tianjin 300060,China)
Abstract:Objective To investigate the risk factors for biliary tract infection related to percutaneous transhepatic biliary stenting(PTBS)in patients with malignant obstructive jaundice and determine the feasible therapeutic strategy. Methods One hundred and twenty-eight consecutive patients with malignant obstructive jaundice received initial PTBS for bile drainage. A prospective study was conducted on the occurrence of biliary tract infection within 30 days after PTBS. Potential preoperative risk factors,like age,sex,stricture type of biliary tract,obstructive location,duration of jaundice,stent across Oddi,decreased ratio of serum bilirubin,were assessed by univariate and multivariate analyses. Results Successful drainage was achieved in 91 patients(71.1%). Early biliary tract infections were observed in 39 cases(30.4%). By univariate analysis,age,stricture type of biliary tract,obstructive location,duration of jaundice,stent across Oddi and decreased ratio of serum bilirubin were significantly different between biliary tract infection group and non-infection group. Long duration of jaundice,stent across the duodenal papilla and a 30%de-book=85,ebook=90crease in serum bilirubin level were independent predictors of early biliary tract infections. Patient with stent across papilla had a successful drainage rate of 82.5%(47/57)and a lower rate of biliary tract infection compared with patients who had a stent above papilla(19.2%vs 38.0%respectively,P = 0.014). Conclusions PTBS is a safe and effective therapeutic intervention for malignant biliary jaundice. Stent across the duodenal papilla makes a fast decline of serum bilirubin level,which is associated with a lower rate of early biliary tract infection.
Keywords:percutaneous transhepatic biliary stent;malignant obstructive jaundice;early biliary tract infection
中图分类号:R657
文献标识码:B
DOI:10.3969/j.issn.1005-8982.2016.10.018
文章编号:1005-8982(2016)10-0084-05
收稿日期:2015-11-09
[通信作者]朱晓琳,E-mail:cherryzhu19@yahoo.com;Tel:18622221313

