新生儿黄疸换血疗法对新生儿内环境的影响
王晓娇 王亚娟 邵 芳 杨学芳 何建平 王慧欣 顾 松 杨彩云 钟 雁 林 影 刘 颖
(首都医科大学附属北京儿童医院新生儿中心, 北京 100045)
新生儿黄疸换血疗法对新生儿内环境的影响
王晓娇王亚娟*邵芳杨学芳何建平王慧欣顾松杨彩云钟雁林影刘颖
(首都医科大学附属北京儿童医院新生儿中心, 北京 100045)
【摘要】目的 回顾性分析首都医科大学附属北京儿童医院新生儿黄疸患儿行换血前后血常规和血液生物化学等指标的变化,为提高临床换血的安全性提供借鉴与帮助。方法选取1996至2013年于首都医科大学附属北京儿童医院新生儿病房住院并进行换血治疗且临床资料完整的新生儿病理性黄疸病例作为研究对象,收集一般资料换血前后血常规及血液生物化学结果。对换血前后指标进行比较。结果自1996至2013年,首都医科大学附属北京儿童医院新生儿病房共收治换血患者111例,对85例资料完整的换血病例进行资料分析,在85例换血患儿中,新生儿母子血型不合溶血病81例(95.3%),其中Rh系统血型不合溶血病71例(87.7%),ABO系统血型不合溶血病9例(11.1%),Rh合并ABO系统血型不合溶血病1例(1.2%);葡萄糖-6-磷酸脱氢酶缺乏症(glucose-6-phosphate dehydrogenase deficiency,G6PD)共1例,占1.2%;不明原因的高胆红素血症共3例,占3.5%。经换血治疗后,总胆红素换出率为48.0%,间接胆红素换出率为47.8%。换血后血总胆红素、间接胆红素、直接胆红素、总胆红素与白蛋白比值(bilirubin/albumin,B/A)较换血前明显下降,差异有统计学意义(P<0.05)。红细胞计数、血红蛋白明显升高,差异有统计学意义(P<0.05)。对患儿换血前后小时胆红素进行分析,换血前小时胆红素均位于高危区域内。换血后,低危区33例(38.8%),低中危区22例(25.9%),高中危区16例(18.8%),仍位于高危区域14例(16.5%)。本研究中,换血后发生不良反应的患儿共77例,占90.6%。最常见的不良反应为高血糖症61例(79.2%)、低钙血症46例(59.7%)及低钾血症33例(42.9%),血小板减少症28例(36.4%)及代谢性酸中毒15例(19.5%)发生率也较高。结论换血疗法对治疗新生儿黄疸治疗效果肯定,能有效地换出血中大量胆红素,降低胆红素脑病的发生风险。同时,因为换血疗法对血液内环境的变化有影响,换血后不良反应发生率相对较高,应严格控制换血指征,换血后需严密监测各项指标。
【关键词】黄疸;换血疗法;内环境;影响;新生儿
新生儿黄疸是新生儿时期一种常见的疾病,严重者可导致胆红素脑病。换血疗法是治疗新生儿黄疸最有效的方法,但在国内外广泛应用换血疗法治疗新生儿黄疸的同时,换血术对新生儿血液内环境的影响以及由此引起的不良反应也越来越受到重视[1]。本研究回顾性分析了首都医科大学附属北京儿童医院换血的新生儿临床病例,以了解换血疗法对新生儿机体内环境的影响,为换血术的临床应用提供指导。
1对象和方法
1.1研究对象
收集1996至2013年于首都医科大学附属北京儿童医院新生儿病房住院并进行换血治疗的新生儿黄疸病例。
1.2方法
1)入选标准:日龄<28 d,满足新生儿黄疸换血指征[2-3]并接受换血疗法且监护人签署知情同意的病例。
2)排除标准:进行换血疗法但临床资料不完整的病例。
3)观察指标:换血前后抽取静脉血检测血糖、总胆红素、直接胆红素、间接胆红素;红细胞计数、血红蛋白、红细胞比容、网织红细胞比值、白细胞计数、血小板计数。
4)计算公式:胆红素换出率=(换血前胆红素值-换血后的胆红素值)/换血前胆红素值×100%。
5)胆红素危险分级:根据美国儿科学会[4]依据新生儿不同出生时龄胆红素水平绘制的风险分区图,将新生儿胆红素水平分为高危、高中危、低中危、低危4个区。其中>95百分位为高危区,在此区域发生严重高胆红素血症和胆红素脑病的风险会大大增加。
6)不良反应[5]:换血后7 d内发生的任何一种合并症定义为不良反应,分为两大类:Ⅰ临床较为常见,此类不良反应大多可在48 h内缓解,不会延长住院时间,更不会危及患儿生命,多表现为实验室生物化学检查异常如低钙血症(血清总钙<1.8 mmol/L)、低钾血症(血清钾<3.5 mmol/L)或高钾血症(血清钾>5.5 mmol/L)、高血糖(血糖>7.0 mmol/L)或低血糖(血糖<2.2 mmol/L)、代谢性酸中毒及血小板减少症(血小板计数<100×109/L);Ⅱ临床发病率较低,但程度相对较重,若处理不及时,甚至有危及生命可能,包括:肾衰竭(血肌酐>2.0 mg/dL)、呼吸暂停(呼吸停止>20 s)、心动过缓(心率<80次/min)、心动过速(心率>180次/min)、呼吸窘迫、抽搐、血压过低或高血压导致颅内出血、坏死性小肠结肠炎等。
1.3统计学方法

2结果
2.1基本情况
自1996年1月至2013年12月,首都医科大学附属北京儿童医院新生儿病房共收治换血患者111例,占病理性黄疸患儿住院总例数的0.9%。因26例病例资料缺失,最后收集完整的换血病例资料共85例。在85例换血患儿中,男性患儿47例,女性患儿38例,男女比例约为1.2∶1。85例换血病例中,最大胎龄为42周,最小胎龄为34周,平均胎龄为(39.4±1.1)周。其中早产儿1例,胎龄为34周,足月儿84例。85例换血病例中,最低出生体质量为2 300 g,最高出生体质量为4 750 g,平均出生体质量(3 302.0±436.4)g;最低入院体质量2 300 g,最高入院体质量 4 500 g,平均入院体质量为(3 182.0±428.7)g。新生儿母子血型不合溶血病共81例,占全部换血病例的95.3%,其中Rh系统血型不合溶血病71例(87.7%),ABO系统血型不合溶血病9例(11.1%),Rh合并ABO系统血型不合溶血病1例(1.2%);葡萄糖-6-磷酸脱氢酶缺乏症(glucose-6-phosphate dehydrogenase deficiency,G6PD)共1例,占1.2%;不明原因的高胆红素血症共3例,占3.5%。
2.2换血前后观察指标变化
1)换血前后血生物化学指标变化:换血前血钙平均值低于正常范围,其他生物化学指标均在正常范围。换血后血糖升高,且高于正常范围,差异有统计学意义(P<0.05);换血后血钙下降,且低于正常值,差异有统计学意义(P<0.05)。
换血前血总胆红素平均值为(324.3±110.2)mmol/L,换血后血总胆红素平均值为(168.7±72.7)mmol/L。换血后血总胆红素、间接胆红素、直接胆红素、总胆红素与白蛋白比值(bilirubin/albumin,B/A)明显下降,差异有统计学意义(P<0.05)。总胆红素换出率为48.0%,间接胆红素换出率为47.8%,详见表1。
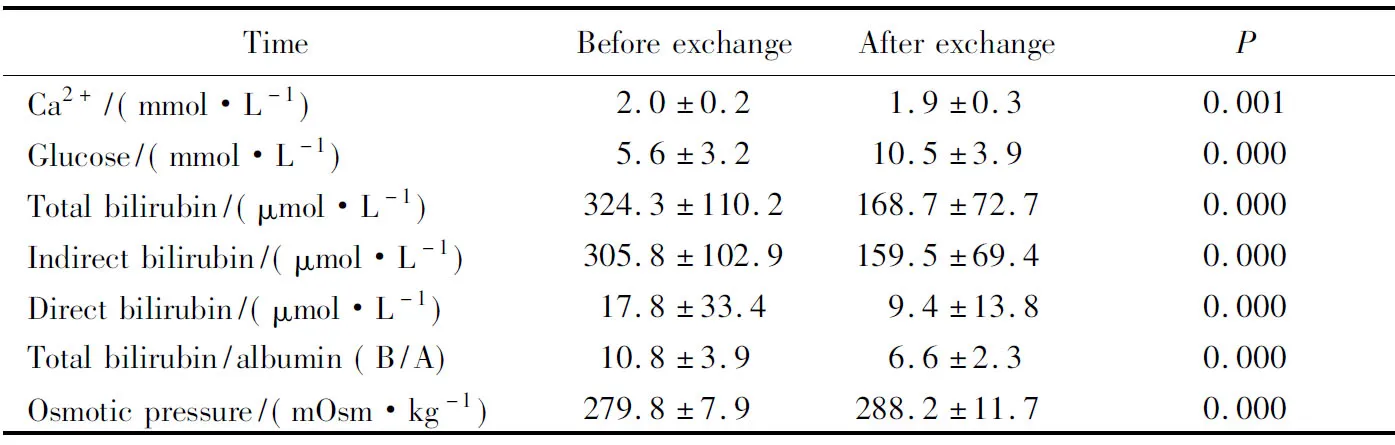
表1 换血前后生物化学变化情况
2)换血前后小时胆红素变化:本组资料中,根据美国儿科学会[4]依据不同出生时龄胆红素水平绘制的风险分区图,对85例患儿换血前后小时胆红素进行分析。换血前,85例小时胆红素均位于大于P95的区域中(100%),分级为高危;换血后,其中14例仍在高危区域(16.5%),高中危区域为16例(18.8%),低中危区域为22例(25.9%),而低危区域33例(38.8%)。根据董小玥等[7]对4 462例新生儿流行病学调查绘制的小时胆红素百分位曲线图对换血前后小时胆红素进行分析,换血前全部患儿小时胆红素均位于大于P95的区域中(100%),分级为高危;换血后,其中33例仍在大于P95区域(39.3%),P75~P90区域为14例(16.7%),P40~P75区域为14例(16.7%),小于P40区域为23例(27.4%)。
对换血后小时胆红素仍处于高危区及高中危区的30例病例资料进行分析,其中10例换血后经单纯间断光疗照射12~24 h后,监测小时胆红素下降至低中危或低危区域内;20例换血后有胆红素的再次回升,并合并有血红蛋白的进行性下降及网织红细胞比值的升高,经间断光疗及联合丙种球蛋白药物治疗24~48 h后,监测胆红素可下降低中危或低危区域内。
3)换血前后血常规变化:换血前红细胞计数均值、血红蛋白均值及红细胞比容均值均低于正常范围,换血前网织红细胞比值均值高于正常。换血后红细胞计数、血红蛋白及红细胞比容明显升高,网织红细胞明显下降,差异有统计学意义(P<0.05),且均达正常范围。换血后白细胞计数、血小板计数明显下降,差异有统计学意义(P<0.05),其中换血后血小板计数低于正常范围,详见表2。
4)换血后不良反应发生情况:本组研究资料中,换血后发生不良反应的患儿共77例,占全部患儿的

表2 换血前后血常规变化
WBC:white blood cell; RBC:red blood cell; HGB: hemoglobin; PLT: platelet; HCT:hematocrit; RET: reticulocyte.
90.6%。其中,最常见的不良反应为高血糖症61例(79.2%),其次为低钙血症46例(59.7%),低钾血症33例(42.9%),血小板减少症28例(36.4%),代谢性酸中毒15例(19.5%),详见表3。
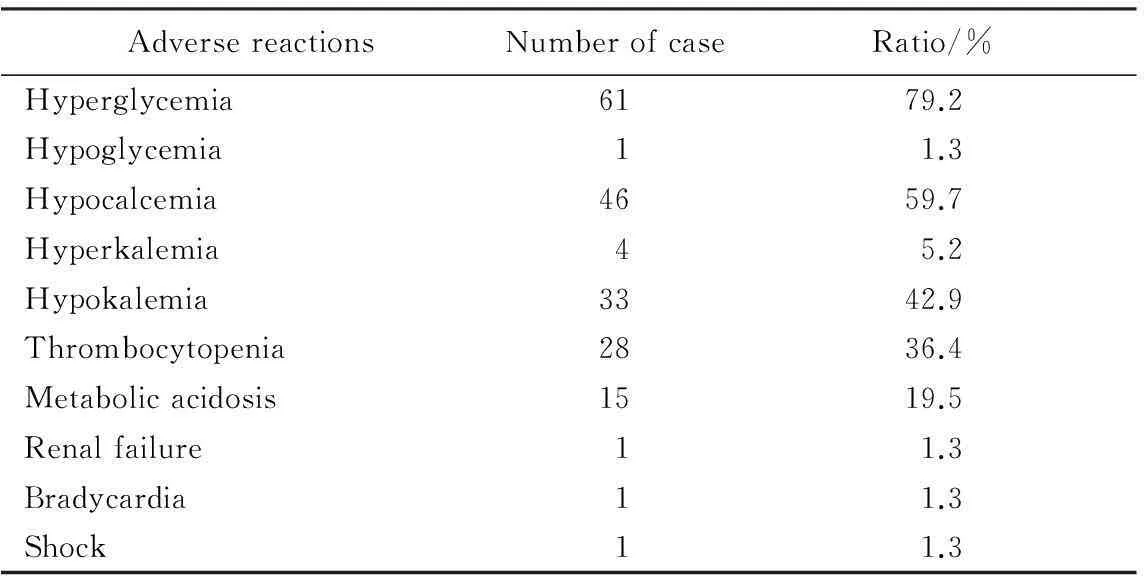
表3 换血后不良反应发生情况
3讨论
新生儿黄疸是新生儿期常见的症状之一。大部分新生儿黄疸较轻微,可自行消退,但部分新生儿黄疸较严重,可发展为病理性黄疸。胆红素的升高对脑细胞有毒性作用,可致胆红素脑病,引起后遗症,甚至危及生命[6]。换血疗法是治疗新生儿黄疸最有效的方法,众多研究[7-9]均显示换血后血清总胆红素及间接胆红素均较换血前明显下降,迅速降低了并发胆红素脑病的风险,对治疗高胆红素血症的疗效是肯定的。
本研究中,换血前总胆红素水平均值为(324.3±110.2)μmol/L,换血后总胆红素、间接胆红素及直接胆红素均明显下降(P<0.05),总胆红素换出率达48.0%,与文献[9]报道一致。换血疗法有效地换出了血中胆红素,改善了黄疸的症状。总胆红素与白蛋白的比值(B/A)可用于预测急性胆红素脑病的发生[10-11],可间接反映游离胆红素水平。本研究中,换血后B/A显著下降(P<0.05),间接反映患儿游离胆红素水平明显下降,有效避免了胆红素脑病的发生。自2004年美国儿科学会[4]推荐使用小时胆红素百分位值评估新生儿黄疸以来,以日龄胆红素值指导治疗的方案逐渐被小时胆红素方案所取代,小时胆红素百分位列线图处于高危区,是急性胆红素脑病的高危因素。在本组研究中,采用美国与我国绘制的小时胆红素百分位曲线图进行对比,两者不同的结果提示不同地区、不同人种,新生儿胆红素的水平差异有统计学意义(P<0.05),我国需要制定出针对于我国人群的标准小时胆红素位列曲线图。本研究对换血后小时胆红素仍处于高危区及高中危区的30例病例资料进行分析显示,换血后小时胆红素处于高危区及中高危区的患儿,换血后应密切监测胆红素、血红蛋白及网织红细胞比值情况,及时采取相应干预手段可避免胆红素脑病的发生。换血后红细胞、血红蛋白及红细胞比容明显升高,提示换血疗法有效的纠正了患儿贫血情况;换血后网织红细胞比值的明显下降,提示换血疗法有效的将机体内部分血中的游离抗体和致敏红细胞换出,减轻了溶血继续发生。
换血疗法虽能有效地治疗新生儿高胆红素血症,但目前仍认为换血是一项高危险性的治疗方法[12],可增加换血相关合并症的发生。本研究结果显示,不良反应的发生率为90.6%(77/85),较国外研究[13]报道的发生率高。其中除1例在换血中发生心动过缓、1例出现休克症状、1例出现肾衰竭表现外,未发生坏死性小肠结肠炎、呼吸暂停及死亡等严重合并症的病例,考虑可能与本研究中患儿胎龄及体质量都较大有关。本研究中,最常见的不良反应为高血糖症(79.2%),其次为低钙血症(59.7%)及低钾血症(42.9%),血小板减少症(36.4%)及代谢性酸中毒(19.5%)也有一定发生率,与相关研究[12]报道的不良反应基本一致。但本研究显示换血后高血糖症发生率较高,考虑可能与机体处于应激状态,对胰岛素存在拮抗作用有关;另外,还与静脉输注含糖液有关。新生儿显著高血糖或高血糖持续时间长可发生高渗血症、高渗性利尿,严重者可发生颅内出血,所以换血中和换血后应避免输入高渗糖,且换血后数小时内需检测电解质、血气分析及血糖变化,防止因新生儿高血糖未及时处置造成严重后果。换血后低钙血症及低钾血症的发生率较文献[12]报道高,考虑可能是由于血液中存在的抗凝剂枸橼酸钠与患儿体内的钙离子结合形成络合物,容易造成患儿体内血钙的降低;换血的血源一般采用的都是新鲜血液,红细胞破坏少,大量稀释血液换入体内后可引起稀释性低血钾。对于换血后血小板较少症的发生,其原因可能是与采用的洗涤红细胞及新鲜血浆中的血小板已经被滤过,输入患儿体内后出现稀释性血小板减低有关。但换血引起的血小板下降均为暂时性的,一般不会导致皮肤及黏膜的出血,通常可自行恢复[13-15]。
总之,换血疗法对治疗新生儿黄疸疗效肯定,能有效地换出血中大量胆红素,降低胆红素脑病的发生风险。但换血疗法对血液内环境有影响,其不良反应发生率相对较高,临床上应严格控制换血指征,同时,换血后需严密监测各项指标。
4参考文献
[1]Wennberg R P, Ahlfors C E. A different view on bilirubin binding[J]. Pediatrics, 2006, 118(2): 846-847.
[2]邵肖梅,叶鸿瑁,邱小汕.实用新生儿学[M]. 4版. 北京: 人民卫生出版社, 2011: 7.
[3]中华医学会中华儿科杂志编辑委员会,中华医学会儿科学分会新生儿学组.全国新生儿黄疸与感染学术研讨会纪要(附新生儿黄疸干预标准)[J].中华儿科杂志,2001,39(3):184-187.
[4]American Academy of Pediatrics Subcommittee on Hyperbilirubinemia. Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation[J]. Pediatrics, 2004, 114(1): 297-316.
[5]Kousiki P, Amy S I, Bonnie S, et al. Adverse even ts associatedwith neonatal exchange transfusion in the 1990s[J]. J Pediat, 2004, 144(5): 626-631.
[6]Kar SS. New guideline for management of hyperbilirubinemia in newborns[J]. Adv Neonatal Care,2004,4(4):225.
[7]董小玥, 韩树萍, 余章斌. 新生儿小时胆红素百分位曲线图的制备及早期预测高胆红素血症的初步探讨[J].中国循证儿科杂志, 2010, 5(3): 180-186.
[8]Helen E C, Nina Z, Helen S. Neonatal exchange transfusions in the 21st century: A single hospital study[J]. J Paedia Child Health, 2013, 49(10): 825-832
[9]Esfandiarpour B, Ebrahimi H, Karkan, M F, et al. Neonatal exchange transfusion for hyperbilirubinemia in Guilan(the north province of Iran):a 3-year experience, 2012, 54(6): 626-631.
[10]Hulzebos C V, Imhoff D E, Ahlfors C E, et al. Usefulness of the bilirubin/albumin ratio for predicting bilirubin-induced neurotoxicity in premature infants[J]. Arch Dis Child Fetal Neonatal Ed, 2008, 93(5): 284-288.
[11]Ardakani S B, Dana V G, Ziaee V, et al. Bilirubin/Albumin Ratio for predicting acute bilirubin-induced neurologic dysfunction[J]. Iran J Pediatr, 2011, 21(1): 28-32.
[12]Hakan N, Zenciroglu A, Aydin M, et al. Exchange transfusion for neonatal hyperbilirubinemia: an 8-year single center experience at a tertiary neonatal intensive care unit in Turkey[J]. J Matern Fetal Neonatal Med, 2015, 28(13): 1537-1541.
[13]刘芳, 刘田田,任常军,等. 足月儿重度高胆红素血症不同治疗方法的预后及常见病因分析[J]. 临床误诊误治,2015,28(9):40-43.
[14]李佳. 106例新生儿黄疸症的护理体会[J]. 中国医科大学学报, 2013,(4):376-377.
[15]丁春强. 思密达佐治新生儿病理性黄疸44例疗效观察[J]. 中国煤炭工业医学杂志,2013,16(3):420.
编辑慕萌
Effect of exchange transfusion on internal environment in neonatal jaundice
Wang Xiaojiao, Wang Yajuan*, Shao Fang, Yang Xuefang, He Jianping, Wang Huixin, Gu Song, Yang Caiyun, Zhong Yan, Lin Ying, Liu Ying
(NeonatalCenter,BeijingChildren’sHospital,CapitalMedicalUniversity,Beijing100045,China)
【Abstract】Objective To summarize the changes of relevant parameters before and after exchange transfusion, and to provide basis for clinical application.MethodsNewborns with complete clinical data who underwent exchange transfusion therapy because of jaundice, hospitalized in neonatal ward from 1996 to 2013, were enrolled as the research subjects. A retrospective analysis of clinical data was performed using paired t-test and χ2 test. ResultsFrom 1996 to 2013, 111 cases were treated with exchange transfusion in the neonatal ward, data of 85 cases treated with exchange transfusion were collected and analyzed. In this 85 cases treated with exchange transfusion, 81 cases (95.3%) had hemolytic disease, including 71 cases (87.7%) of Rh incompatibility, 9 cases (11.1%) of ABO incompatibility, one case (1.2%) of Rh and ABO hemolytic disease; one case (1.2%) had glucose-6-phosphate dehydrogenase (G6PD) deficiency and 3 cases (3.5%) had unknown hyperbilirubinemia. Exchange transfusion removed 48.0% of total body bilirubin, 47.8% of unconjugated bilirubin. After exchange transfusion, the total serum bilirubin, indirect bilirubin, direct bilirubin and albumin ratio (B/A) was decreased as compared with those of pre-exchange levels, the difference was statistically significant. The red blood cell counts and hemoglobin increased, the difference was statistically significant. Analysis of the one-hour-bilirubin, all of the hour-bilirubin was located in P95 region (100%) before exchange transfusion, which is high risk of bilirubin encephalopathy. After the exchange transfusion, 33 cases (38.8%) located in low risk area, 22 cases (25.9%) in low intermediate risk, 16 cases (18.8%) in high intermediate risk area, and 14 cases (16.5%) still located in P95 region. It suggested that the exchange transfusion can effectively decrease the risk of bilirubin encephalopathy. In this study, 77 cases (90.6%) developed adverse events after exchange transfusion. Among them, the most common adverse event was hyperglycemia in 61 cases (79.2%), hypocalcemia in 46 cases (59.7%), hypokalemia in 33 cases (42.9%), thrombocytopenia in 28 cases (36.4%), and metabolic acidosis in 15 cases (19.5%). ConclusionExchange transfusion show definite effect in treatment of neonatal jaundice. It can reduce the risk of bilirubin encephalopathy and hemolytic reaction at the same time, and can correct anemia. Exchange transfusion changes the environment of blood. After the exchange transfusion, there is a high incidence of adverse reactions, the indications should be strictly controlled and the parameters should be carefully monitored.
【Key words】jaundice; exchange transfusion; internal environment; influence; newborn
(收稿日期:2016-03-01)
【中图分类号】R 272.1
[doi:10.3969/j.issn.1006-7795.2016.02.006]
*Corresponding author, E-mail:cxswyj@sina.com
基金项目:北京卫生系统高级卫生技术人员培训计划(2009-3-41)。This study was supported by Training Plan of High Level Health Technical Personnel in Beijing Health System(2009-3-41).
网络出版时间:2016-04-1221∶13网络出版地址:http://www.cnki.net/kcms/detail/11.3662.r.20160412.2113.034.html
· 儿科新进展 ·

