胸椎旁间隙超声解剖特征与超声引导胸椎旁神经阻滞技术的临床研究
张洋
【摘要】 目的 研究胸椎旁间隙超声解剖特征与超声引导胸椎旁神经阻滞技术的应用效果。方法 选取30例多发助骨骨折患者, 采用超声方法对胸椎旁间隙解剖情况进行检查, 同时超声引导下行胸椎旁间隙置管进行治疗, 比较神经阻滞前后视觉模拟评分法(VAS)评分及Barthel指数情况。结果 胸椎旁间隙超声显示可见清晰的椎体横突轮廓、肋横突上韧带胸膜滑动征及胸膜下肺组织。胸椎旁神经阻滞后与阻滞前比较, VAS评分及Barthel指数改善明显, 差异均具有统计学意义(P<0.05)。结论 应用超声可清晰观察胸椎旁间隙解剖特征, 同时在超声引导下行胸椎旁神经阻滞可明显提高镇痛效果及患者生活能力, 值得在临床应用及推广。
【关键词】 胸椎旁间隙;超声解剖特征;超声引导;阻滞麻醉
DOI:10.14163/j.cnki.11-5547/r.2016.09.042
本研究选取本院2010年6月~2014年6月收治的30例多发助骨骨折患者作为研究对象, 对胸椎旁间隙超声解剖特征及超声引导胸椎旁阻滞的疼痛治疗效果进行了观察和分析, 现将有关内容报告如下。
1 资料与方法
1. 1 一般资料 选取本院2010年6月~2014年6月收治的30例多发助骨骨折患者作为研究对象, 肋骨骨折均≥3根, 并排除既往有肺气肿、心肌梗死及肝肾功能不全的患者。患者年龄25~75岁, 平均年龄(45.5±10.6)岁;同时合并气胸、血气胸等疾病, 且全部已行胸廓外固定。
1. 2 方法 采用GELOGIQe超声诊断仪, 百胜MyLab90探头由ESAOTE公司提供。 ①超声检查:术前禁饮禁食8 h, 前30 min肌内注射苯巴比妥钠0.1 g、阿托品0.5 mg, 常规行心电监护。患者取侧卧位, 暴露扫描部位。旁矢状切面扫描:放置超声探头与脊柱平行, 旁开正中线2~3 cm, 观察皮肤和椎旁肌群。斜轴位横断面扫描:放置探头与助骨平行, 与脊柱成斜轴位, 观察胸膜滑动征, 探头长轴沿助间隙扫描可见内侧为横突, 外侧斜坡样高回声声影为胸膜, 浅部肋横突韧带。②超声引导胸椎旁间隙穿刺置管:患者取侧卧体位, 患侧向上。标识骨折部位, 中心区域为穿刺点。超声引导下采用17G穿刺针沿外侧肋间入路至胸椎旁间隙, 推入生理盐水, 超声可见胸膜外药液增多, 胸膜下压肺部组织。针芯退出后置入19G导管, 皮下隧道导管固定, 并覆盖敷料。分次推入0.5%罗哌卡因15 ml, 连接镇痛泵PCA。0.2%罗哌卡因含肾上腺素5 μg/ml复合0.25 μg/ml舒芬太尼0.1 ml/kg维持镇痛, 同时口服塞来昔布200 mg, 2次/d, 共治疗2 d。
1. 3 疗效评定标准 采用VAS评价术后疼痛情况[1]。无痛为0分;轻微疼痛为1~3分;疼痛影响睡眠为4~6分;疼痛难忍为7~10分。分别记录神经阻滞前、阻滞后1 h、阻滞后24 h、出院后1个月的静息及咳嗽后的VAS评分。采用Barthel指数对患者日常生活活动能力进行定量评估[2], 包括10项内容, 共100分。轻度功能障碍得分≥60分;中度功能障碍得分41~59分;重度功能障碍得分≤40分。分别记录神经阻滞前、阻滞后24 h、出院时及出院3个月的Barthel指数评分。
1. 4 统计学方法 采用SPSS20.0统计学软件进行数据统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 胸椎旁间隙超声解剖特征 旁矢状切面扫描, 超声可见皮下及椎旁肌群组织, 肌群下可见横突, 高回声骨皮质, 其后超声显示为不透的暗区。肋横突上韧带自上一椎体横突下缘至下一肋骨颈上缘, 走行呈斜坡型, 即头端表浅, 尾端较深。上横突与下肋骨头连接处显示高回声亮线, 肋横突上韧带和壁层胸膜间可见胸椎旁间隙。斜轴位横断切面扫描, 超声可见弧形肋骨皮质, 其后超声显示为不透声的暗区。肋间隙内侧为横突, 外侧为胸膜, 呈斜坡样, 浅部见肋横突上韧带。
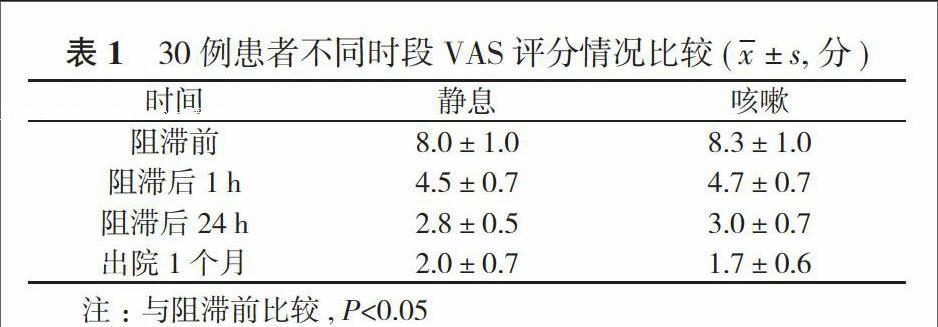
2. 2 不同时段VAS评分情况比较 患者在不同状态下的VAS评分比较差异无统计学意义(P>0.05);阻滞前后不同时段的VAS评分比较差异具有统计学意义(P<0.05)。见表1。
注:与阻滞前比较, P<0.05
2. 3 不同时段Barthel指数情况的比较 神经阻滞前、阻滞后24 h、出院时及出院3个月的Barthel指数评分分别为(34±10.2)、(71±8.8)、(80±9.0)、(100±0.0)分;不同时段Barthel指数评分的比较差异具有统计学意义(P<0.05);阻滞前与阻滞后比较、出院时与出院3个月比较, Barthel指数评分差异均具有统计学意义(P<0.05)。
3 讨论
超声技术用于神经阻滞领域, 进一步促进了临床神经阻滞效果的提升。目前, 超声引导胸椎旁神经阻滞主要采用旁矢状切面扫描和斜轴位横断面扫描两种阻滞方式[1]。根据患者阻滞部位的深度合理选择扫描探头, 可获得良好的成像效果。超声穿透体表进行传播, 遇障碍物可产生回声, 障碍物不同, 产生的回声也不同, 回声被采集后在屏幕上显示, 可以实时观察内脏器官的不同切面, 为引导穿刺提供了图像基础。同时结合彩色多普勒, 能够更好地观察到血管及麻药流动扩散情况, 这对局麻药扩散范围的评估具有重要意义。本研究在超声引导下行胸椎旁间隙置管, 给予患者罗哌卡因复合舒芬太尼, 胸椎旁间隙的镇痛效果良好。胸椎旁阻滞能够提供单侧多个节段的躯体镇痛, 与硬膜外镇痛相比, 疗效相当, 且副作用较少。临床研究证实, 使用高频超声能够清晰的显示体表的结构及器官组织, 有利于穿刺针被引导至靶点上, 可避免对临近组织造成不必要的损伤[2]。VAS评分及Barthel指数是评价患者疼痛程度及日常生活能力的重要指标。本研究结果显示, 超声引导胸椎旁神经阻滞后, 随着时间的延长, VAS评分及Barthel指数均获得有效改善。说明胸椎旁神经阻滞可降低患者疼痛程度, 提高生活自理能力。
综上所述, 超声技术是观察胸椎旁间隙解剖形态的重要方法, 同时应用超声引导胸椎旁神经阻滞技术, 可明显提升麻醉效果, 有利于患者日常生活能力的提升, 且副作用少, 因此值得临床推广及应用。
参考文献
[1] 付琳, 杨本涛, 鲜军舫, 等. IgG4相关疾病胸椎旁间隙受累的CT表现.中华医学杂志, 2014, 94(41):3262-3264.
[2] 牛居辉.胸椎旁间隙阻滞在乳腺癌改良根治术中的应用.华夏医学, 2014, 27(4):36-40.
[收稿日期:2015-11-04]

