扁桃体摘除联合鼻内镜下腺样体切除治疗小儿鼾症的临床疗效观察
魏珍星
【摘要】 目的 探究为小儿鼾症患者进行扁桃体摘除联合鼻内镜下腺样体切除手术的临床治疗效果。方法 60例小儿鼾症患儿随机分为对照组和观察组, 各30例。对照组患儿进行常规手术治疗, 观察组患儿进行扁桃体摘除联合鼻内镜下腺样体切除手术, 比较两组患儿的手术后效果。结果 观察组患儿的手术有效率明显优于对照组, 手术时间、康复时间以及术后的病情恢复效果等均优于对照组, 差异有统计学意义(P<0.05)。结论 为小儿鼾症患者施行扁桃体摘除联合鼻内镜下腺样体切除手术效果良好, 可以有效地缩短手术时间和术后恢复时间, 帮助患儿尽早恢复到正常状态。具有较高的临床应用价值。
【关键词】 小儿鼾症;扁桃体摘除;鼻内镜下腺样体切除
DOI:10.14163/j.cnki.11-5547/r.2016.11.050
小儿鼾症是指1~10岁的儿童在睡眠过程中常见的以打鼾、鼻塞、憋气等症状为特征的疾病[1]。如果不能得到及时有效的治疗将会对儿童的成长发育造成一定的影响。本院对扁桃体摘除联合鼻内镜下腺样体切除治疗小儿鼾症的临床效果进行了研究, 现报告如下。
1 资料与方法
1. 1 一般资料 将本院在2013年1月~2015年6月期间收治的60例小儿鼾症患者纳入本次研究。其中, 男34例、女26例;年龄1~10岁, 平均年龄(4.2±1.3)岁;鼾症病情持续时间在1~5年, 平均病程(2.3±0.8)年;将其随机分为观察组和对照组, 各30例。患儿均具有明显的憋气、张口呼吸、鼻塞等小儿鼾症的临床症状, 符合入选要求。所有家长均明确了本次研究的目的和意义, 自愿签订了知情同意书。
1. 2 治疗方法 对照组患儿进行常规手术治疗, 采用鼻内镜下腺样体微动力系统切除术。使用鼻腔镜摄像监视系统和低温等离子射频消融手术系统。采用气管插管方式进行术前麻醉。患者取仰卧位, 利用开口器固定患儿的咽腔位置, 通过观察确定患儿的病变位置。从患儿的鼻咽部位开始进行切除术, 从中间逐渐向边缘移动, 慢慢将病变的腺样体全部切割并吸出。完成手术之后, 需要用生理盐水纱球进行止血。
观察组患儿使用扁桃体摘除联合鼻内镜下腺样体微动力系统切除术进行治疗, 同样使用气管插管的方式进行麻醉。手术时患儿取仰卧位, 适当的调节头部位, 利用上开口器, 将手术位置展示出来, 并进行常规的扁桃体切除手术;在结束扁桃体摘除之后, 为患儿进行鼻腔境内微动力切除手术, 通过使用全新的鼻腔镜监视系统可以使医生在手术过程中获得最清晰的视野, 采用同样的手术方法切除患儿发生病变的腺样体部位。完成手术之后, 需要使用纱布为患儿进行压迫止血。在治疗结束之后的一段时间内, 为患儿使用抗生素进行后续治疗, 帮助患儿尽量缩短康复时间, 防止细菌感染等后续问题的发生。
1. 3 观察指标与疗效评定标准 比较两组患儿的手术时间、康复时间以及手术的治疗有效率。手术效果分为无效:患儿的鼾症现象没有得到任何的好转;有效:患儿的病情状况有所好转, 打鼾、张口、尿床等症状均有所改善;显效:患儿的疾病状况得到明显的好转, 各类症状基本不再出现, 但是经过复查后发现腺样体有所残留;痊愈:各项临床表现均消失, 复查结果显示一切正常。治疗有效率=(痊愈+显效+有效)/总例数×100%。
1. 4 统计学方法 采用SPSS19.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
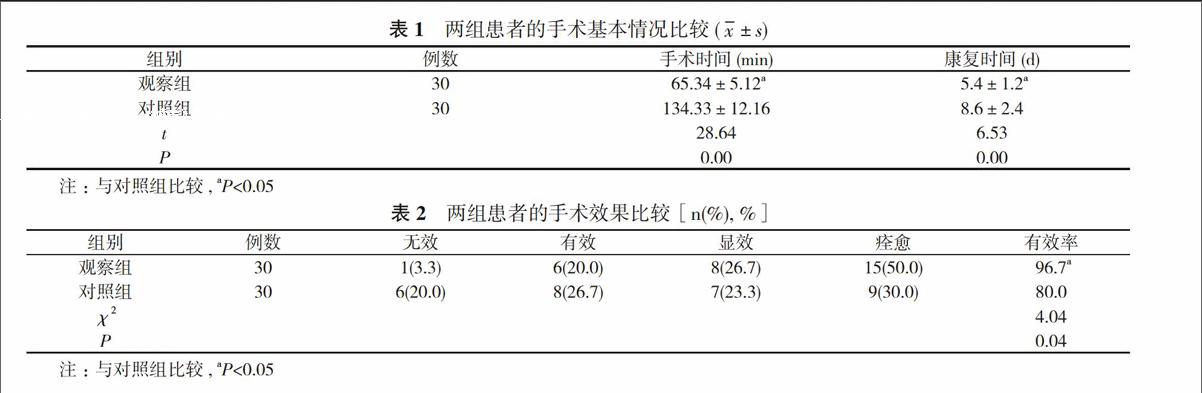
观察组患儿的术后恢复情况明显优于对照组患儿, 差异有统计学意义(P<0.05);观察组患儿手术的治疗有效率明显优于对照组患儿, 差异有统计学意义(P<0.05)。见表1, 表2。
3 讨论
小儿鼾症发病的主要原因是由于儿童鼻咽腔内的扁桃体以及腺样体出现了增生症状, 在患儿睡眠后, 增生部位就会发生下坠[2]。患儿的呼吸道就会比正常状况下更加狭窄, 因此导致儿童出现打鼾、张口呼吸等症状。
相较于其他疾病而言, 小儿鼾症在发病初期属于一种病情反应比较轻微的病症, 因此在发病初期可能不会引起家长的重视, 所以本次研究中的实验对象, 其病程均>1年。但是如果长期无法得到有效的治疗, 儿童的健康水平可能会有所下降, 而且大量临床结果表明, 打鼾对于儿童记忆能力的正常发展是非常不利的[3-8]。近些年来, 相关医疗人员对治疗该疾病的有效方法进行了深入的研究。
使用微动力系统刮除术直接有效, 因为它可以直接摘除发生了增生的病变部位, 有效地缓解儿童呼吸道狭窄的问题。
综上所述, 扁桃体摘除联合鼻内镜下腺样体切除是一种行之有效的治疗小儿鼾症的手术方式。与传统的手术方式相比, 该种方式可以大幅缩短手术时间和康复时间, 具有良好的治疗效果。
参考文献
[1] 张秀君.扁桃体摘除联合鼻内镜下腺样体切除治疗小儿鼾症的临床疗效.医药论坛杂志, 2013, 34(1):74-75.
[2] 刘志建, 张新利.扁桃体摘除联合鼻内镜下腺样体切除治疗小儿鼾症的研究.中国当代医药, 2013, 20(12):66-67.
[3] 曲歌.扁桃体摘除联合鼻内镜下腺样体切除治疗小儿鼾症的临床疗效.中国医药指南, 2015, 13(22):103-104.
[4] 蔡运杆, 温太佩.扁桃体摘除联合鼻内窥镜下腺样体切除治疗小儿鼾症.临床和实验医学杂志, 2011, 10(11):842-843.
[5] 张武峰.鼻内镜下扁桃体联合腺样体切除治疗小儿鼾症疗效观察.现代中西医结合杂志, 2014(26):2935-2936.
[6] 刘宏锋.扁桃体摘除联合鼻内镜下腺样体切除治疗小儿鼾症的效果观察.中国当代医药, 2015(1):55-57.
[7] 任伟华.观察扁桃体摘除联合鼻内镜下腺样体切除在治疗小儿鼾症中的效果.吉林医学, 2015(9):1829.
[8] 朱勤峰.扁桃体摘除联合鼻内窥镜下腺样体切除治疗小儿鼾症的临床疗效.今日健康, 2015(1):10.
[收稿日期:2015-12-04]

