预防性治疗妊娠期无症状阴道念珠菌病的临床疗效及其对母婴结局的影响
吴利荣,胡晓继,李少荣
(广州军区武汉总医院妇产科,湖北 武汉 430070)
预防性治疗妊娠期无症状阴道念珠菌病的临床疗效及其对母婴结局的影响
吴利荣,胡晓继,李少荣
(广州军区武汉总医院妇产科,湖北 武汉 430070)
目的 探讨预防性治疗妊娠期无症状念珠菌病对母婴结局的影响。方法回顾性分析2011年1月至2012年6月于广州军区武汉总医院门诊初次产检的孕12~28周孕妇2 081例,将431例阴道念珠菌阳性的孕妇完全随机分为观察组215例和对照组216例。观察组采用克霉唑阴道上药100 mg/d,连续用药10 d;对照组予以孕期常规护理,未接受药物治疗。比较两组孕妇的早产发生情况和母婴结局。结果观察组孕妇的阴道念珠菌治愈率为94.0%(202/215),对照组的治愈率为58.8%(127/216),两组治愈率比较差异有统计学意义(P<0.05);观察组孕妇早产发生率为5.1%(11/215),对照组为13.9%(30/216),两组早产发生率比较差异有统计学意义(P<0.05);两组孕妇发生绒毛膜羊膜炎[5.1%(11/215)vs 6.0%(11/216)]、产后出血[1.9%(4/215)vs 1.4%(3/216)]和剖宫产率[21.9%(47/215) vs 29.2%(63/216)]比较差异无统计学意义(P>0.05);两组新生儿肺炎[3.3%(7/215)vs 2.8%(6/216)]、新生儿黄疸[6.5%(14/215)vs 5.1%(11/216)]和胎儿窘迫[5.2%(11/215)vs 6.0%(13/216)]的发生率比较差异也无统计学意义(P>0.05)。结论积极预防性治疗妊娠期无症状阴道念珠菌病可降低早产的发生率。
妊娠;阴道念珠菌病;母婴结局;早产;克霉唑
早产占分娩总数的5%~15%,早产儿在出生后一年内死亡率可达15%,新生儿早期及长期并发症发生率达11%~22%[1-2],严重影响了下一代的健康。据文献报道,40%~50%的早产与生殖道感染有关[3-6]。妊娠期下生殖道感染中最常见的病原体之一是阴道念珠菌,而目前妊娠期无症状念珠菌病是否需要治疗尚存在较大争议。因此,我们进行了一项完全随机对照试验,来研究预防性治疗妊娠期无症状念珠菌病的临床疗效及对早产发生率和母婴结局的影响,以确定妊娠期无症状念珠菌病的治疗是否能降低早产和不良母婴结局的发生率。
1 资料与方法
1.1 一般资料 选取2011年1月至2012年6月于广州军区武汉总医院门诊初次产检孕12~28周孕妇,剔除有外阴阴道瘙痒、阴道疼痛等有临床症状者,共选取参与念珠菌筛查孕妇2 081例,其中检出阴道念珠菌阳性者431例。将431例阴道念珠菌阳性的孕妇完全随机分为观察组215例和对照组216例。两组孕妇的年龄,孕产次和初次产检周数比较差异均无统计学意义(P>0.05),见表1。
表1 两组孕妇的一般资料比较(±s)
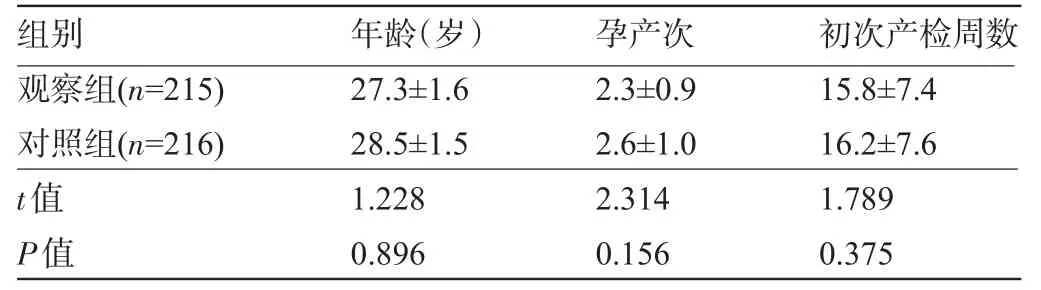
表1 两组孕妇的一般资料比较(±s)
组别观察组(n=215)对照组(n=216)年龄(岁)27.3±1.6 28.5±1.5孕产次2.3±0.9 2.6±1.0初次产检周数15.8±7.4 16.2±7.6 t值P值1.228 0.896 2.314 0.156 1.789 0.375
1.2 方法 用无菌扩阴器置入阴道内暴露宫颈,观察阴道内分泌物性状及量。用无菌棉签在阴道中上段取阴道分泌物,将分泌物在生理盐水中混匀,显微镜下观察有无念珠菌菌丝。观察组采用克霉唑阴道上药100 mg/d,连续用药10 d;对照组予以孕期常规护理,未接受药物治疗。
1.3 观察指标 观察两组患者的治愈率、早产率及不良母婴结局(包括孕妇绒毛膜羊膜炎、产后出血、剖宫产率和新生儿肺炎、新生儿黄疸胎儿窘迫)发生率。
1.4 结果判定 用药结束1个月后复查,连续三次阴道分泌物检查未检出念珠菌为治愈。分娩时孕周28~37周为早产,因“胎盘早剥”、“妊娠期糖尿病”、“羊水过多”、“前置胎盘”等发生医源性早产者分析时予以剔除。
1.5 统计学方法 应用SPSS17.0统计软件对数据进行统计分析,计量资料以均数±标准差(±s)表示,采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组孕妇的临床疗效及早产率比较 观察组治愈202例,治愈率为94.0%,对照组治愈127例,治愈率为58.8%,两组治愈率比较差异有显著统计学意义(χ2=73.72,P<0.01)。观察组中4例28周之前分娩,不符合早产,剔除,对照组中5例28周之前分娩,剔除。观察组早产11例,早产率为5.1%,对照组早产30例,早产率为13.9%,两组早产率比较差异有统计学意义(χ2=7.720,P=0.021<0.05),见表2。

表2 两组孕妇早产率比较[例(%)]
2.2 两组母婴结局比较 两组孕妇的绒毛膜羊膜炎、产后出血和剖宫产率比较差异均无统计学意义(P>0.05);两组新生儿肺炎、新生儿黄疸和胎儿窘迫的发生率比较差异均无统计学意义(P>0.05),见表3。

表3 两组母婴结局比较[例(%)]
3 讨 论
念珠菌是女性生殖道正常菌群之一,在人体免疫功能完善时可与人体共生不致病,属于条件致病菌。妊娠期由于雌激素的增加使阴道黏膜充血水肿,通透性增强,同时宫颈黏液分泌增加,而且高水平的雌激素导致高糖原含量的阴道环境,致使阴道本身的酸性坏境改变,所以妊娠期是念珠菌感染高发阶段。本研究显示本组参检患者中初次检查无症状阴道念珠菌感染率为20.7%。目前对有症状的生殖道感染主张进行药物治疗,但是对于无症状的条件致病菌感染病例是否需要治疗尚有争论。然而孕期生殖道感染是引发早产的重要原因,国外研究显示由感染引发的早产达到40%[7]。我国人群早产发生率为5%~15%,而生殖道感染者发病率更高[8]。早产是一个重要公共问题,导致新生儿死亡率和发病率高,且呈上升趋势。研究显示约40%的出生体重<2 500 g的早产儿在今后的生活中会表现出行为异常,如注意力不集中、焦虑、少年犯罪等[9]。虽然上行性感染与早产之间的关联是无可争议的,但在有效的预防治疗上一直是令人失望的[10]。感染引起早产的确切机制目前尚不清楚,但是多项研究表明感染后生殖道内的各种活性酶增加,如蛋白水解酶、磷脂酶A2、磷脂酶C等,这些酶可引起蜕膜细胞产生花生四烯酸;同时细菌产生的内毒素也有诱导产生前列腺素的作用,高浓度前列腺素可引起子宫的收缩,导致早产的发生。而且病原菌释放的溶酶体酶对羊膜绒毛膜细胞也可以产生直接的细胞毒性作用,致使组织张力强度降低,胶原纤维Ⅲ减少,膜的脆性增加,导致胎膜早破的发生,而胎膜早破又是早产发生的最主要因素之一[11-12]。越来越多的证据表明早产是一个慢性感染作用的过程,积极的治疗应在孕20周以前。
克霉唑广泛应用于孕妇,局部应用一般耐受性良好,具有安全/方便/近期及远期疗效确切的优点[13-14]。本研究采用克霉素对阴道念珠阳性的孕妇进行治疗,结果显示观察组治愈率为94.0%,远高于对照组的58.8%,与文献报道一致[13-15]。资料显示妊娠合并阴道念珠菌病会增加妊娠期并发症以及新生儿感染的发生,如新生儿尿布皮炎、鹅口疮等,对母婴结局有不利影响[16-17]。本研究中对照组早产发生率为13.9%,观察组早产发生率为5.1%,两组早产发生率存在显著差异,可见无症状生殖道念珠菌感染与早产有一定相关性,积极预防性治疗无症状生殖道念珠菌感染可降低早产的发生率。两组母亲发生绒毛膜羊膜炎、产后出血和剖宫产率差异无统计学意义;两组新生儿肺炎、新生儿黄疸和胎儿窘迫的发生率差异也无统计学意义,可见使用克霉素预防性的治疗无症状性生殖道念珠菌感染并不会对母婴结局产生不利的影响。故我们认为对孕期的无症状的下生殖道感染均应积极治疗,从而降低母婴不良结局的发生率,提高围产期保健质量,提高人口素质。
[1]Crowther CA,Doyle LW,Haslam RR,et a1.Outcomes at 2 years of age after repeat doses of antenatal corticosteroids[J].N Engl J Med, 2007,357:1179-1189.
[2]Ananth CV,Joseph KS.A comparison of foetal and infant mortality in the United States and Canada[J].Int J Epidemiol,2009,38(2): 480-485.
[3]Andrews WW,Goldenberg RL,Hauth JC,et al.Interconceptional antibiotics to prevent spontaneous preterm birth:A randomized clinical trial[J].Am J Obstet Gynecol,2006,194:617-624.
[4]沈正泽,金梅,秧茂盛.抗菌药物治疗细菌性阴道炎预防早产的临床分析[J].华西药学杂志,2015,30(1):126-128.
[5]曹泽毅,戴钟英.中华妇产科学[M].2版.北京:人民卫生出版社. 2004:377-382.
[6]屠月琴,潘常红,吴晓燕.妇科门诊患者生殖道病原体感染调查分析[J].中华医院感染学杂志,2015,25(6):1401-1402,1405.
[7]Lettieri L,Vintzileos AM,Rodis JF,et al.Doesaneous preterm birthnd Canada[J].Am J Obstet Gynecol,1993,168(5):1480-1485.
[8]王静,李苗,吴兰芬.抗菌药物治疗妊娠中期阴道炎的疗效及与早产关系的探讨[J].中华医院感染学杂志,2014,24(11):2816-2817,2820.
[9]Elgen I,Sommerfelt K,Markestad T.Population based,controlled study of behavioural problems and psychiatrie disorders in low birthweight children at 11 years of age[J].Arch Dis Child Fetal Neonatal Ed,2002,87(2):F128-132.
[10]Goldenberg RL,Culhane JF,Iams JD,et al.Epidemiology and causes of preterm birth[J].Lancet,2008,371(9606):75-84.
[11]闫贵彦.早产合并胎膜早破妊娠结局的临床观察[J].中国医药指南,2014,12(36):100-101.
[12]Macones GA.Prematurity causes and prevention.In:Taeusch HW, Ballard RA,Gleasun CA,et al.Avery′S disease of the newbom[M]. 8ver.Philadelphia:Elsevier Saunders,2005:139-145.
[13]钟艳梅.克霉唑与制霉素治疗妊娠合并外阴阴道念珠菌病的疗效比较[J].中外医学研究,2012,10(11):34-35.
[14]王清,段英霞,陈书忠,等.克霉唑治疗妊娠合并假丝酵母菌感染的疗效分析[J].中国临床研究,2014,27(4):455-456.
[15]Brown KR,Williams SF,Apuzzio JJ.Ertapenem compared to combination drug therapy for the treatment of postpartum endometritisafter cesarean delivery[J].J Matern Fetal Neonatal Med,2012,25(6):743-746.
[16]汪利群,吴勇.妊娠合并外阴阴道假丝酵母菌感染对母婴结局的影响[J].实用预防医学,2012,19(12):1831-1832.
[17]王晓玉,王丽梅,张艳,等.妊娠期合并细菌性阴道炎对妊娠结局的影响[J].临床合理用药杂志,2014,7(5):144.
R714.25
B
1003—6350(2016)04—0644—02
10.3969/j.issn.1003-6350.2016.04.045
2015-04-17)
吴利荣。E-mail:cmyy0012@sina.com

