系统保留盆腔自主神经的广泛性子宫切除术治疗子宫内膜癌临床效果分析
赵晶,王爱芹
(北京市顺义区医院妇产科,北京 101300)
系统保留盆腔自主神经的广泛性子宫切除术治疗子宫内膜癌临床效果分析
赵晶,王爱芹
(北京市顺义区医院妇产科,北京 101300)
目的 观察系统保留盆腔自主神经的广泛性子宫切除术治疗子宫内膜癌的疗效。方法选择我院妇产科2013年1月至2015年6月收治的52例子宫内膜癌患者,采用数字表随机法分为对照组和观察组,每组26例。对照组采用传统广泛性子宫切除术,观察组采用系统保留盆腔自主神经的广泛性子宫切除术,比较两组患者的治疗效果及手术对直肠、膀胱和性功能的影响。结果两组患者的宫旁切除长度[(3.39±0.28)cm vs(3.41±0.37)cm]和阴道切除长度[(3.50±0.47)cm vs(3.63±0.52)cm]、平均手术时间[(40.4±6.8)h vs(48.2±7.3)h]、术中出血量[(41.6±10.5 mL vs(55.2±9.6)mL]比较差异均无统计学意义(P>0.05);观察组患者术后排气[(40.4±6.8)h]、排便时间[(77.5±12.4)h]短于对照组[(48.2±7.3)h、(85.6±15.2)h],差异有统计学意义(P<0.05);术后1个月,两组患者的膀胱最大容量较术前明显减少,最大尿流率和最大尿流率时逼尿肌压较术前明显降低,差异均有统计学意义(P<0.05);术后1个月,观察组患者的最大尿流率和最大尿流率时逼尿肌压降低幅度明显小于对照组,差异均有统计学意义(P<0.05);随访6个月,观察组患者的尿急尿刺激、便秘腹泻、性功能障碍发生率分别为0(0/26)、3.85%(1/26)、11.54%(3/26),均明显低于对照组的19.23%(5/26)、15.38%(4/26)、46.15%(12/26),差异均有统计学意义(P<0.05)。结论系统保留盆腔自主神经的广泛性子宫切除术在保护患者直肠、膀胱功能,减少性生活障碍方面具有较高的价值。
广泛性子宫切除术;保留自主神经;子宫内膜癌;疗效
系统保留盆腔自主神经(pelvic autonomic nerve,PAN)的广泛性子宫切除术是在保证手术切除范围的同时,保留支配膀胱、直肠、外阴等的盆腔自主神经,尽可能地提高患者术后生活质量的一种改良术式[1],笔者将其与传统广泛性子宫切除术进行比较,观察疗效,现报道如下:
1 资料与方法
1.1 一般资料 选取我院妇产科2013年1月至2015年6月收治的52例子宫内膜癌患者,FIGO2009分期为Ⅰb~Ⅱa;年龄36~69岁,平均(52.3±11.2)岁。采用数字表法随机法分为两组,对照组26例采用传统广泛性子宫切除术;观察组26例采用系统保留盆腔自主神经的广泛性子宫切除术,两组患者在年龄、FIGO2009分期等方面比较差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 本研究经院医学伦理委员会批准,患者知情同意并签署知情同意书。入选患者术前均经临床和病理学检查,符合《中华妇产科学临床版》中子宫内膜癌诊断标准,患者无明显感染病灶和手术禁忌证;排除术前行过化放疗者、合并创作者、慢性肝肾功能不会及直肠膀胱功能障碍者。
1.3 手术方法
1.3.1 对照组 患者行传统广泛性子宫切除术,开腹探查后娩出宫体,切断、缝扎两侧卵巢和输卵管峡部固有韧带、圆韧带,打开膀胱子宫返折腹膜,清理宫旁组织,切断、缝扎子宫主、骶韧带和动静脉,沿穹窿环切断子宫,缝合关腹。术中不解剖、暴露和保留盆腔自主神经。
1.3.2 观察组 患者常规开腹探查后,按以下步骤操作:①完成盆腔淋巴结清扫术后,将子宫动脉从根部解剖出来并结扎、切断;②切除直肠阴道韧带和子宫骶韧带时识别腹下神经和下腹下神经丛近心端部分,并向外侧推移腹下神经和下腹下神经丛,打开直肠阴道陷凹处腹膜,分离阴道直肠间隙及直肠侧间隙,暴露直肠阴道韧带,将腹下神经和下腹下神经丛近心端推向外侧方后,选择性地切除暴露的子宫骶韧和直肠阴道韧带;③找到子宫深静脉后,向对侧宫体牵拉子宫,在髂内静脉分支处,紧贴盆壁侧面离断并提起子宫深静脉侧断端,继续分离切除子宫骶韧带血管部;④在子宫主韧带索状部寻找PAN,解剖阴道宫颈膀胱韧带浅层,打开输尿管隧道,游离输尿管;上提子宫及子宫深静脉近子宫侧,解剖阴道旁组织深层,寻找下腹下神经丛及其膀胱支,在上方分离并切断膀胱上、中、下静脉,合并下腹下神经丛子宫体支;⑤向外侧游离下腹下神经丛膀胱支,切除深层阴道旁组织,横断阴道最后切除3 cm左右阴道,缝合关腹。
1.4 观察指标 术前1周和术后1个月进行尿动力学检查,测量膀胱最大容量、最大尿流率和最大尿流率时膀胱逼尿肌压力;记录手术相关指标,包括手术时间、术中出血量、宫旁和阴道切除长度、术后排气时间和排便时间。随访6个月,用自行设计的调查问卷了解患者术后直肠、膀胱和性功能障碍情况。
1.5 统计学方法 应用SPSS13.0统计软件进行数据分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者的手术相关指标比较 两组患者的宫旁和阴道切除长度、平均手术时间、术中出血量比较差异均无统计学意义(P>0.05),但观察组患者术后排气和排便时间均短于对照组,差异均有统计学意义(P<0.05),见表1。
2.2 术后对直肠、膀胱和性功能的影响比较 两组治疗前膀胱最大容量、最大尿流率和最大尿流率时逼尿肌压比较差异无统计学意义(P>0.05)。术后1月两组膀胱最大容量较术前明显减少,最大尿流率和最大尿流率时逼尿肌压较术前明显降低(P<0.05)。术后1个月观察组最大尿流率和最大尿流率时逼尿肌压降低幅度明显小于对照组(P<0.05)。
2.3 两组患者相关功能异常发生率比较 随访6个月,观察组尿急尿刺激、便秘腹泻、性功能障碍发生率均低于对照组,差异均有统计学意义(P<0.05),见表3。
表1 两组患者的手术相关指标比较(±s)
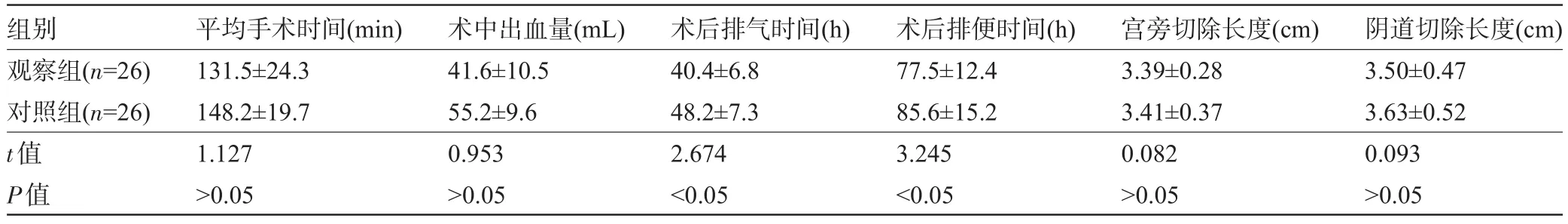
表1 两组患者的手术相关指标比较(±s)
组别观察组(n=26)对照组(n=26) t值P值平均手术时间(min) 131.5±24.3 148.2±19.7 1.127>0.05术中出血量(mL) 41.6±10.5 55.2±9.6 0.953>0.05术后排气时间(h) 40.4±6.8 48.2±7.3 2.674<0.05术后排便时间(h) 77.5±12.4 85.6±15.2 3.245<0.05宫旁切除长度(cm) 3.39±0.28 3.41±0.37 0.082>0.05阴道切除长度(cm) 3.50±0.47 3.63±0.52 0.093>0.05
表2 两组患者术后3周膀胱功能比较(±s)
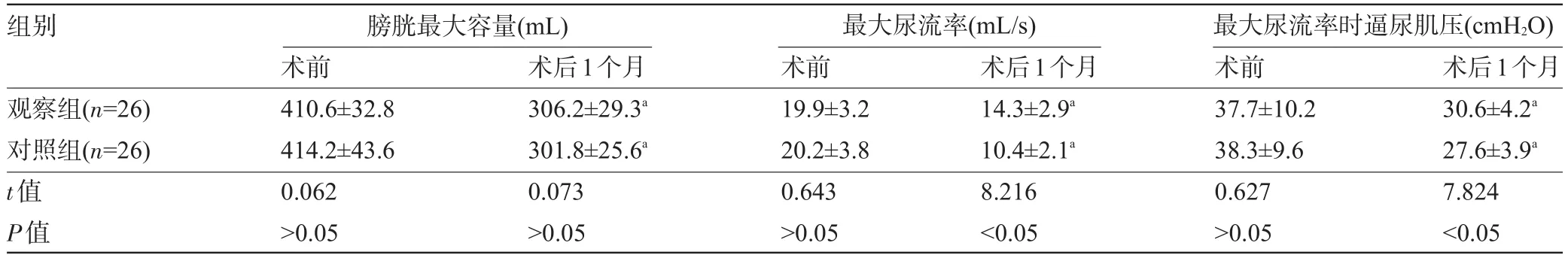
表2 两组患者术后3周膀胱功能比较(±s)
注:与术前比较,aP<0.05。1 cmH2O=0.098 kPa。
组别观察组(n=26)对照组(n=26) t值P值膀胱最大容量(mL) 最大尿流率(mL/s) 最大尿流率时逼尿肌压(cmH2O)术前410.6±32.8 414.2±43.6 0.062>0.05术后1个月306.2±29.3a301.8±25.6a0.073>0.05术前19.9±3.2 20.2±3.8 0.643>0.05术后1个月14.3±2.9a10.4±2.1a8.216<0.05术前37.7±10.2 38.3±9.6 0.627>0.05术后1个月30.6±4.2a27.6±3.9a7.824<0.05
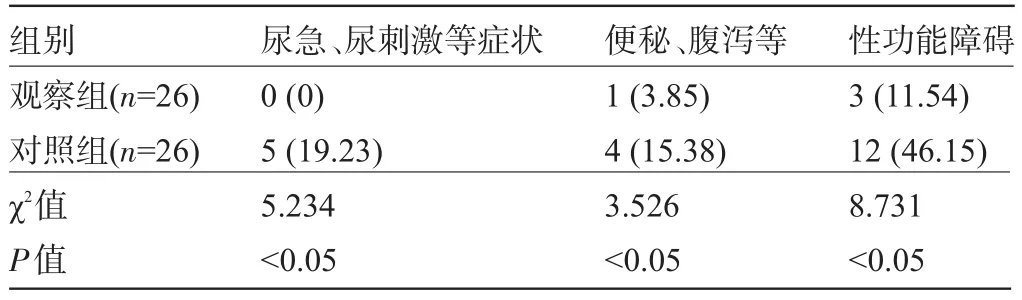
表3 两组患者术后直肠、膀胱和性功能异常发生率比较[例(%)]
3 讨 论
子宫内膜癌是常见的女性恶性肿瘤之一。手术是患者首选的治疗方式。广泛性子宫切除术是治疗子宫内膜癌的标准术式[2],但该术式在肿瘤根治的同时也带来了诸多不可逆的并发症,特别是对外阴、膀胱和直肠功能的损害,表现为性欲降低、性唤起或性高潮障碍、性交疼痛、储尿及排尿感觉丧失或功能失调、尿失禁、便秘、血便、腹泻等[3-4]。术后患者生活质量明显下降。造成这一系列后果的原因是在切除子宫主韧带和宫骶韧带时,容易导致盆腔自主神经损伤[5]。进入二十一世纪,我国居民的生活水平得到前所未有的提高,对术后的生存质量也有了更高的要求。因此,在切除病灶的同时保留盆腔自主神经功能成为广大子宫切除患者的愿望。
保留盆腔自主神经的广泛性子宫切除术可在根治性切除病灶的前提下,尽量保留盆腔自主神经,从而减少尿失禁、便秘、血便等相关功能障碍的发生率[6-8]。本研究采用随机对照研究,评价保留盆腔自主神经的广泛性子宫切除术的临床价值。两组宫旁和阴道切除长度比较差异无统计学意义,说明保留盆腔自主神经的广泛性子宫切除术可以达到根治效果;但两组术后患者直肠、膀胱和性功能比较显示,观察组最大尿流率和最大尿流率时逼尿肌压降低幅度明显小于对照组,差异有统计学意义,说明观察组患者术后膀胱功能好于对照组。随访6个月,观察组尿急尿刺激、便秘腹泻、性功能障碍发生率分别为0、3.85%、11.54%;对照组分别为19.23%、15.38%、46.15%,差异有统计学意义。提示系统保留盆腔自主神经的广泛性子宫切除术在保护患者直肠、膀胱功能,减少性生活障碍方面具有较高的价值。
交感神经自腹主动脉旁神经丛,经骶前,然后行走于输尿管下方,紧贴直肠系膜达盆腔子宫动脉水平,与盆腔自主神经交汇成盆腔神经丛,是直肠、膀胱和阴蒂的主要支配神经,维持正常的直肠、膀胱功能和性功能。系统保留盆腔自主神经的广泛性子宫切除术尽可能地保护了以上神经,因此对患者术后直肠、膀胱、性功能的影响明显少于对照组。本研究中实验组26例患者手术均获得成功,原因在于手术医师熟悉盆腔神经的分布,在切除主韧带时,根据其走行分离神经和血管,以下腹下神经丛上缘为指引,寻找下腹下神经丛并切除膀胱宫颈韧带深层组织,尽可能多地保留盆腔自主神经元及其神经节细胞。
综上所述,本研究结果证实了系统保留盆腔自主神经的广泛性子宫切除术在保护患者直肠、膀胱功能,减少性生活障碍方面具有较高的价值,特别是近年来宫颈癌发病年龄趋于年轻化,因此这一术式更具推广价值。
[1]谢金玲.广泛性子宫切除术对子宫内膜癌患者术后膀胱功能的影响[J].河北医学,2014,20(9):1511-1514.
[2]文仲勇,黄诗敏,黄浩,等.腹腔镜下系统保留盆腔自主神经的广泛性子宫切除术的比较研究[J].中国微创外科杂志,2011,11(10): 875-878.
[3]王帅,黄浩.微创型举宫器在腹腔镜下保留盆腔自主神经广泛性子宫切除术中的应用[J].中国微创外科杂志,2012,12(1):70-72,86.
[4]李隆玉,曾四元,彭莉贞,等.腹腔镜下广泛性子宫切除术加盆腔淋巴结清扫术临床分析[J].实用癌症杂志,2006,21(2):187-188.
[5]黄诗敏,王帅,李莉芳,等.腹腔镜下保留盆腔神经的广泛子宫切除术对膀胱功能的保护效果[J].中国微创外科杂志,2014,14(4): 297-300.
[6]宋磊.经阴道广泛子宫切除术治疗子宫恶性肿瘤的最新进展[J].实用妇产科杂志,2007,23(1):5-6.
[7]苏彦钊,宋一一,孙蓬明,等.广泛性子宫切除手术前、后近期下尿道功能的改变[J].中国妇产科临床杂志,2011,12(2):139-141.
[8]杨丞,饶翔.Twist在子宫内膜腺癌的表达及其与临床生物学行为的关系[J].海南医学,2013,24(8):1108-1110.
R737.33
B
1003—6350(2016)22—3752—03
10.3969/j.issn.1003-6350.2016.22.049
2016-03-28)
赵晶。E-mail:361926015@qq.com

