神经外科手术部位感染独立风险因素分析
丁银鸿
湖北应城市中医医院神经外科 应城 432400
神经外科手术部位感染独立风险因素分析
丁银鸿
湖北应城市中医医院神经外科应城432400
【摘要】目的分析神经外科手术部位感染(SSI)的独立风险因素,为感染的预测提供参考依据。方法回顾性选择我院收治的232例行神经外科手术治疗的患者为研究对象,参照SSI诊断标准将患者分为SSI组21例(9.05%)和非SSI组211例(90.95%)。以患者发生SSI为因变量,以年龄、手术切口、预防使用抗菌药物超疗程与否、异物植入与否、备皮距手术的时间、硬脑膜切开与否、患者自身免疫功能、手术时间及合并糖尿病与否为自变量。先予以单因素分析,再对单因素分析中差异有统计学意义的变量进行多因素非条件Logistic回归分析。结果年龄>65岁,预防使用抗菌药物超疗程,备皮距手术时间>2 h,硬脑膜切开及合并糖尿病为神经外科SSI发生的独立风险因素(P均<0.05)。结论年龄>65岁,预防使用抗菌药物超疗程,备皮距手术时间>2 h,硬脑膜切开及合并糖尿病为神经外科手术中发生SSI的高危人群,加强这类人群感染的早期预测对促进临床采取针对性的干预措施,降低SSI的发生率具有重要作用。
【关键词】神经外科;手术部位感染;独立风险因素;感染预测
随着神经外科医学技术发展进程的不断推进以及先进手术设备的日益完善,神经外科手术在各类型神经外科疾病的临床治疗中取得良好应用价值。作为一项集术式复杂、侵入性操作多及患者住院时间长等特点于一体的手术类型,不可避免增加了术后手术部位感染(SSI)并发症的发生率,不仅影响手术效果,给临床治疗造成困难,同时也增加了患者的住院负担,引起医疗纠纷,甚至危及生命,成为神经外科医学工作者关注的热点。分析SSI的独立风险因素,并在此基础上预测SSI发生的高危人群,进而予以其针对性的抗感染干预措施对降低SSI的发生率具有重要意义。目前,临床上虽关于SSI风险因素的研究颇多,但不同医院因手术环境及手术操作的不同,结论也不尽相同。本文以我院收治的232例行神经外科手术治疗的患者为研究对象,探讨SSI的独立风险因素,以期为感染预测提供更具针对性的参考依据,现报告如下。
1资料和方法
1.1一般资料选择我院2001-01—2014-06收治的232例行神经外科手术治疗患者为研究对象,男135例,女97例;年龄20~75岁,平均(43.5±5.5)岁;脑血肿清除术107例,脑血管病开颅术83例,颅骨修补术42例。病例排除标准:(1)术前已诊断或术后已证实为脑脓肿、脑膜炎-脑室炎、脑积脓者;(2)术后3 d内因其他原因出院或死亡者;(3)病历资料不全者。
1.2方法参照1999年美国疾病控制中心(CDC)所发布的《手术部位感染防治指南》中关于神经外科SSI的诊断标准[1],统计本组232例患者SSI的发病率。将患者分为2组,SSI组21例(9.05%)和非SSI组211例(90.95%)。同时查阅文献,并结合医院神经外科手术实践,综合考虑可能影响SSI发生风险因素。同时采取回顾性调查法分别对2组患者的病例资料进行统计,包括:(1)年龄,分为>65岁组和≤65岁组;(2)手术切口,分为清洁切口组和污染切口组;(3)预防使用抗菌药物超疗程与否;(4)异物植入与否;(5)备皮距手术的时间,分为>2 h和≤2 h组;(6)硬脑膜切开与否;(7)患者自身免疫功能;(8)手术时间,分为>4 h组和≤4 h组;(9)合并糖尿病与否。
1.3统计学方法以患者发生SSI为因变量,以年龄、手术切口、预防使用抗菌药物超疗程与否、异物植入与否、备皮距手术的时间、硬脑膜切开与否、患者自身免疫功能、手术时间及合并糖尿病与否为自变量。采用SPSS 20.0统计软件,计数资料以率(%)表示,采用χ2检验。P<0.05为差异有统计学意义。对自变量变量赋值后,单因素分析应用χ2检验,对单因素分析中差异有统计学意义的变量,再进行多因素非条件Logistic回归分析。
2结果
2.1神经外科SSI发生的单因素分析从表1可以看出,经单因素分析,7个与神经外科SSI发生相关的变量,包括年龄、预防使用抗菌药物超疗程、异物植入、备皮距手术时间、硬脑膜切开、手术时间及合并糖尿病(P均<0.05)。
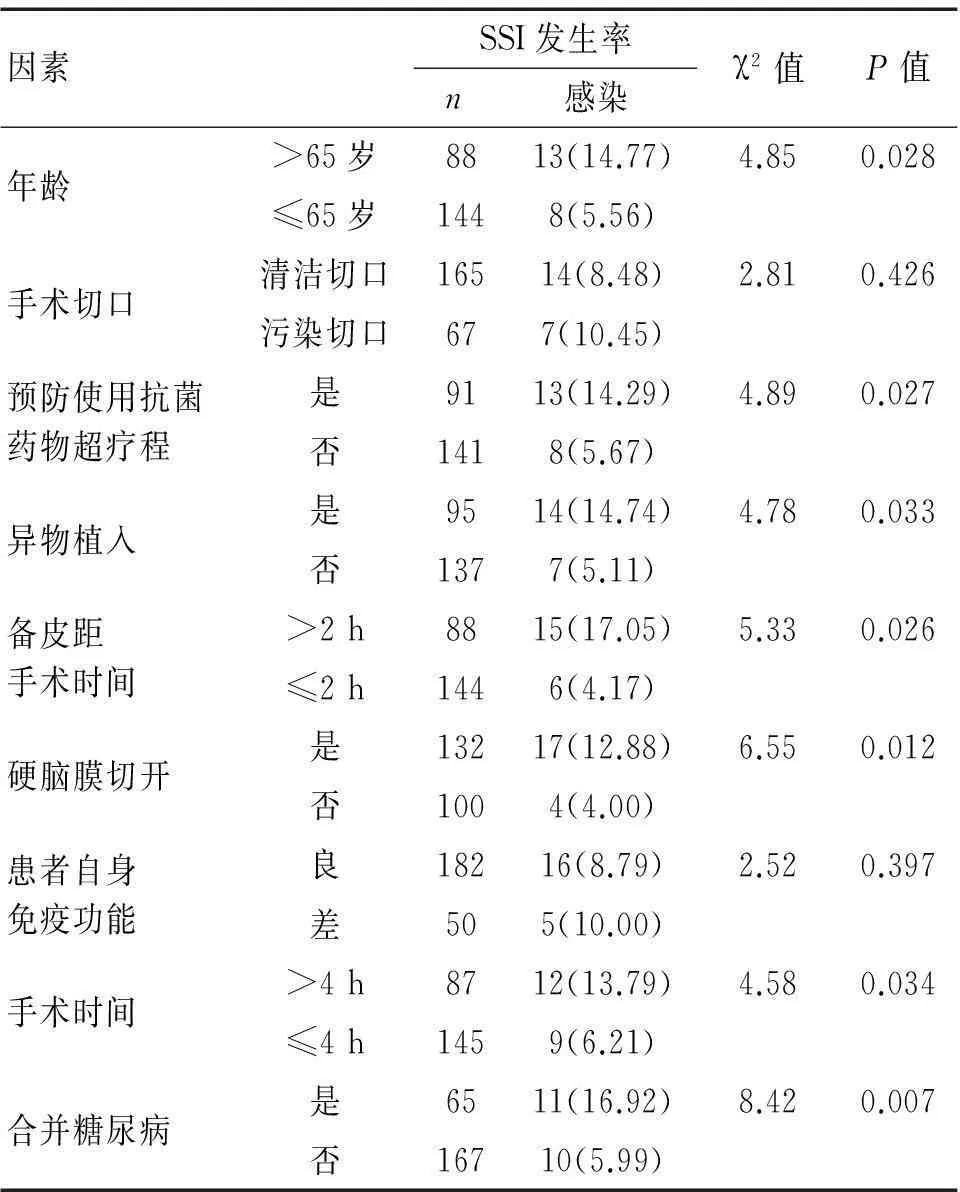
表1 神经外科SSI发生的单因素分析 [n(%)]
2.2神经外科SSI发生的多因素分析从表2可以看出,多因素分析结果显示,年龄>65岁、预防使用抗菌药物超疗程、备皮距手术时间>2 h、硬脑膜切开及合并糖尿病是神经外科SSI发生的独立风险因素(均P<0.05)。

表2 神经外科SSI发生的Logistic多因素分析
3讨论
SSI主要指患者行手术治疗后的30 d内或异物植入后的1 a内,发生于或临近于手术部位的感染事件,是医院感染类型的重要组成部分[2]。据世界卫生组织统计显示,目前世界上医院感染的发生率3%~21%,而SSI则占医院感染的比例高达5%~35%,已成为世界范围内所广泛关注的公共卫生问题[3]。生理解剖学上,人体中枢神经系统具有血脑屏障、脑膜、颅骨及头皮等组织保护系统,从而极大降低了中枢神经系统感染的发生率。然而,在神经外科手术的开展下,一些侵入性的操作如脑膜切开、异物植入、颅骨修补等可使这些屏障遭到破坏,从而极大加剧SSI的发生率,成为SSI发生的高危科室。而分析神经外科SSI发生的独立风险因素,为SSI高危人群的预测提供参考依据,对临床采取及时、针对性的干预措施,解除风险因素,降低SSI的发生率具有重要作用。
目前,临床上关于神经外科SSI风险因素相关的研究较多,但SSI的发生受多因素、多环境及多条件影响。本研究在综合分析文献报道的相关风险因素基础上,结合本院神经外科手术开展的具体实践,以患者发生SSI为因变量,以年龄、手术切口、预防使用抗菌药物超疗程与否、异物植入与否、备皮距手术的时间、硬脑膜切开与否、患者自身免疫功能、手术时间及合并糖尿病与否为自变量。先予以单因素分析,再予以多因素分析,以得出神经外科SSI的独立风险因素,结果显示,年龄>65岁、预防使用抗菌药物超疗程、备皮距手术时间>2 h、硬脑膜切开及合并糖尿病为神经外科SSI发生的独立风险因素。(1)年龄>65岁。老年人群随机体各组织器官功能的衰退,自身免疫力逐渐下降,抗感染能力较弱,加之神经外科手术所造成的应激刺激,加剧了SSI的风险,成为易感高危人群。国外研究[4]强调,年龄>60岁是导致SSI的重要风险因素。(2)预防使用抗菌药物超疗程。一般认为,术前预防性使用抗生素能有效降低术后感染的发生率[5]。近年来,越来越多的文献报道,使用预防性抗生素仅能够一定程度上降低术后切口感染的发生,但对颅内感染并无明显作用[6]。同时,当预防性抗菌药物超疗程使用时,易导致细菌产生耐药性而增加感染风险。因此,预防使用抗菌药物超疗程为SSI发生的重要危险因素。鉴于此,临床应进一步规范预防性抗菌药物的应用。(3)备皮距手术时间>2 h。术前备皮为神经外科手术常规操作,主要作用在于开放手术视野。目前,临床已有多项文献报道强调备皮时间与SSI的发生密切相关,备皮时间距手术时间越长,SSI发病率越高[7]。因此,于神经外科手术开展过程中,应尽量把握好备皮时间,缩短备皮距手术时间,以降低SSI发生的风险。(4)硬脑膜切开。脑部侵入性操作越多,脑组织的暴露时间越长,与外界环境的接触时间也越长,从而增加了病原微生物的侵入风险。加之部分颅脑外伤手术多为污染手术,硬脑膜切开后脑组织的暴露进一步加剧SSI的发生风险。(5)合并糖尿病。相关文献报道,糖尿病患者为医院感染的高危人群,主要因为糖尿病患者因糖代谢紊乱和糖酵解能力降低,造成机体中性粒细胞杀菌功能及淋巴细胞反应性下降,从而大大降低了机体的免疫功能,自身抗感染能力薄弱,从而增加了SSI的发生风险[8]。因此,上述因素均对神经外科SSI的发生的有重要影响,通过对这些因素的重视和分析,可作为预测SSI发生的重要依据。
综上,年龄>65岁、预防使用抗菌药物超疗程、备皮距手术时间>2 h、硬脑膜切开及合并糖尿病者为神经外科手术中发生SSI的高危人群,加强这类人群感染的早期预测对采取针对性的干预措施,降低SSI的发生率具有重要作用。
4参考文献
[1]唐朝芳,毛素芳.神经外科颅脑术后并发手术部位感染患者抗菌药物的应用分析[J].中国实用神经疾病杂志,2014,17(2):182-184.
[2]周小萍,薛跃华,顾勇.神经外科手术部位感染目标性监测与控制效果分析[J].中华医院感染学杂志,2012,22(16):315-317.
[3]金转丽.外科手术切口部位监测结果与感染危险因素分析[J].河南外科学杂志,2014,20(4):262-264.
[4]陈丽萍,张淑平,谭慕杨.外科手术部位感染目标性监测及干预效果研究[J].华西医学,2013,11(8):371-373.
[5]周世军.神经外科手术部位感染的调查与对策[J].吉林医学,2013,9(26):161-163.
[6]温岩,朱桂兰,王惠.医院感染目标性监测在神经外科中的应用与结果分析[J].宁夏医学杂志,2013,35(12):192-193.
[7]岳晓艳,石广志.神经外科术后颅内感染患者的抗生素使用[J].首都医科大学学报,2013,34(2):192-195.
[8]周小萍,薛跃华,顾勇.神经外科手术部位感染目标性监测与控制效果分析[J].中华医院感染学杂志,2012,22(16):3 534-3 536.
(收稿2015-10-12)
【中图分类号】R63
【文献标识码】A
【文章编号】1673-5110(2016)02-0054-02

