失眠障碍患者主客观评价参数的相关性研究
夏兰 陈贵海
(1.安徽医科大学第二附属医院神经内科,合肥,230601; 2.安徽医科大学附属巢湖医院神经内科及安徽省精神医学中心,合肥,238000; 3.安徽医科大学第一附属医院神经内科,合肥,230022)
失眠障碍患者主客观评价参数的相关性研究
夏兰1,3陈贵海2,3
(1.安徽医科大学第二附属医院神经内科,合肥,230601; 2.安徽医科大学附属巢湖医院神经内科及安徽省精神医学中心,合肥,238000; 3.安徽医科大学第一附属医院神经内科,合肥,230022)
目的:探索主客观方法评价的失眠障碍患者睡眠参数间的相关性。方法:慢性失眠患者61例,其中慢性失眠障碍(CID)31例、抑郁共病性失眠(ICD)30例。患者完成汉密尔顿抑郁17项量表(HAMD17)、匹兹堡睡眠质量指数(PSQI)和阿森斯失眠量表(AIS)评估和整夜多导睡眠图(PSG)监测。结果:CID患者仅PSQI睡眠障碍因子分低于ICD患者(Ps<0.05),PSG N3%高于ICD组(P<0.05),其余主客观睡眠参数均无显著性差异(Ps>0.05);全部患者的偏相关分析(控制年龄、性别、教育年限、体重指数、HAMD17总分)的显示PSQI和AIS 2个量表的总分和各因子分彼此间相关性较好,但就与PSG睡眠参数的相关性而言,PSQI的相关项目更多(Ps<0.05)。结论:PSQI和AIS量表彼此间有良好的一致性,但PSQI与PSG睡眠参数的相关性可能更好。
失眠障碍;PSQI;AIS;多导睡眠图;相关性
失眠是最常见的睡眠障碍之一[1],对社会及个人均造成不良影响,已成为一种公共健康问题[1-4]。正确诊断失眠障碍,全面评估失眠的严重程度,有助于失眠的分型、治疗和疗效的评价和疾病的随访。目前对失眠的诊断主要是依据病史,而对失眠严重程度的评估主要依赖睡眠日志和(或)睡眠量表。在我国,匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)[5-7]和阿森斯失眠量表(Athens Insomnia Scale,AIS)[5-6]是最常用于评价主观睡眠情况的量表。虽然多导睡眠图(Polysomnogram,PSG)能客观描述睡眠的情况,对失眠类型及严重度的判定有良好的辅助作用[8-9],但其价格昂贵,专业性较强,不能广泛使用。若量表参数与PSG测定的睡眠参数间具有很好的相关性则将为失眠的评估节省资源。遗憾的是,迄今几乎没有关于失眠患者这方面研究的报告。本研究试通过用PSQI、AIS和汉密尔顿抑郁17项量表(Hamilton Depression Rating Scale for Depression,HAMD17)睡眠分量表(HAMD17睡眠)[5-6,10]评估失眠障碍患者的主观睡眠质量,同时用PSG进行睡眠的客观评价,探索主客观不同评价系统对失眠障碍患者睡眠评价的相关性,为失眠研究中的量表选择提供参考。
1 对象与方法
1.1 研究对象 收集睡眠障碍门诊以失眠为主诉的患者。按照美国精神病学会《精神障碍诊断与统计手册第5版》标准诊断[11]。共纳入61例患者,其中慢性失眠障碍(Chronic Insomnia Disorder,CID)31例(男15例、女16例,年龄41.3±11.0岁)、抑郁共病性失眠(Insomnia-comorbid Depression,ICD)30例(男12例、女18例,年龄38.7±10.5岁)。同时,排除睡眠呼吸暂停、不宁腿综合征等睡眠障碍患者。入组者均自愿参加本研究并签署知情同意书。2组间性别、年龄、学历、体重指数(Body Mass Index,BMI)等背景资料无统计学差异(Ps>0.05)。
1.2 研究方法 对受试者进行基本信息(包括性别、年龄、学历、BMI)和病史信息(包括疾病史和家庭史)采集后,由经培训的医生用HAMD17[5-6,10]评价抑郁情绪,用PSQI[5-7]、AIS[5-6]和HAMD17睡眠评价主观睡眠情况,当晚用澳大利亚Compumedics Siesta 802系列PSG进行整夜睡眠监测。环境要求、准备工作、仪器、电极放置和技术参数参照Recheschaffen[12]标准执行。要求受试者晚八点许,来到睡眠监测室佩戴、调试仪器,予以适应导联连接和睡眠环境,告知监测过程中的注意事项。所得数据运用ProFusion sleep 3软件及按照美国睡眠医学会2007年PSG判读标准[13]分析。本实验符合安徽医科大学第一附属医院的临床试验伦理委员会的要求,获得伦理委员会批准,所有受试者对本研究知情同意并签署知情同意书。

表1 失眠患者主观睡眠情况及情绪评估
注:*与ICD组相比P<0.05。
2 结果
2.1 失眠患者的主观评价 2组患者相比,PSQI和AIS总分及HAMD17睡眠因子分无统计学差异(Ps>0.05)。CID患者的HAMD17总分显著低于ICD患者(t=6.722,P<0.001)。这表明2组患者的质控度较好(类似的睡眠,不一样的情绪)。对于量表的因子分,除CID患者PSQI中睡眠障碍因子得分(Z=2.431,P=0.015)和AIS中情绪障碍因子得分(Z=2.651,P=0.008)显著低于ICD患者外,其余因子均无显著性差异(Ps>0.05),详见表1。
2.2 失眠患者客观睡眠评估 2组患者间仅N3%有显著性差异(t=2.128,P=0.035),CID组高于ICD组(14.4±7.8 vs.11.6±7.8),其它24项PSG睡眠参数均无显著性差异(Ps>0.05),包括总睡眠时间、睡眠潜伏期、睡眠效率、清醒期时间、REM潜伏期、REM时间、REM时间百分比、N1潜伏期、N1时间、N1时间百分比、N2潜伏期、N2时间、N2时间百分比、N3潜伏期、N3时间、N3时间百分比、转醒次数、睡眠呼吸暂停+低通气指数、入睡后觉醒时间(Wake After Sleep Onset,WASO)、卧床
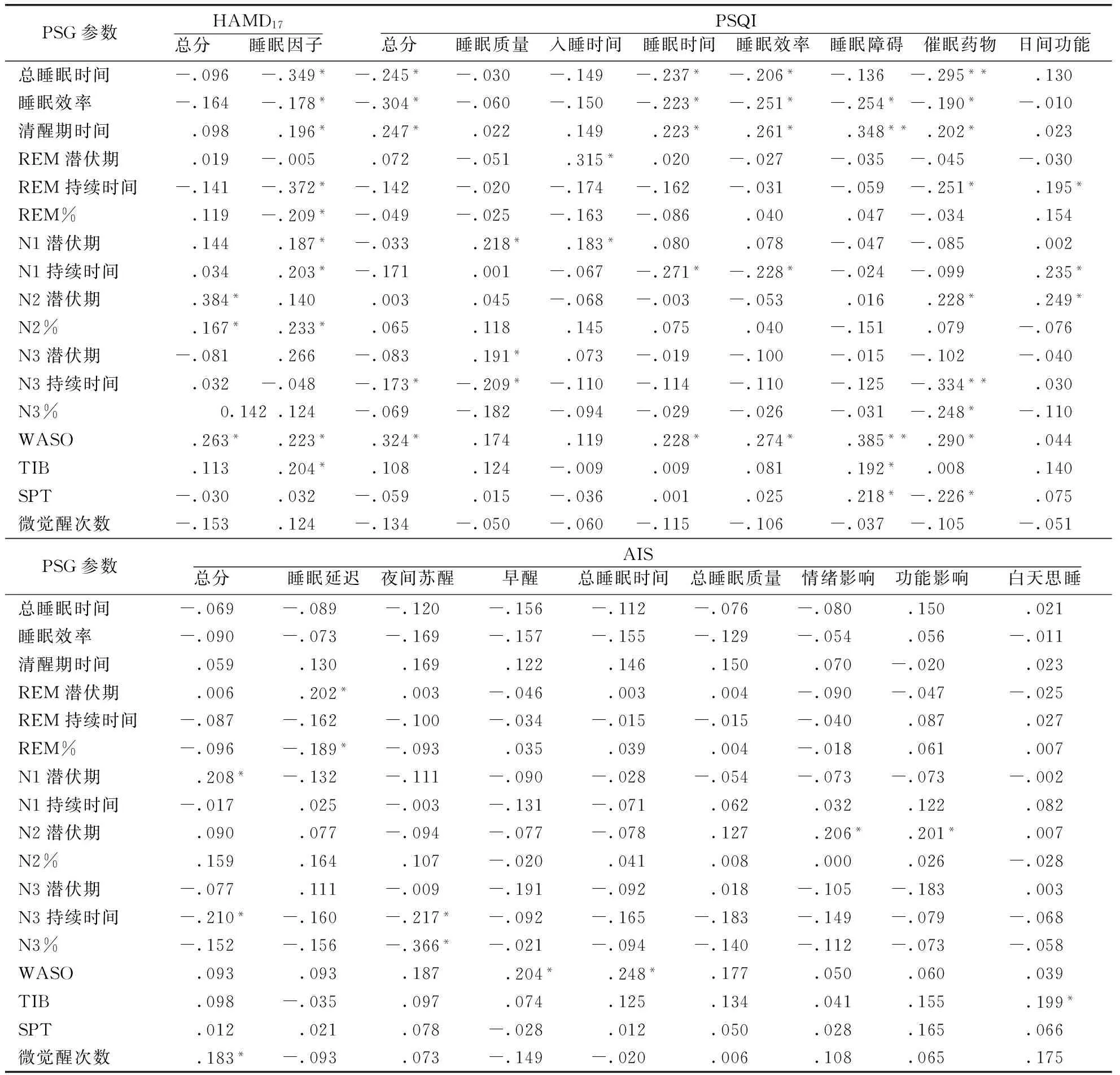
表2 HAMD17、PSQI和AIS总分及因子与PSG睡眠参数的偏相关性分析
注:缩写代表:WASO入睡后觉醒时间、TIB卧床时间、SPT睡眠期时间;REM%REM睡眠时间占总睡眠时间百分比(N2%、N3%意思相同);*P<0.05;**P<0.001。
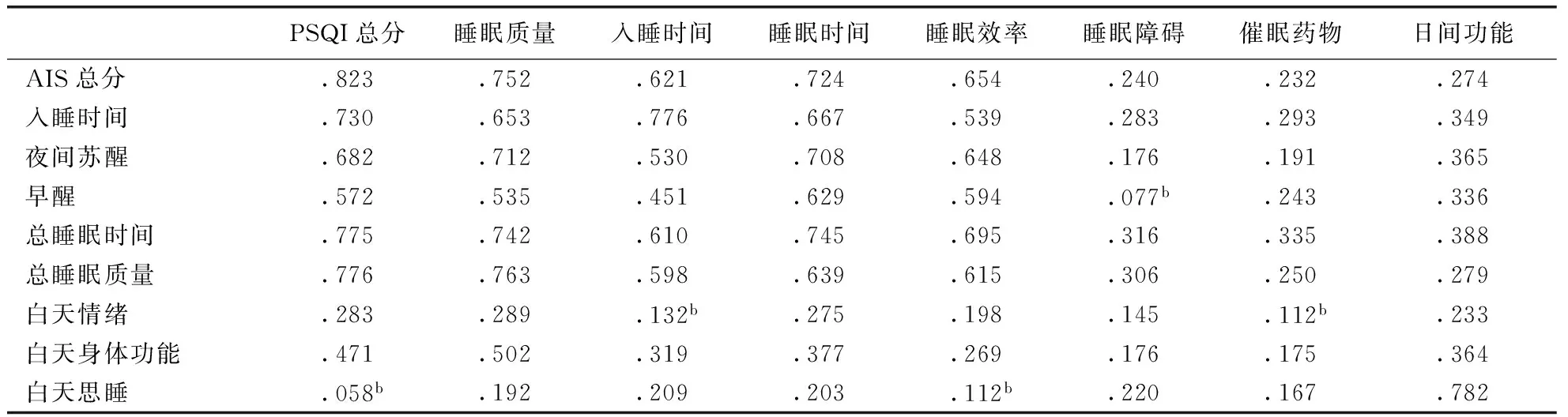
表3 PSQI和AIS总分及各因子分间的偏相关性分析结果a
注:a控制性别、年龄、学历、BMI、HAMD17总分所得的结果;bP>0.05。
时间(Time In Bed,TIB)、睡眠期时间(Sleep Period Time,SPT)、微觉醒次数、转换次数、REM密度。
2.3 量表得分与PSG睡眠参数的相关性 因2组患者睡眠的主客观评估结果类似,故合并进行相关分析。控制性别、年龄、学历、BMI的偏相关分析显示两失眠组患者的HAMD17总分及睡眠因子、PSQI量表总分及因子分、AIS及其各因子分与所得PSG失眠参数呈不同程度的相关性(︱r︱=0.167-0.385),详见表2。
2.4 睡眠量表PSQI和AIS间的偏相关性 在控制了可能干扰因子年龄、性别、学历、BMI、HAMD17总分后,PSQI和AIS 2个量表的总分和各因子分间绝大多数条目具有不同程度的正相关性(r=0.145-0.823,Ps<0.05,详见表3)。
3 讨论
失眠不仅是一种症状,更是一种疾病。由于失眠临床表现的复杂性、发病形式的多样性、长期持续的后果严重性,对失眠加以重视,及时识别、准确诊断、全面评估对治愈失眠至关重要。
随着睡眠医学研究的进展,有多种睡眠相关量表用于科研和临床实践。PSQI中文版于1996年修订而成[14],AIS于2000年根据ICD-10标准修改而定[15]。两量表均用于评定受试者最近1个月的睡眠质量,适用于睡眠障碍和精神障碍患者的睡眠质量评价和疗效观察。它们的评定时间明确具体,有助于鉴别暂时性和持续性失眠[15]。本研究显示,2个失眠组间3个主要主观睡眠指标(PSQI总分、AIS总分、HAMD17睡眠因子分)结果一致,2个睡眠评估量表PSQI和AIS的各因子分也几乎一致。这似乎说明主观睡眠量表在不同的诊断环境下具有类似的诊断效率。
这个结论得到了偏相关分析结果的支持。我们的结果显示,在控制了可能的相关因素后,PSQI和AIS的总分间有很高的相关性(r=0.823)。AIS总分与PSQI的7个因子分间的4个因子(睡眠质量、入睡时间、睡眠时间和睡眠效率)的相关系数>0.62,而与其它3个因子(睡眠障碍、催眠药物和日间功能)的相关系数均<0.28(详见表3)。相应地,PSQI总分与AIS的8个因子间有5个(入睡时间、夜间苏醒、早醒、总睡眠时间和总睡眠质量)的相关系数>0.57,另3个因子(白天情绪、白天身体功能和白天思睡)的相关系数分别为0.283、0.471和0.058(详见表3)。对于两个量表各因子间的相关性,是上述各自与另一个量表总分相关度高的因子(PSQI 4个、AIS 5个)间相互相关度较高(rs=0.475-0.776)。这表明这些因子是各自量表最核心的因子。
PSG综合了脑电图、心电图、眼动图、肌电图和呼吸描记器等多种生理检测结果。它不仅提供了一个评估睡眠和觉醒状态的方法,同时可以识别睡眠时发生的异常生理事件,使得我们可以把失眠的主诉与不同的病理事件联系起来,可为睡眠障碍的诊断提供客观依据,有助于失眠的鉴别诊断[8,9]。因此,PSG被视为目前最可靠的睡眠质量评估方法。但是,由于费用和设备、场所的限制,PSG并不常规用于失眠的诊断。遗憾的是,目前很难发现有关失眠患者主观报告的睡眠参数和PSG睡眠参数间相关性的报告。在无条件行PSG检测的情况下,对于哪种评估睡眠的主观方法对于失眠患者睡眠的评估更接近PSG评估依然不知道。
在本研究中,两失眠(CID和ICD)组除ID患者的N3占睡眠时间比例(N3%,下同)显著性高于ICD患者外(P<0.05)其它睡眠参数均无显著性差异(Ps>0.05,详细资料未显示)。故我们将2组资料合并进行主客观睡眠评估参数的偏相关分析(控制性别、年龄、体重指数、HAMD17总分)。从表2可知,HAMD17-睡眠因子、PSQI和AIS这3个主观睡眠评估工具总体上与所列举的17个PSG睡眠参数间没有高相关度(最大r=0.385)。相对而言,HAMD17-睡眠因子的相关参数最多(10项),PSQI总分有4项相关,AIS总分仅3项相关。这些结果表明目前国内使用的主流睡眠评估量表仅与有限的客观睡眠参数间有低度相关性,相对而言HAMD17-睡眠因子是个不错的指标。这值得在进一步开发检测失眠新量表时注意。考虑到不同的量表因子,表2的结果表明PSQI的4个因子(睡眠时间、睡眠效率、睡眠障碍和催眠药物)与4个重要PSG参数(总睡眠时间、睡眠效率、清醒期时间和入睡后觉醒时间)几乎均有显著相关(︱rs︱=0.190-0.385)。此外,PSQI-催眠药物还与另外5个PSG参数(REM持续时间、N2睡眠潜伏期、N3持续时间、N3%和睡眠期时间)显著相关(︱rs︱=0.226-0.334),PSQI-睡眠质量与3个PSG参数(N1潜伏期、N3潜伏期、N3持续时间)显著相关(︱rs︱=0.191-0.218),PSQI-日间功能与3个PSG参数(REM持续时间、N1持续时间、N2睡眠潜伏期)显著相关(︱rs︱=0.195-0.249)。PSQI的入睡时间、睡眠时间、睡眠效率和睡眠障碍因子也与其它PSG睡眠参数个别相关。与此相反,纵观AIS各因子与PSG睡眠参数的相关性,只存在几对低水平相关(详见表2)。所以,从反映客观睡眠参数的能力来看,PSQI优于AIS。
总之,在综合医院睡眠障碍门诊就诊的CID和ICD患者的失眠程度基本相似。PSQI和AIS量表彼此间有良好的一致性,能对失眠患者进行筛查和评估。PSQI、AIS量表在评价睡眠/失眠状态时有自己的侧重点,如PSQI量表评价的失眠状态更加全面,从睡眠的质(睡眠质量、睡眠效率、睡眠障碍)、睡眠的量(入睡时间、睡眠时间)到功能影响程度(催眠药物使用、日间功能),而AIS量表对受试者的失眠程度(总睡眠时间、总睡眠质量)、失眠亚型(睡眠延迟、夜间苏醒、早醒)及机体影响(情绪影响、功能影响、白天思睡)有较为全面的评估。但是,就与客观睡眠参数的相关性而言,PSQI可能优于AIS。
[1]Roth T.Insomnia:definition,prevalence,etiology,and consequences[J].J Clin Sleep Med,2007,3(5 Suppl):S7-10.
[2]Pigeon WR.Diagnosis,prevalence,pathways,consequences & treatment of insomnia[J].Indian J Med Res,2010,131:321-332.
[3]Hack M,Mullington JM.Sustained sleep restriction reduces emotional and physical well-being[J].Pain,2005,119(1-3):56-64.
[4]Fernandez-Mendoza J,Calhoun S,Bixler EO,et al.Insomnia with objective short sleep duration is associated with deficits in neuropsychological performance:a general population study[J].Sleep,2010,33(4):459-465.
[5]王拥军.神经病学临床评定量表[M].北京:中国友谊出版公司,2005:104-107.
[6]汪向东,王希林,马弘.心理卫生评定量表手册(增订版)[M].中国心理卫生杂志社,1999:220-223.
[7]Buysse DJ,Reynolds CF 3rd,Monk TH,et al.The Pittsburgh Sleep Quality Index:a new instrument for psychiatric practice and research[J].Psychiatry Res.1989,28(2):193-213.
[8]Littner M,Hirshkowitz M,Kramer M,et al.Practice parameters for using polysomnography to evaluate insomnia:an update[J].Sleep,2003,26(6):754-760.
[9]Kushida CA,Littner MR,Morgenthaler T,et al.Practice parameters for the indications for polysomnography and related procedures:an update for 2005[J].Sleep,2005,28(4):499-521.
[10]Hamilton M.A rating scale for depression[J].J Neurol Neurosurg Psychiatry.1960,23:56-62.
[11]American Psychiatric Association.Diagnostic and statistical manual of mental disorders,5th ed.(DSM-V)[M].Washington,DC:American Psychiatric Association Publishing House,2013.
[12]Rechtschaffen A,Kales A.A manual of standardized terminology,techniques and scoring system for sleep stages of human subjects[M].Los Angeles:Brain Information Service,Brain Research Institute,UCLA,1968.
[13]Iber C,Ancoli-Israel S,Chesson A,Quan S,.American Academy of Sleep Medicine.The AASM Manual for the Scoring of Sleep and Associated Events:Rules,Terminology and Technical Specifications[M].Westchester,IL:American Academy of Sleep Medicine,2007.
[14]刘贤臣,唐茂芹,胡蕾,等.匹兹堡睡眠质量指数的信度和效度研究[J].中华精神科杂志,1996,29(2):103-107.
[15]Soldatos CR,Dikeos DG,Paparrigopoulos TJ.Athens Insomnia Scale:validation of an instrument based on ICD-10 criteria[J].J Psychosom Res,2000,48(6):555-560.
The correlation between the subjective and objective assessment in patients with insomnia disorder
Xia Lan1,3,Chen Guihai2,3
(1.DepartmentofNeurology,theSecondAffiliatedHospitalofAnhuiMedicalUniversity,Hefei,230601; 2.DepartmentofNeurology,theAffiliatedChaohuHospitalofAnhuiMedicalUniversity,andtheCenterinPsychologicMedicineofAnhuiProvince,Chaohu,Hefei,238000; 3.DepartmentofNeurology,theFirstAffiliatedHospitalofAnhuiMedicalUniversity,Hefei,230022)
Objective:To explore the correlations among the parameters obtained with respectively subjective and objective evaluations in the patients with insomnia disorder.Methods:61 patients with insomnia disorder were collected,including 31 cases of chronic insomnia disorder(CID)and 30 cases of depression and comorbid insomnia(ICD).The subjects were evaluated with the 17-term Hamilton Depression Scale(HAMD17),the Pittsburgh Sleep Quality Index(PSQI)and the Athens Insomnia Scale(AIS).The objective sleep condition was evaluated by overnight polysomnography(PSG).Results:The significant differences between the CID and ICD patients only occurred in the sleep disorder factor score of PSQI(Ps<0.05)and the N3% in the PSG sleep parameters(P<0.05).After controlling the confounding factors(e.g.gender,age,education,body mass index and total HAMD17score),the partial correlation analysis showed there were many positive correlations among the total scores and different-factor scores in PSQI and AIS(Ps<0.05).However,regarding of the correlations between subjective and objective sleep parameters,the terms that were related to the PSG parameters in the PSQI were more than those in the AIS(Ps<0.05).Conclusion:There was good coherence between PSQI and AIS scales,but to some degree,the PSQI scale might be more correlated with the sleep parameters recorded by PSG.
AIS; Correlation; Insomnia disorder; Polysomnography; PSQI
安徽省年度重点科研计划项目(编号:1301043041)
陈贵海,E-mail:doctorcgh@163.com
R256.23;R749.7+9
A
2095-7130(2016)06-344-349
——以安徽医科大学为例

