乳腺癌术后上肢淋巴水肿的发生因素分析与护理
刘晓溪 王世宣
(1.哈尔滨医科大学附属肿瘤医院乳腺外科二病区,黑龙江 哈尔滨 150081;2.华中科技大学同济医学院附属同济医院,湖北 武汉 430030)
乳腺癌术后上肢淋巴水肿的发生因素分析与护理
刘晓溪1王世宣2
(1.哈尔滨医科大学附属肿瘤医院乳腺外科二病区,黑龙江 哈尔滨 150081;2.华中科技大学同济医学院附属同济医院,湖北 武汉 430030)
目的 探讨乳腺癌术后上肢淋巴水肿的发生因素,并提出针对性的护理措施。方法 2011年7月-2015年2月选择在我院诊治的早期乳腺癌女性患者150例,给予腋窝淋巴清扫手术治疗,观察与记录术后3个月上肢淋巴水肿发生情况,积极调查与随访患者的病历资料;上肢淋巴水肿患者都给予肢体气压与功能锻炼干预,周期为14 d。结果 150例患者术后发生上肢淋巴水肿20例,发生率为13.3%,Logistic回归统计学分析显示,放疗、术后切口延迟愈合、术后上肢功能锻炼和合并高血压是导致上肢淋巴水肿发生的主要影响因素(P<0.05)。上肢淋巴水肿20例患者给予针对性护理后,疼痛评分(1.87±0.45)分,明显下降,上臂差值(1.19±0.40)cm,明显增加,而前臂差值(0.73±0.72)cm,明显降低,与护理前对比差异有统计学意义(P<0.05)。护理后上肢淋巴水肿患者的生理状况、社会/家庭状况、情感状况和功能状况评分都明显高于护理前(P<0.05)。结论 乳腺癌术后上肢淋巴水肿的发生率较高,主要发生因素包括放疗、术后切口延迟愈合、术后上肢功能锻炼和合并高血压,积极有针对性的护理能改善水肿状况与缓解疼痛,从而提高生存质量。
乳腺癌; 上肢淋巴水肿; 疼痛; 护理
Breast cancer; Upper extremity lymphedema; Pain; Nursing
乳腺癌是女性最常见的恶性肿瘤之一,每年全球女性乳腺癌新发病例达100万以上,占全部女性恶性肿瘤发病的20.0%左右[1]。随着医学技术的进步,早期乳腺癌进行根治治疗能取得较好的效果,5年生存率比较高,但是术后并发症比较多[2]。乳腺癌术后上肢淋巴水肿(Breast cancer-related lymphedema,BCRL)是乳腺癌手术最常见的并发症之一,不但影响患者术后生活质量,也对术后生存期有明显影响[3]。乳腺癌术后上肢淋巴水肿是由多种因素引起的疾病,发病机制较复杂,在治疗上比较棘手[4]。有研究[5]显示,在乳腺癌手术中,如果腋窝淋巴结清扫范围过大,破坏了淋巴管网,使淋巴管遭到破坏,过多的液体由于渗透压作用进入组织间隙并形成水肿。在乳腺癌术后上肢淋巴水肿的对症处理中,要积极减少淋巴液的瘀积,改善淋巴的回流,而药物治疗与手术治疗效果不甚理想,为此需要加强针对性护理,从根本上解决上肢淋巴水肿等并发症[6]。笔者具体分析了乳腺癌术后上肢淋巴水肿的发生因素,并提出了相关针对性护理措施,现报告如下。
1 资料与方法
1.1 一般资料 选择2011年7月-2015年2月在我院诊治的早期乳腺癌女性患者150例,年龄最小22岁,最大78岁,平均年龄(48.11±5.18)岁;发病位置:左侧78例,右侧72例;临床分期:Ⅰ期89例,Ⅱ期41例,Ⅲ期20例。纳入标准:年龄>18岁女性患者;符合中华医学会关于乳腺癌Ⅰ、Ⅱ、Ⅲ期的诊断标准,适应进行腋窝淋巴清扫手术治疗;预计生存期大约3个月;意识清楚,言语表达正常,有阅读能力,与研究人员沟通无障碍;知情同意本研究且得到医院伦理委员会的批准。排除标准:双侧乳腺癌、复发、有其他脏器转移者;严重的心脏衰竭、肾衰、肝脏疾病等;精神障碍、老年痴呆、认知障碍者;上肢残疾;有心源性、肾源性、营养不良性等水肿症状。
1.2 方法 查阅患者的病历资料,查找与记录患者的发病年龄、体质量指数(BMI)、发病位置、临床分期、肿瘤大小、前哨淋巴结活检、腋窝淋巴结清扫范围、腋窝淋巴结清扫数量、放疗、化疗、内分泌治疗的具体方案;术后是否延迟愈合、术后上肢功能锻炼情况、术后有无感染、合并高血压等。
1.3 判断标准
1.3.1 术后上肢淋巴水肿判断标准[4]手术3个月以后主诉有酸痛、沉重、患肢肿胀等不适感,患肢较健侧肿胀增粗者(>2.0 cm)。分级标准:Ⅰ级:上肢呈凹陷性水肿,肢体抬高则水肿消失;Ⅱ级:上肢组织有中度纤维化,肢体抬高水肿不消失;Ⅲ级:上肢象皮肿。
1.3.2 疼痛判定 视觉模拟评分法[4](Visual Analogue Scale Score,VAS)进行判定,横线的一端为0,表示无疼痛;另一端为10,表示剧痛。
1.3.3 上臂差值与前臂差值的测定 所有乳腺癌术后上肢淋巴水肿患者在护理前后进行上臂差值与前臂差值的测定,其中鹰嘴上10 cm的臂围与治疗前鹰嘴上10 cm的臂围为上臂差值,鹰嘴下10 cm的臂围与治疗前鹰嘴下10 cm的臂围为前臂差值。
1.3.4 生活质量判定 所有乳腺癌术后上肢淋巴水肿患者在护理前后采用腺癌患者生存质量测定量表(FACTB)[8]进行判定,包括生理状况、社会/家庭状况、情感状况和功能状况等四个维度,信效度比较高,分数越高,生存质量越高。
1.4 护理 所有乳腺癌术后上肢淋巴水肿患者都给予肢体气压与功能锻炼干预,在肢体气压干预中,患者取平卧位,将气压治疗仪袖套包裹患肢及肩部,设置治疗仪的压力为8.00 kPa(60 mmHg),由远心端往近心端循环充气加压,每次治疗30 min,每日1次。在功能锻炼中,术后第1天进行手指运动,由拇指开始,依次屈伸,每日4次,每次3~5 min;肘部活动:术后第1天进行肘部屈伸运动,包括患侧手刷牙洗脸,就餐时用患侧手持碗,睡觉时患侧上肢下垫小枕。上臂运动:术后第3天开始上臂运动,主要为患侧上肢上举过头运动,每日3次,每次3~5 min。摆臂运动:术后第7天日开始双手左右大幅度摆动,双手十指在脑后叠加,两肘在面前开合,向后大范围展开,每日3次,每次3~5 min。护理周期为14 d。
2 结果
2.1 150例患者术后发生上肢淋巴水肿20例,发生率为13.3%。上肢淋巴水肿患者护理前后疼痛与上臂、前臂状况对比 见表1。

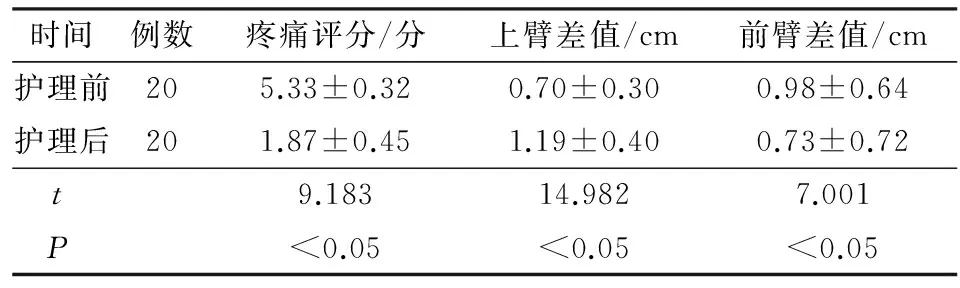
时间例数疼痛评分/分上臂差值/cm前臂差值/cm护理前205.33±0.320.70±0.300.98±0.64护理后201.87±0.451.19±0.400.73±0.72t9.18314.9827.001P<0.05<0.05<0.05
2.2 乳腺癌术后上肢淋巴水肿发生因素 将调查的内容纳入Logistic回归统计学分析处理,结果显示,放疗、术后切口延迟愈合、术后上肢功能锻炼不能正常进行和合并高血压是导致上肢淋巴水肿发生的主要影响因素(P<0.05)。见表2。
表2 乳腺癌术后上肢淋巴水肿的发生因素

变量βSEWaldExp(β)95%CI放疗2.1930.7758.0028.966(1.961,32.013)术后切口延迟愈合2.1391.1933.5248.492(2.911,13.089)术后上肢功能锻炼-1.6420.7634.6720.194(0.045,0.865)合并高血压1.7240.8144.4855.389(1.137,19.1233)
2.3 上肢淋巴水肿患者护理前后生存质量比较 见表3。
分
3 讨论
乳腺癌是女性常见的恶性肿瘤之一。我国新发女性乳腺癌病例达12.6万左右,占全部女性恶性肿瘤发病的14.0%左右[6]。术后上肢淋巴水肿作为腋窝淋巴结清扫术后的常见并发症,可影响患者患侧上肢活动及生活质量,也成为长期困扰外科医生的一大难题。
有研究者[7]认为,接近1/5的患者在接受完乳腺癌手术治疗后会继发上肢淋巴水肿,45%~60%淋巴水肿在手术后6个月出现,而70%~80%的患者手术后1年以后出现。我们以术后3个月作为判断标准,本组150例患者术后发生上肢淋巴水肿20例,发生率为13.3%,上肢淋巴水肿的发生率不太高,可能与本组患者自身状况比较良好有关。在腋窝淋巴结清扫术后上肢淋巴水肿的风险因素中,常规研究认为术后切口感染、体质量指数超标、年龄为术后上肢淋巴水肿的风险因素[8]。本研究Logistic回归统计学分析处理结果显示:放疗、术后切口延迟愈合、术后上肢功能锻炼和合并高血压是导致上肢淋巴水肿发生的主要影响因素(P<0.05)。术后切口延迟愈合可降低患者的局部抵抗力,并可能诱发上肢淋巴水肿[9];也使得患者的术后功能锻炼不能正常进行,这些都影响了上肢功能的恢复。高血压患者容易发生水钠潴留,可引起血管内液增多时,从而引起组织间液也增多,积聚到一定程度就出现水肿。若患者术后早期开始正确有效、循序渐进的功能锻炼,则可以增加局部活动度,有效防止术后上肢水肿发生[10]。
在针对性护理对策中,其是希望通过降低淋巴系统的负荷或提高淋巴系统转运能力来达到诊治淋巴水肿的作用。气压治疗是一种无创性的治疗方法,操作简便,可按摩挤压深层组织,增加局部组织的血液循环,从而有效地减轻患肢水肿。而术后功能锻炼是改善淋巴水肿症状、促进肢体功能恢复的重要措施;也有利于血液的循环,使淋巴管及血管产生代偿性新生[11]。本研究显示:上肢淋巴水肿20例患者经过针对性护理后,疼痛评分明显下降,上臂差值明显增加,而前臂差值明显降低,与护理前对比差异有统计学意义(P<0.05)。放疗后,应加强皮肤护理,保护局部皮肤,避免放疗部位皮肤破溃或损伤后感染。手术前合理设计切口,防止术后切口张力过大。对于合并高血压的患者,更应在控制好高血压后再行手术治疗,术中彻底止血,术后早期局部加压包扎牢靠,密切观察伤口变化,加强引流管护理[12]。本研究显示:护理后上肢淋巴水肿患者的生理状况、社会/家庭状况、情感状况和功能状况评分都明显高于护理前(P<0.05)。护理人员还应协助患者进行被动运动,根据伤口恢复情况制订锻炼计划,并可根据病情作肩部上提等主动运动;配合抬高患肢,在卧床时患肢下垫软枕,利于淋巴回流。还需要加强患者的健康宣教和随访工作力度,帮助患者及其家属形成正确积极的康复观念,提高患者依从性。
[1] 杨杰,高明.乳腺癌术后上肢淋巴水肿危险因素的临床观察[J].浙江创伤外科,2015,8(1):114-115.
[2] 丁玎,张勃,谢瑛.综合康复对乳腺癌术后淋巴水肿的疗效[J].中国康复理论与实践,2015,7(1):88-90.
[3] Taradaj J,Halski T,Rosinczuk J,et al.The influence of Kinesiology taping on the volume of lymphoedema and manual dexterity of the upper limb in women after breast cancer treatment[J].Eur J Cancer Care (Engl),2015,5(12):113-114.
[4] 朱倩男,夏添松,王水.逆行腋窝淋巴示踪技术预防乳腺癌术后上肢淋巴水肿[J].江苏医药,2015,41(1):78-80.
[5] O'Toole JA,Ferguson CM,Swaroop MN,et al.The impact of breast cancer-related lymphedema on the ability to perform upper extremity activities of daily living[J].Breast Cancer Res Treat,2015,150(2):381-388.
[6] 盛浏,李筱蕾.乳腺癌保乳术后即刻乳房成形术的手术配合[J].中国肿瘤外科杂志,2014,6(3):203-204.
[7] 王玥姣,贾立群,朱世杰.乳脉通络洗剂治疗乳腺癌相关性上肢淋巴水肿临床观察[J].中日友好医院学报,2014,28(3):171-172.
[8] Leduc O,Fumière E,Banse S,et al.Identification and description of the axillary web syndrome by clinical signs,MRI and US imaging[J].Lymphology,2014,47(4):164-176.
[9] 李益平,张颖,杜金刚,等.速运动和等长运动对乳腺癌术后淋巴水肿的影响[J].中华物理医学与康复杂志,2014,36(6):468-469.
[10] 谢玉环,郭旗,刘风华,等.乳腺癌相关上肢淋巴水肿危险因素荟萃分析[J].中华放射肿瘤学杂志,2014,23(2):93-97.
[11] Swaroop MN,Ferguson CM,Horick NK,et al.Impact of adjuvant taxane-based chemotherapy on development of breast cancer-related lymphedema: results from a large prospective cohort[J].Breast Cancer Res Treat,2015,151(2):393-403.
[12] 王盈,强万敏,唐磊,等.乳腺癌仿根治术后患肢淋巴水肿干预效果的护理研究[J].护士进修杂志,2014,29(16):1450-1452.
刘晓溪(1985-),女,山东,本科,护师,从事乳腺外科护理
R473.6,R737.9
B
10.16821/j.cnki.hsjx.2016.08.014
2015-12-20)

