PICC置管长度体外测量改良方法的临床效果探讨
于士玉 吕红英 边艳玲 王彦超
(中国石油天然气管道局总医院肿瘤科,河北 廊坊 065000)
·基础护理·
PICC置管长度体外测量改良方法的临床效果探讨
于士玉 吕红英 边艳玲 王彦超
(中国石油天然气管道局总医院肿瘤科,河北 廊坊 065000)
目的 探讨成年患者经外周静脉穿刺置入中心静脉导管(PICC)置管长度外测量改良方法的临床效果。方法 将126例经右侧上肢或左侧上肢行PICC置管患者126例按置管顺序分为观察组和对照组各63例。观察组采用改良传统法(四点法):穿刺侧上肢与躯体在同一水平面并且成30°角,取穿刺点、穿刺侧上肢与躯体成30°角的顶点、同侧锁骨中点的下缘、右侧第三肋间隙(此点与右胸锁关节在一条直线上),用软尺依次测量所得三个测量值之和为置管长度;置管后拍X胸部正位片时同样采取:置管侧上肢与躯干成30°角的体位。对照组采用传统法(横L法)进行测量,比较两组PICC导管置管长度、导管尖端最佳位置率等。结果 四点法测量长度(45.3±2.4)cm;传统方法测量长度(49.6±2.8)cm,两组比较差异有统计学意义,u=9.38,P<0.01。观察组导管尖端一次到达上腔静脉最佳位置率90.4%,对照组为44.4%,两组比较有统计学意义,χ2=30.41,P<0.01。结论 成年患者行PICC置管时,应用改良传统法(四点法)外测量置管长度,杜绝了因置管侧上肢与躯干所成的角度不统一而导致的导管尖端位置的改变;能显著提高导管尖端一次到达上腔静脉最佳位置率。
经外周静脉穿刺置入中心静脉导管; 置管长度; 外测量方法; 四点法; 护理
PICC; Tube length; In vitro measurement method; Four point method; Nursing
经外周静脉置入中心静脉导管(Peripherally inserted central catheter,PICC)的应用为化疗药物的输入、完全胃肠外营养、外周静脉条件差需长期输液的患者提供了静脉安全通路,为治疗提供了保障,为护理提供了方便。PICC的穿刺点在外周静脉,导管尖端最终到达的位置是中心静脉。INS推荐PICC尖端应该位于患者上腔静脉内,其在患者体内的最佳位置是导管尖端位于上腔静脉的下1/3段或接近上腔静脉与右心房交界处。目前,国内插管过程中无直观定位设备,临床上只能依据对患者体表投影外测量来确定导管长度[1]。传统测量方法,即横L法,是INS有关PICC操作规则[2]推荐的方法,但实际操作中发现,该法测量的预置管长度过深。鉴此,我们在置管时将传统方法(横L法)进行改进,并对导管尖端位置进行观察。现报告如下。
1 资料与方法
1.1 一般资料 2014年3-10月在我科行PICC置管患者126例,其中,男49例,女77例,年龄40~78岁,乳腺癌46例,肺癌28例,结直肠癌25例,卵巢癌8例,胃癌12例,淋巴瘤7例。按置管顺序分组,单号为观察组,双号为对照组,各63例。纳入标准:需要长期化疗,无其他PICC置管禁忌证,同意置入PICC导管,采用美国巴德公司生产的三向瓣膜式PICC导管(4.0Fr),经过中华护理学会PICC培训班培训取得证书的护士操作,两组患者年龄、性别、病种、置管静脉等比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 测量方法
1.2.1.1 观察组 采用改良传统法(以下简称:四点法):穿刺侧上肢与躯体在同一水平面并且成30°角,取穿刺点、穿刺侧上肢与躯体成30°角的顶点、同侧锁骨中点的下缘、右侧第三肋间隙(此点与右胸锁关节在一条直线上),用软尺依次测量所得三个测量值之和为置管长度。置管后拍胸部X线正位片,采用上肢与躯干成30°角的体位进行拍片,观察导管尖端位置。
1.2.1.2 对照组 采用传统法(横L法):患者平卧,置管侧上肢与躯体在同一水平面并且垂直(成90°角)用软尺从穿刺点测量至右侧胸锁关节,再向下测量至第三肋间隙的长度,两个测量值之和为PICC置管长度[2]。采用常规体位拍片,观察导管尖端位置。
1.2.2 评价方法 Schweickert等[3]认为,PICC尖端最佳位置应处于上腔静脉下1/3段或接近上腔静脉与右心房交界处,不能进入右心房或右心室。刘倩等[4]研究发现,胸椎椎体在X线下很容易辨认,以胸椎作为定位标志观察者不存在视差。所以,本研究以胸椎作为X线胸片定位,由放射科两名医生独立阅片,减少误差。
1.3 统计学方法 全部资料应用连续等级资料比较采用Ridit分析,计数资料采用χ2检验,计量资料采用t检验,检验水准α=0.05。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者PICC置管长度比较 见表1。
cm
P<0.01
2.2 两组患者置入PICC管尖位置比较 见表2。
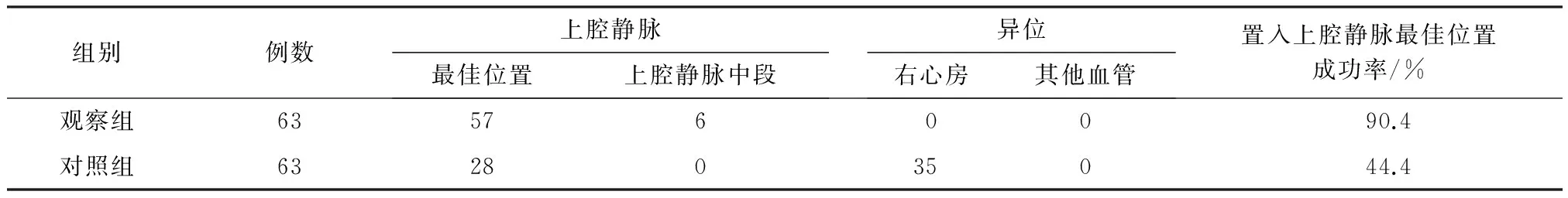
表2 两组患者置入PICC管尖位置比较 例
注:两组置入上腔静脉最佳位置成功率比较,χ2=30.41,P<0.01。
3 讨论
3.1 X线下导管尖端最佳位置的确定 Schweickert等[3]认为,PICC尖端最佳位置应处于上腔静脉下1/3段或接近上腔静脉与右心房交界处。目前在X线下如何找到合适的影像学标志来进行尖端定位一直是研究的焦点,刘倩等[4]研究发现胸椎椎体在X线下很容易辨认,以胸椎作为定位标志观察者不存在视差,也不受呼吸的影响。而Connolly等[5]发现92.5%患者上腔静脉和右心房交界处在第6胸椎及其间隙水平。本研究采用该成果,将第6胸椎及其间隙水平定为导管尖端最佳位置。
3.2 导管尖端一次到位率的重要性 目前国内各家医院在行PICC置管时,从穿刺→拍片→输液的程序为:(1)穿刺前测量预置管长度。(2)穿刺时按预测长度留置导管长度。(3)穿刺成功冲封管固定。(4)拍片。(5)若导管留置过深,根据胸片提示护士通过换药拔出相应的长度,固定进行输液。这个流程会导致:(1)护士的工作量增加。(2)调整后不再次拍片,不好确定导管尖端位置。(3)造成了患者对置管技术的不信任,且增加了患者的住院费用。所以,提高导管尖端一次到位率非常重要。
3.3 导管尖端位置与并发症的关系 导管尖端位置与并发症的发生有密切关系。Racadio等[6]报道导管尖端位于上腔静脉,并发症发生率为3.8%;导管尖端位于其他部位,并发症发生率为28.8%。Stonelake等[7]认为导管尖端放入右心房可能使尖端误入冠状窦,甚至损伤三尖瓣。美国食品和药品管理局(Food and Drug Administration,FDA)规定:导管尖端不能放入右心房,而且也要避免导管尖端移入心脏。当PICC置入长度过深,导管尖端置入心脏内可能发生心悸、胸闷甚至出现心律失常和心包填塞。
3.4 四点法的优点
3.4.1 测量角度 PICC置管是由右上肢或左上肢肘部静脉置入,途径腋静脉、锁骨下静脉、头臂静脉达上腔静脉。当上肢从内收位到外展90°时,大多数导管尖端平均向上移动21 mm,只有少数向下移动[8]。相反,若患者置管侧上肢从外展90°到内收时,则大多数导管尖端平均向下移动21 mm。传统测量法:在置管前测量置管长度及拍片时置管侧上肢与躯干成90°角,当患者带管输液、带管行走和生活中,则置管侧上肢与躯干所成角度是趋于30°角,即置管侧上肢从外展位到内收位了,实际导管尖端位置和胸片上的位置就发生了变化,也就是说胸片上导管尖端的位置没有真实地反应出导管尖端的实际位置。从表1看出,对照组比观察组体外测量长度平均长4.3 cm(胸片反映),实际上比这个位置可能还要深:因为,置管侧上肢已经从拍片的90°角到实际输液和生活中的30°角了,即使护士根据X线胸片再次调整导管尖端位置时也不够准确,所以,传统测量方法没有考虑到体外测量、拍片、带管输液和行走自由活动时置管侧上肢与躯干所成的角度的改变而影响到了导管尖端位置的改变。四点法:把体外测量和拍片角度都改为30°角(和放射科医师沟通确认:拍片时改变上肢角度后不影响观片效果),实现了体外测量、拍X线胸片、带管输液、带管行走及生活中角度基本一致,杜绝了因置管侧上肢与躯干角度的不统一而导致的导管尖端位置的改变。
3.4.2 测量路径 笔者查阅了关于置管所经静脉的解剖书籍并对导管尖端在最佳位置的大量的X线胸片进行分析,根据片上PICC导管走向来分析整个置管静脉路径的走向并不是“横L型”,而类似“抛物线”型,笔者则在传统测量法基础上改变一个测量点,增加一个测量点:把传统测量法中的右胸锁关节点改为置管同侧锁骨中点下缘(此点正是锁骨下静脉穿刺置管的进针点,即腋静脉是在此点移行为锁骨下静脉),增加置管侧上肢与躯干成30°角的顶点,再加上穿刺点和右侧第三肋间隙点,这样在测量路径上确定了四个点,连接其四点所得图形更接近置管所经静脉路径,即为体外四点测量法。
3.4.3 导管尖端最佳位置一次到位率高 由表2可见,观察组导管尖端最佳位置一次到位率为90.4%(导管尖端平第6胸椎及间隙),63例患者中无进入右心房而导致置入过深的。对照组导管尖端最佳位置率为44.4%,63例患者中有35例置入过深进入右心房。
3.4.4 并发症少 对于肿瘤化疗患者而言,最佳的置管尖端部位是T6椎体水平,主要是上腔静脉的血流量大,血流速度为2 000 ~2 500 mL/min[8];化疗药物由PICC导管流出后很快稀释,避免了对血管的刺激和血管内膜及心内膜的损伤;PICC导管置入过浅,易发生化学性静脉炎。置入过深达到了右心房,可引起患者胸闷、心悸甚至心律失常。观察组63例中,有57例在上腔静脉的下段,有6例在上腔静脉的中段,它既避免了置入过浅也避免了置入过深而进入右心房,从而避免了上述并发症的发生。
综上所述:PICC置管体外测量长度改良传统法(四点法)有以下优点:(1)杜绝了因置管侧上肢与躯干角度的不统一而导致的导管尖端位置的改变。(2)提高了导管尖端一次到达最佳位置成功率。(3)减少了护士因调整导管而增加的工作量。(4)提高了患者对PICC穿刺技术的信任度。
[1] 杨婉仪,陈少敏,曹莎.3种PICC置管长度体外测量方法的比较[J].护理学报,2012,19(4A):68-69.
[2] 陈桂英,王惠琴,赵锐祎.经外周静脉穿刺置入中心静脉导管头端定位方法的研究进展[J].中华护理杂志,2011,46(10):1037-1039.
[3] 黄秋妹,胡敏芝,李莲英,等.上肢PICC穿刺外测量置管长度方法研究[J].护理研究,2015,29(1):208-209.
[4] 刘倩,赵兴杨,王春梅.定位PICC头端位置的影像学标志可靠性探讨[J].山东医药,2011,51(20):71-73.
[5] Connolly B,Mawson JB,MacDonald CE,et al.Fluoroscopic landmark for SVC-RA junction for central venous catheter placement in children[J].Pediatr Radiol,2000,30(10):692-695.
[6] Racadio JM,Doellan DA,Johnson ND.Pediatric peripherally insertedcentral catheters:complication rates related to catheter tip location[J].Pediatrics,2001,107(2):E28.
[7] Stonelake PA,Bodenham AR.The carina as a radiological landmark for central yenous catheter tip position[J].Br J Anaesth,2006,96:335-340.
[8] Schweickert WD,Herlitz J,Pohlman AS,et al.A randomized,controlled Trialevaluating postinsertion neck ultrasound in peripherally insertedcentral catheter procedures[J].Crit Care Med,2009,37(4):1-5.
于士玉(1968-),女,本科,主任护师,护士长,研究方向:PICC专项技术
R472
B
10.16821/j.cnki.hsjx.2016.08.010
2015-12-17)

