中国2型糖尿病患者应用门冬胰岛素30的成本-效果系统综述
赖伟华许百虹刘世霆张震宇黎月玲
1广东省人民医院,广东广州 510030
2南方医科大学附属南方医院,广东广州 510515
3广州新海医院,广东广州 510300
4广州市红十字会医院,广东广州 510220
中国2型糖尿病患者
应用门冬胰岛素30的成本-效果系统综述
赖伟华1许百虹1刘世霆2张震宇3黎月玲4
1广东省人民医院,广东广州 510030
2南方医科大学附属南方医院,广东广州 510515
3广州新海医院,广东广州 510300
4广州市红十字会医院,广东广州 510220
【摘要】目的 系统综述门冬胰岛素30在中国2型糖尿病患者中的成本-效果。方法 计算机检索Pubmed、Science Direct、SpringerLink及中国期刊全文数据库(CNKI)、万方数据知识服务平台等中英文数据库,并手动检索相关期刊的文献。依据纳入和排除标准筛选文献,选择预混人胰岛素和甘精胰岛素作为对照药物,并选择常见的强化治疗方案进行比较。结果 经过文献检索,最终纳入14篇文献,总结了门冬胰岛素30对比预混人胰岛素、甘精胰岛素以及应用于强化治疗时的成本-效果。和预混人胰岛素相比,3篇文献通过专业模型长期模拟显示门冬胰岛素30能延长期望寿命,增加质量调整生命年,是成本节约的优势方案或具有成本-效果;3篇文献直接基于医院临床数据,结果发现,相比预混人胰岛素,门冬胰岛素30效果更好,而在成本方面,无一致性的结论。和甘精胰岛素相比,3篇文献发现,门冬胰岛素30能延长期望寿命或提高质量调整生命年,同时节约总直接医疗成本,因此是成本节约的优势方案。应用于强化治疗时,与每日3次餐时胰岛素联合每日1次基础胰岛素相比,4篇文献发现各组短期效果差异无统计学意义,但每日3次门冬胰岛素30治疗更为经济;1篇文献发现每日3次门冬胰岛素30治疗效果更好,费用和对照组差异无统计学意义。结论 与最常用的对照治疗方案(预混人胰岛素、甘精胰岛素、每日3次餐时胰岛素联合每日1次基础胰岛素)相比,多数研究显示门冬胰岛素30应用是成本节约或具有成本-效果的治疗方案。
【关键词】门冬胰岛素30;成本-效果;中国糖尿病患者;系统综述
【中图分类号】R956;R587.1
【文献标志码】A
【文章编号】1673-5846(2015)10-0011-07
作者简介:赖伟华(1972-),硕士学历,副主任药师。研究方向:医院药学
通信作者:黎月玲(1964-),本科学历,主任药师。研究方向:临床药学合理利用。E-mail:18928900421@189.cn
糖尿病是一种可以治疗但不能治愈的终身疾病。2014年中国共有9629万糖尿病患者,患病率为9.3%,高于全球均值的8.3%[1],中国已成为世界上糖尿病患病人数最多的国家。糖尿病不仅对患者的身体健康带来影响,还会对患者家庭和社会造成巨大的经济负担。根据2010年一项研究,中国目前每年在糖尿病上的总支出约占卫生总费用的13%[2],高于全球均值10.8%[1]。对于糖尿病患者的治疗,在达到特定临床效果的前提下,如何合理控制医疗费用,选择具有成本-效果的治疗方案,已成为患者、医师和政府日益关心的问题。
糖尿病治疗和并发症预防的关键是降低血糖,胰岛素治疗是降低血糖最有效的治疗方案之一。目前,世界范围内广泛使用的两类胰岛素是人胰岛素和胰岛素类似物。门冬胰岛素30是一种常用的胰岛素类似物,其由30%的可溶性门冬胰岛素和70%的精蛋白结合的门冬胰岛素组成,能同时补充基础胰岛素和餐时胰岛素。全球大规模的观察性研究PRESENT、IMPROVE、A1chieve结果均证实门冬胰岛素30的有效性和安全性[3-8]。在经济性方面,Valentine等于2008年基于英国、美国、瑞典、沙特阿拉伯、波兰、南非、韩国和中国等国的研究发现,无论对照药品是预混人胰岛素还是甘精胰岛素,门冬胰岛素30均具有长期的成本-效果[9]。
近年来,门冬胰岛素30和主要对照药品在中国的价格均发生了变化,对于门冬胰岛素30在中国2型糖尿病患者中的成本-效果,国内外学者持续开展了相关研究,但是,目前仍然缺乏综述对这些研究的主要发现进行梳理。本研究的目的是对现有关于门冬胰岛素30的经济性评价进行系统综述,厘清其对中国糖尿病患者成本和效果方面的影响,为临床医师和患者在胰岛素治疗方案的选择提供依据,同时也为医保和卫生等决策部门提供参考。
1 检索策略与文献筛选
1.1 纳入与排除标准 ①研究设计:即纳入标准的药物经济学研究,包括成本-效果分析、成本-效用分析、成本-效益分析、成本分析,也纳入包含成本和效果的非经济性研究。对成本和效果指标不做额外界定,只要文章中同时包括了成本和效果的信息,均进行纳入。②研究对象:中国2型糖尿病患者。③比较方案:根据《中国药物经济学评价指南》的建议,在做药物经济学评价时需要选择临床上最常
用的治疗方案作为对照药品[10]。本研究选择如下3类研究进行综述:门冬胰岛素30对预混人胰岛素;门冬胰岛素30对甘精胰岛素;强化治疗方案中的比较:每日3次门冬胰岛素30对每日3次餐时胰岛素联合每日1次基础胰岛素。④文种:中文、英文。⑤排除没有同时包含成本和效果的文献。⑥排除摘要及全文不可及的文献,排除普通综述。⑦排除重复发表的文献,针对同一研究人群发表的多个文献,只选其中质量最好的或样本量最大的。
1.2 检索策略 英文文献检索范围包括Pubmed、Science Direct、SpringerLink数据库,以关键词为检索条件,包括“biphasic insulin aspart 30”“BIAsp30”“diabetes mellitus”“cost”“effectiveness”“pharmacoeconomic”“China”。中文文献检索范围包括中国期刊全文数据库(CNKI)、万方数据知识服务平台、中文期刊全文数据库,以关键词为检索条件,包括“门冬胰岛素30”“诺和锐30”“糖尿病”“经济性”“成本”“费用”“药物经济学”。中英文均检索了从建库至2015年2月的文献。手动检索《中华内分泌代谢杂志》(2000—2015年)、《中华糖尿病杂志》(2000—2015年)。
1.3 文献质量评价 国际上对于药物经济学文献的质量进行评价的工具主要有3个[11-13],中国学者对其进行了整合和改善[14]。根据本研究目的和纳入文献的特点,选择孙鑫改良的评价框架[14],从研究设计、数据收集、数据分析和汇报这3个维度,对纳入的文献进行质量评价。每个维度包括不同的评价条目,该框架共计25个评价条目。每满足一个条目记1分,不满足或不确定记0分,满分25分。将条目得分相加,即得到每篇文献的质量评分,评分越高表示文献质量越好。
2 文献分析结果
2.1 文献纳入情况及质量分析 经过文献检索,最终纳入14篇文献[15-28],其中英文2篇,中文12篇。纳入的文献中,6篇[15-20]的对照药物是预混人胰岛素,3篇[21-23]是甘精胰岛素,这9篇文献的用药方式均为每日1次或每日2次的胰岛素常规治疗。5篇[24-28]是关于胰岛素的强化治疗方案。
关于评价方法,有6篇[15-17,21-23]利用CORE糖尿病模型,对门冬胰岛素30的长期成本-效果进行分析。CORE糖尿病模型是一项已发表的、经过验证和专家评审的、计算机模拟的糖尿病模型,由17个相互独立的马尔可夫模型组成,可以分析患者终生的费用、期望寿命和质量调整生命年[29-30]。其余8篇是直接基于临床研究数据,对不同方案的短期成本-效果进行探讨。
关于临床数据来源,12篇[15-20,22,24-28]基于观察性研究,2篇[21,23]基于随机对照试验。在基于观察性研究中,3篇[15-17]的临床数据分别来自糖尿病领域全球最大规模的3次观察性研究——PRESENT、IMPROVE、A1chieve的中国亚组,这3篇文献均对预混人胰岛素转用门冬胰岛素30的长期成本-效果进行了分析;1篇[22]的临床数据是基于在中国开展的一项观察性研究,其对甘精胰岛素转用门冬胰岛素30的长期成本-效果进行评价;其余8篇文献均是基于单个医院的数据,对门冬胰岛素30的短期经济性进行研究。在基于随机对照试验的文献中,1篇[21]基于OnceMix和INITIATE研究,1篇[23]基于Easymix研究,这2篇文献均对门冬胰岛素30和甘精胰岛素的成本-效果进行了长期的平行比较。
关于成本的考量,6篇[15-17,21-23]分析门冬胰岛素30长期成本-效果的文献均包括了3部分成本,即降糖治疗成本、并发症治疗(包含低血糖)成本、疾病管理成本。余下8篇分析短期成本-效果的文献中,6篇[19-20,24-25,27-28]仅计算了胰岛素成本,1篇[18]包含了胰岛素成本和次均住院成本,1篇[26]计算的是住院总医疗费用。
关于文献质量,有6篇[15-17,21-23]得分超过20分,均为利用CORE糖尿病模型开展的药物经济学研究。这6篇研究按照药物经济学的逻辑框架和经典范式,对研究设计、成本和效果数据的收集、数据分析方法等进行了详细汇报,文献质量较高。其余8篇文献的得分在10~15之间,其失分点主要集中在3个方面:未明确研究角度、缺乏对成本数据的系统收集和分析、没有敏感性分析,这在一定程度上降低了其参考价值。需要说明的是,该评分是基于药物经济学的视角,评分较低并不代表文献质量较差,仅说明其经济性结果的严谨性和说服力较低。
2.2 门冬胰岛素30与预混人胰岛素的比较 6篇文献对门冬胰岛素30和预混人胰岛素的成本-效果进行了分析(表1)。其中,3篇[15-17]利用CORE糖尿病模型,基于国际多中心的观察性临床数据,对预混人胰岛素转用门冬胰岛素30的长期成本-效果进行了分析,结果显示,门冬胰岛素30是成本节约的优势方案或具有成本-效果的。3篇[18-20]基于医院数据,分析了两种胰岛素的短期成本-效果,研究结果并不一致。文献质量评价中,3篇CORE模型的研究评分均超过了20分,其余3篇文献的评分相对较低。
2.2.1 CORE糖尿病模型模拟的长期成本-效果 Palmer等[15]基于全球多国家的观察性PRESENT研究中国亚组和2007年的价格数据,采用CORE糖尿病模型模拟30年的结果发现,由预混人胰岛素转用门冬胰岛素30(每日2次),患者的期望寿命提高了0.38年(9.91年对9.53年),质量调整生命年提高了0.91QALYs(6.32QALYs对5.41QALYs)。尽管转用门冬胰岛素30使平均每例患者长期的累积直接降糖治疗成本(降糖药物和自测血糖成本)和疾病管理成本增加19 007元(99 402元对80 395元),但由于并发症的治疗成本减少了17 254元(10 3726元对12 0980元),每例患者的长期总直接医疗成本仅增加了1751元(20 3126元对20 1376元)。在这项研究中,增量成本效果比(ICER)值为1926/QALYs,
以10 000元作为中国糖尿病患者的支付意愿,门冬胰岛素30是具有成本-效果的。这是CORE糖尿病模型第一次应用于中国糖尿病患者中。
吴晶和郑亚明[16]基于观察性IMPROVE研究中国亚组和2009年的价格数据,采用CORE糖尿病模型模拟30年的结果发现,由预混人胰岛素转用门冬胰岛素30(未提及胰岛素使用方案),患者的期望寿命增加了0.374年(10.736年对10.362年),质量调整生命年提高了0.654QALYs(7.178 QALYs 对6.524QALYs)。虽然,门冬胰岛素30组患者长期的累积降糖治疗成本比预混人胰岛素组高11 857元(104 188元对92 331元),但是前者的并发症治疗成本比后者低16 342元(102 570元对118 912元),因此,前者的长期累积总直接医疗成本比后者低4485元(206 758元对211 243元)。也就是说,门冬胰岛素30与预混人胰岛素相比,不仅延长了预期寿命,提高了生命质量,还能降低总直接医疗成本,是成本节约的优势方案[12]。
采用类似的方法,Xiao等[17]基于A1chieve研究和2013年的药品价格发现,中国2型糖尿病患者从预混人胰岛素转为门冬胰岛素30(未提及胰岛素使用方案)后,患者的预期寿命增加0.732年(12.725年对13.457年),质量调整生命年增加1.032 QALYs (8.455 QALYs对9.487 QALYs);成本方面,平均每例患者长期的累积胰岛素成本和疾病管理成本分别增加了14 712元(37 617元对52 329元)和1857元(37 964元对39 821元),同时,并发症治疗成本降低了96 198元(200 950元对104 752元),因此长期总直接医疗成本减少79 628元(276 530元对196 902元)。这与吴晶和郑亚明[16]的研究结果一致,即门冬胰岛素30为成本节约的优势方案。
2.2.2 直接基于医院临床数据的短期成本-效果 罗蓓和陈昶[18]对门冬胰岛素30(每日2次)的经济性进行研究,成本包括胰岛素费用和次均住院费用,效果指标为血糖达标率。结果发现,门冬胰岛素30组的治疗成本更低,血糖达标率更高,是成本节约的优势方案。徐琳[19]研究显示,门冬胰岛素30组(每日2次)在降低餐后血糖方面优于预混人胰岛素,低血糖发生率更低,生命质量更高,同时,糖尿病患者月均治疗费用也更高。由于缺乏标准阈值,未能对增加的成本是否值得进行判断。赵惠丰[20]研究显示,门冬胰岛素30组(每日2次)餐后血糖控制更好,低血糖事件发生率更低;但是,两组患者在糖尿病治疗的日均费用方面差异无统计学意义。
2.3 门冬胰岛素30与甘精胰岛素比较 目前,仅有3篇[21-23]对门冬胰岛素30和甘精胰岛素的经济性进行比较分析(表2)。这3篇文献均是利用CORE糖尿病模型对长期成本-效果进行的评估,结果均显示门冬胰岛素30是成本节约的优势方案。同时,这3篇文献的质量评分均较高。

表1 门冬胰岛素30和预混人胰岛素的成本-效果分析综述
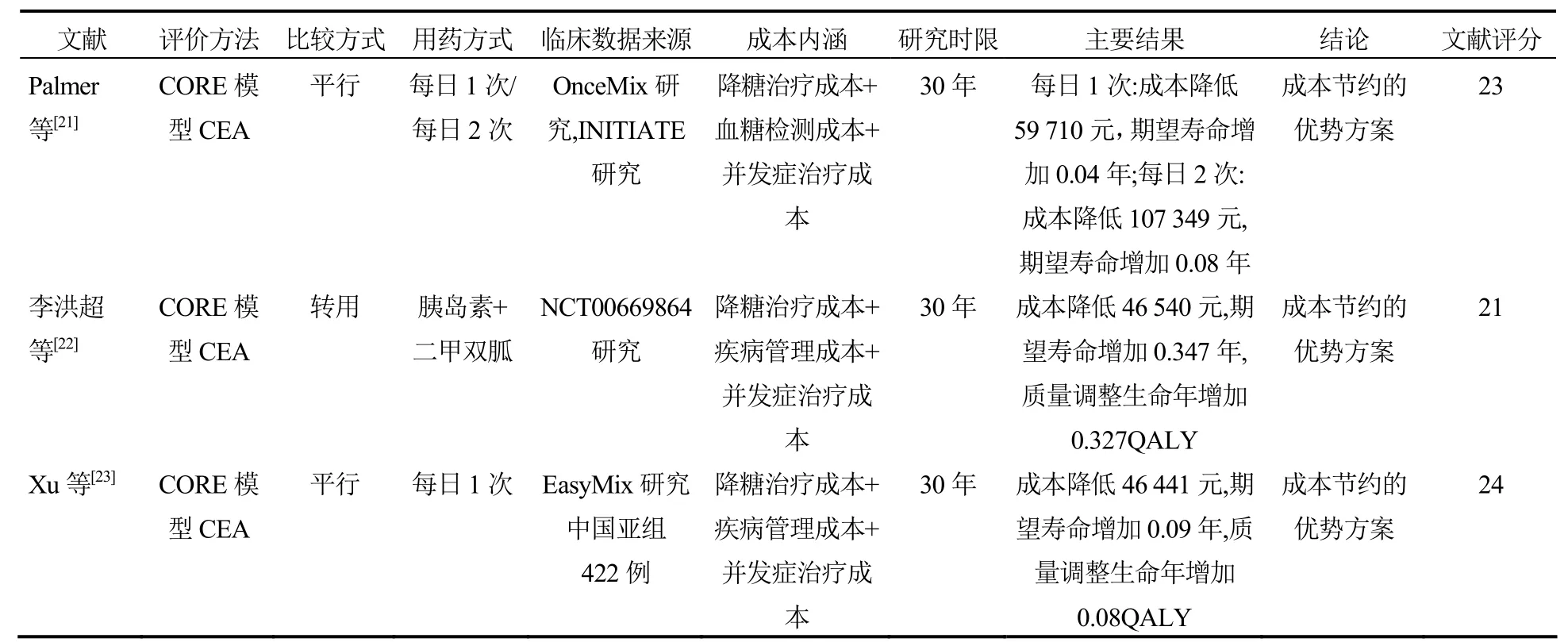
表2 门冬胰岛素30和甘精胰岛素的成本-效果分析综述
Palmer等[21]利用平行、随机、对照的OnceMix研究,比较了每日1次门冬胰岛素30和甘精胰岛素的经济性;同时,还利用平行、随机、对照的INITIATE研究,比较了每日2次门冬胰岛素30和甘精胰岛素的经济性。研究发现,在每日1次的治疗方案下,患者期望寿命增加0.04年(12.37年对12.33年),长期累积直接医疗成本减少59 710元(229 911元对289 621元);在每日2次的治疗方案下,患者期望寿命增加0.08年(12.99年对12.91年),长期累积直接医疗成本减少107 349元(30 3142元对410 491元)。上述两种方案均提高了患者的期望寿命,同时降低了医疗费用,因此门冬胰岛素30均为成本节约的优势方案。
李洪超等[22]基于在中国开展的一项观察性研究,评价了使用甘精胰岛素未得到良好控制的2型糖尿病患者转用每日2次门冬胰岛素30联用二甲双胍的成本-效果。研究发现,甘精胰岛素组转用门冬胰岛素30后,患者质量调整生命年增加0.327QALYs (0.35QALYs对0.32QALYs);两组患者的降糖药物治疗成本(113 202元对74 457元)和并发症治疗成本(131 788元对123 077元)差别较大,疾病管理成本相当(38 247元对39 161元),因此长期累积总直接成本减少46 540元(283 237元对236 696元),综合成本和效果,门冬胰岛素30为成本节约的优势方案。
Xu等[23]利用EasyMix临床实验数据和2013年的价格数据,对中国2型糖尿病患者使用每日1次门冬胰岛素30或甘精胰岛素的长期临床和经济结果进行了评价。结果发现,与甘精胰岛素组患者相比,门冬胰岛素30组患者的期望寿命增加0.09年(13.57年对13.66年),质量调整生命年增加0.08年(9.64QALYs对9.72QALYs),长期累积总直接成本降低46 441元(311 607元对265 166元),是成本节约的优势方案。两组患者的成本差异主要来源于降糖药物治疗成本(163 841元对120 533元)和糖尿病并发症治疗成本(107 707元对104 303元),疾病管理成本差异不大(40 059元对40 330元)。与2010年Palmer等[21]的研究相比,该研究将中国患者的基线风险数据纳入模型,更符合了中国临床实践。两项研究均显示门冬胰岛素30是具有经济优势的方案。
2.4 门冬胰岛素30和基础-餐时胰岛素在强化治疗方案中的比较 5篇[24-28]对门冬胰岛素30的强化治疗方案进行了成本-效果分析(表3)。评估方案均为每日3次门冬胰岛素30,对照方案为每日3次餐时胰岛素联合每日1次基础胰岛素。5篇文献均来源于单个医院的临床观察数据,文献质量评分10~13分。
李炎等[24]对比了3种强化方案:每日3次门冬胰岛素30(预混组),每日3次餐时胰岛素类似物联合每日1次基础胰岛素类似物(类似物组),每日3次餐时人胰岛素联合每日1次中效人胰岛素(普通组)。结果显示,三组方案的短期疗效和安全性差异无统计学意义,同时,达标日的胰岛素治疗总费用为预混组109.98元、类似物组195.31元、普通组73.49元,类似物组总费用显著高于预混组和普通组,后两组之间差异无统计学意义。提示门冬胰岛素30强化治疗方案和另外两种方案相比,效果相当,同时门冬胰岛素30组患者的治疗费用相对较低。与李焱等[24]研究类似,施慧玲等[25]也对3种胰岛素强化方案进行了比较。结果发现,3种方案血糖控制差异无统计学意义,血管内皮功能也无显著改善;预混组、类似物组、普通组的胰岛素费用分别为98元、142元、112元。研究认为,在效果类似的基础上,门冬胰岛素30更方便和实用。
王晓书和张维明[26]以及许辉等[27]均比较了每日3次门冬胰岛素30和每日3次门冬胰岛素联合每日1次甘精胰岛素这两种强化治疗方案。王晓书和张维明[26]的研究发现,门冬胰岛素30组和对照组
患者的住院费用分别为1473元和2428元,两者低血糖发生率、水肿发生率等短期疗效和安全性差异无统计学意义。许辉等[27]研究发现,门冬胰岛素30组和对照组患者的日均胰岛素费用分别为13.29元和21.36元,两者在控制血糖方面的差异无统计学意义。这两项研究均显示,门冬胰岛素30的强化方案更为经济。
张玲玲等[28]比较了每日3次门冬胰岛素30与每日3次餐时人胰岛素联合每日1次中效人胰岛素的经济性。研究发现,门冬胰岛素30组患者的低血糖发生率(15%)低于对照组(37%),两组血糖达标时间差异无统计学意义;同时,门冬胰岛素30组和对照组患者的胰岛素费用分别为168元、163元,差异无统计学意义。与对照组相比,门冬胰岛素30组安全性更好,疗效和费用相当。

表3 不同胰岛素强化治疗方案的成本效果分析
3 讨论
本研究综述了门冬胰岛素30对比预混人胰岛素、甘精胰岛素以及应用于强化治疗时的成本-效果,主要发现:①与预混人胰岛素相比,3篇采用CORE糖尿病模型的长期模拟结果显示,门冬胰岛素30能够延长期望寿命和质量调整生命年,降低由并发症导致的医疗费用,是成本节约的优势方案或具有成本-效果。直接基于医院临床数据的3篇研究均发现,相比预混人胰岛素,门冬胰岛素30效果更好,而在成本方面,3篇研究结果并不一致。②与甘精胰岛素相比,3篇文献通过CROE模型模拟对门冬胰岛素30的长期成本-效果进行探讨,结果发现,门冬胰岛素30能延长期望寿命或提高质量调整生命年,同时,节约总直接医疗成本,因此是成本节约的优势方案。③每日3次门冬胰岛素30和每日3次餐时胰岛素联合每日1次基础胰岛素相比,4篇文献发现各组的短期效果差异无统计学意义,但门冬胰岛素30组更为经济;1篇文献发现门冬胰岛素30组安全性更好,疗效、费用和对照组差异无统计学意义。
门冬胰岛素30在糖尿病并发症和低血糖的管
理中体现出其成本-效果优势。并发症治疗费用是糖尿病患者最主要的医疗费用来源,胰岛素作为有效的降糖药物,通过有效控制血糖进而减少或延缓并发症的发生,最终带来并发症费用的节约。本研究纳入的所有预混人胰岛素转用门冬胰岛素30成本-效果的研究发现,相比预混人胰岛素,门冬胰岛素30血糖控制更佳,且低血糖风险小,减少低血糖治疗费用,并通过减少并发症发生率,从而减少并发症治疗费用。以采用最新药品价格的研究为例,从预混人胰岛素转为门冬胰岛素30治疗,并发症(包括低血糖)费用共减少96 198元,最终使总医疗费用减少79 628元。
与甘精胰岛素相比,门冬胰岛素30在糖尿病治疗中费用的节约主要来自胰岛素方面。在纳入的3项研究中,门冬胰岛素30治疗使降糖或胰岛素费用节约3.9万元~10.4万元。相比于甘精胰岛素,门冬胰岛素30低血糖发生相当或更优,进一步体现了其经济学优势:相比甘精胰岛素,门冬胰岛素30治疗并发症和低血糖费用相当或更低。纳入的文献结果显示,与甘精胰岛素相比,门冬胰岛素30治疗使患者长期的并发症(包括低血糖)费用节约3404~8711元。
本研究基于孙鑫等改良的文献质量评价标准,对所有纳入文献的质量进行了评分。这个评价框架从研究设计、数据收集、数据分析和汇报3个维度,将药物经济学研究的核心理念和要求整理成25个条目,满分25分。纳入的14篇文献的评分在10~24之间,参差不齐。其中,得分较高的是6篇利用CORE模型的研究,这些研究旨在评价门冬胰岛素30的长期成本-效果,其研究设计清晰,对成本和健康效果进行了全面的度量,并对结果进行了敏感性分析和增量分析,因此具有较高的循证医学证据级别。其余8篇文献的评分相对较低,对于这些文献应注意两点:①这些研究多数本就不是严格意义上的药物经济学研究。但是,由于该领域开展的标准药物经济学研究较少,以及这些文献同时包括了治疗方案的成本和效果信息,因此将其纳入分析,期望这些研究能为探讨门冬胰岛素30的经济性提供更多视角和信息。因此,评分较低并不能说明文献本身质量不好,多是由于这些文献没有提供详细的成本信息,也缺乏敏感性分析。②一些研究的结果显示,门冬胰岛素30在短期的费用更高,效果也更好。但是,由于短期效果指标不是质量调整生命年,而是血糖控制率、低血糖发生率等临床指标,目前缺乏针对这些效果指标的阈值,即在方法学上暂时不能判断增加的成本是否值得,这在一定程度上也影响了文献结果的说服力。
综上所述,依据现有文献,与最常用的对照治疗方案(预混人胰岛素、甘精胰岛素、每日3次餐时胰岛素联合每日1次基础胰岛素)相比,多数证据显示门冬胰岛素30是成本节约或具有成本-效果的治疗方案。
参考文献
[1] International Diabetes Federation.IDF diabetes atlas sixth edition[EB/OL].2014.Http://www.idf.org/diabetesatlas.[accessed time: 2014-06-16]
[2] Pan C,Shang S,Kirch W,et al.Burden of diabetes in the adult Chinese population:A systematic literature review and future projections[J].Int J Gen Med,2010,21(3):173-179.
[3] Khutsoane D,Sharma S K,Almustafa M,et al.Biphasic insulin aspart 30 treatment improves glycaemic control in patients with type 2 diabetes in a clinical practice setting: experience from the PRESENT study[J].Diabetes Obes Metab,2008,10(3):212-222.
[4] 杨文英,高妍,刘国良,等.糖尿病患者接受双时相门冬胰岛素30治疗时的临床基线情况—— IMPROVE研究中国亚组结果[J].中国糖尿病杂志,2009,17(8):I0001-I0004.
[5] 杨文英,李玉秀,陈莉明,等.双时相门冬胰岛素30在中国人群中的临床应用—A1chieve观察性研究结果[J].中华糖尿病杂志, 2012,4(10):607-612.
[6] 彭永德,陈兵,庄晓明,等.人胰岛素血糖控制不佳患者改用双时相门冬胰岛素30的治疗结果——A1chieve国际多中心观察性研究中国亚组结果[J].中华内分泌代谢杂志,2013,29(9):740-745.
[7] Home P,Naggarn E,Khamseh M,et al.An observational noninterventional study of people with diabetes beginning or changed to insulin analogue therapy in non-Western countries:the A1chieve study[J].Diabetes Res Clin Pract,2011,94(3):352-363.
[8] Khamseh ME,Haddad J,Yang W,et al.Safety and Effectiveness of Biphasic Insulin Aspart 30 in Different Age-Groups:A1chieve Sub-Analysis[J].Diabetes Ther,2013,4(2):347-361.
[9] Valentine WJ,Pollock RF,Plun-Favreau J,et al.Systematic review of the cost-effectiveness of biphasic insulin aspart 30 in type 2 diabetes[J].Curr Med Res Opin,2010,26(6):1399-1412.
[10] 《中国药物经济学评价指南》课题组.中国药物经济学评价指南(2011版)[D].北京,2011.
[11] Drummond MF.Methods for the Economic Evaluation of Health Care Programmes[D].Oxford University,1988.
[12] Drummond MF,Efferson TO.Guidelines for authors and peer reviewers of economic submissions to the BMJ[J].Bmj,1996, 313(7052):275-283.
[13] Weinstein MC,Iegel JE,Gold MR,et al.Recommendations of the Panel on Cost-effectiveness in Health and Medicine[J].Jama,1996, 276(15):1253-1258.
[14] 孙鑫,杨焕,王莉,等.中国治疗慢性乙型肝炎的成本-效果的系统评价[J].中国循证医学杂志,2005,5(11):833-845.
[15] Palmer JL,Gibbs M,Scheijbeler HW,et al.Cost-effectiveness of switching to biphasic insulin aspart in poorly-controlled type 2 diabetes patients in China[J].Adv Ther,2008,25(8):752-774.
[16] 吴晶,郑亚明.中国2型糖尿病患者应用双时相门冬胰岛素30与预混人胰岛素的成本效用分析[J].中国药学杂志,2010,45(14): 1116-1120.
[17] Xiao J,Bian X,Zhang Y,et al.Cost-effectiveness of switching to biphasic insulin aspart from human premix insulin in people with

