不同位置角膜切口对白内障术后角膜散光和视力的影响
王华敏,赵艳华
作者单位:1(450000)中国河南省郑州市,郑州颐和医院眼科;2(450044)中国河南省郑州市,郑州大学第四附属医院消毒供应中心
·临床报告·
不同位置角膜切口对白内障术后角膜散光和视力的影响
王华敏1,赵艳华2
作者单位:1(450000)中国河南省郑州市,郑州颐和医院眼科;2(450044)中国河南省郑州市,郑州大学第四附属医院消毒供应中心
Citation:Wang HM, Zhao YH.Effect of different corneal incisions on corneal astigmatism and visual acuity in patients treated by cataract surgeries.GuojiYankeZazhi(IntEyeSci) 2016;16(1):138-140
摘要
目的:探讨不同位置角膜切口对白内障术后角膜散光和视力的影响,提高白内障患者术后视觉质量。
方法:选取行超声乳化白内障吸除联合人工晶状体植入术的患者96例96眼,随机分为两组,各48例48眼,使其有可比性。A组患者角膜切口选择右眼在颞上、左眼在鼻上。B组角膜切口根据曲率检查选择在角膜最大子午线轴向。
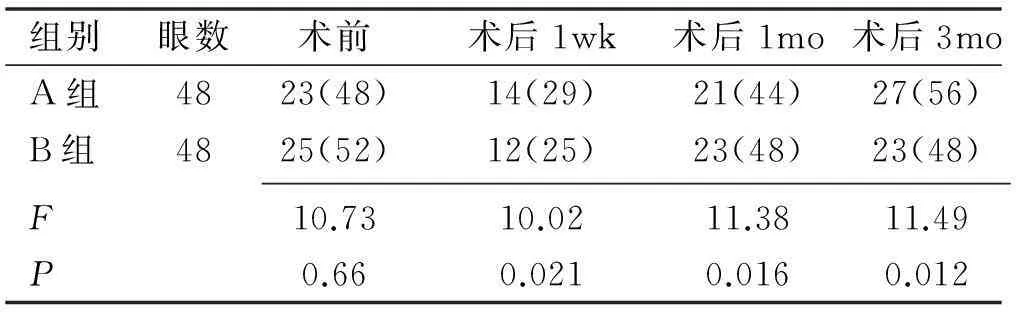
结果:两组患者术后1wk,1、3mo视力比较差异无统计学意义(P>0.05)。术后1wk,1mo时A组患者角膜散光度分别为4.03±0.41、3.72±0.35D,B组分别为2.96±0.38、1.29±0.15D,均较治疗前明显增高,且A组明显高于B组,差异有统计学意义(P<0.05)。术后3mo时两组患者散光度均与术前差别不大,且两组比较无统计学意义(P>0.05)。术前两组患者散光轴向均以逆规最为常见,术后1wk顺规性散光增多,明显多于术前,术前术后比较差异有统计学意义(P<0.05),至术后1、3mo顺规性散光逐渐减少,逆规性散光逐渐增加,接近术前。两组患者不同时间角膜散光轴向比较无统计学意义(P>0.05)。
结论:白内障超声乳化术透明角膜切口选择在角膜最大散光子午线方向可以有效减少术后早期散光度数,但是对于远期角膜散光影响不大,而且对患者视力影响不大。在条件允许的情况下,可以通过该方式制作角膜切口,但是考虑到手术复杂性提高,意义不大。
关键词:白内障;散光;视力;角膜切口
引用:王华敏,赵艳华.不同位置角膜切口对白内障术后角膜散光和视力的影响.国际眼科杂志2016;16(1):138-140
0引言
白内障是眼科最为常见的疾病之一,可继发于高度近视、糖尿病等疾病,但是以年龄相关性白内障最为常见。白内障是我国首要致盲原因,手术是唯一有效的治疗方法[1]。随着人们生活质量的提高和寿命的延长,越来越多的老年人对视力提出了较高要求,白内障手术也由复明向屈光手术转化[2]。本研究通过对96例老年白内障手术治疗患者采取不同位置角膜切口,并对其术后角膜散光和视力情况进行统计,现报告如下。
1对象和方法
1.1对象选取2011-05/2014-12期间我院收治的白内障行透明切口超声乳化白内障吸除联合人工晶状体植入术的患者96例96眼作为研究对象(双眼手术者取先行手术的一眼作为研究对象),将其按照入院顺序随机分为两组,各48例。A组年龄57~82(平均72.41±5.63)岁;角膜散光1.19±0.16D;术前裸眼视力指数~0.4,平均0.13±0.02;根据世界卫生组织新白内障晶状体核硬度分级:Ⅱ级15例,Ⅲ级28例,Ⅳ级5例。B组年龄57~83(平均72.60±5.71)岁;角膜散光1.21±0.20D;术前裸眼视力指数~0.4,平均0.15±0.01;其中Ⅱ级14例,Ⅲ级28例,Ⅳ级6例。 所有患者均在手术前排除角膜病变和眼部手术史,排除青光眼、葡萄膜炎、高度近视等器质性病变,排除活动性炎症;行角膜地形图检查排除角膜不规则散光。两组患者在性别、年龄、眼别、核硬度分级、角膜散光度以及合并症等方面无明显差异,具有可比性(P>0.05,表1)。
1.2方法所有患者均由同一位医生进行手术。手术在表面麻醉下进行,手术切口在透明角膜距角膜缘约1mm处,长3.2mm。A组患者根据手术医生习惯右眼选择在颞上方,左眼选择在鼻上方。B组患者术前行角膜曲率检查,选择角膜最大子午线轴做切口。切口完成后前房内注入黏弹剂,行中央连续环形撕囊,直径为5~6mm,水分离后以分割蚀刻法乳化晶状体核,注吸残存皮质并将后囊膜抛光,再次注入黏弹剂,植入折叠式人工晶状体,调整晶状体襻位置,冲洗前房,以BSS液平衡眼压。检查切口水闭,以妥布霉素地塞米松点眼并无菌包扎。所有患者术中无虹膜脱出、后囊破裂等并发症发生。
统计学分析:采用SPSS 13.0软件进行分析,计量资料采用t检验,重复测量的计量资料采用方差分析,计数资料采用χ2检验,理论频数小于5者用Fisher’s确切概率法,以P<0.05为差异有统计学意义。
2结果
2.1视力A组患者术后1wk,1、3mo视力分别为0.64±0.03、0.76±0.07、0.75±0.04,B组患者分别为0.67±0.05、0.78±0.06、0.77±0.07。两组组间不同时间点的视力比较采用方差分析,组间比较差异无统计学意义(P>0.05)。
表1两组患者一般资料比较

眼
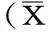
注:A组:角膜切口选择右眼颞上,左眼在鼻上;B组:角膜切口根据曲率检查选择在角膜最大子午线轴向。

注:A组:角膜切口选择右眼颞上,左眼在鼻上;B组:角膜切口根据曲率检查选择在角膜最大子午线轴向。
注:A组:角膜切口选择右眼颞上,左眼在鼻上;B组:角膜切口根据曲率检查选择在角膜最大子午线轴向。
注:A组:角膜切口选择右眼颞上,左眼在鼻上;B组:角膜切口根据曲率检查选择在角膜最大子午线轴向。
2.2散光度数术后1wk,1mo时A组患者角膜散光度分别为4.03±0.41、3.72±0.35D,B组分别为2.96±0.38、1.29±0.15D,采用方差分析,两组组间比较差异有统计学意义(P<0.05,表2)。2.3散光轴向术前两组患者散光轴向均以逆规最为常见,术后1wk顺规性散光增多,明显多于术前,至术后1、3mo顺规性散光逐渐减少,逆规性散光逐渐增加,接近术前。两组患者顺规散光轴向和逆规散光轴向术前比较差异无统计学意义(P>0.05)。散光斜轴术前比较差异有统计学意义(P<0.05),见表5。两组患者术后不同时间散光轴向比较差异均有统计学意义(P<0.05),见表3~5。
3讨论
白内障是我国老年患者的多发疾病,随着经济的发展以及医疗技术的不断提高,白内障超声乳化术已经成为临床治疗白内障的主要方式。在以往,白内障手术更重要的是以复明为目的[3],但是近年来,随着人们对生活质量要求的提高,白内障手术过程中对屈光的要求也越来越高。
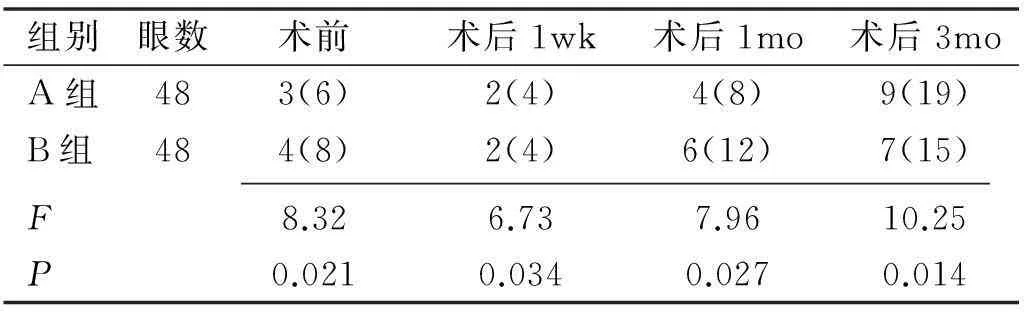
表5 两组患者散光斜轴比较 眼(%)
A组:角膜切口选择右眼颞上,左眼在鼻上;B组:角膜切口根据曲率检查选择在角膜最大子午线轴向。
角膜和晶状体同为眼睛重要的屈光介质,眼的散光也主要来源于二者及其相对位置。角膜的屈光度高达43D,占眼球总屈光力的3/4。如果角膜在不同子午线上的屈光力不同,那么平行光线经过折射之后就会形成两条焦线。随着超声乳化技术的发展以及折叠晶状体在临床的应用,我国白内障超声乳化技术透明角膜切口长度大多选择为3.2,但是由于超声乳化针对可以对切口周围的组织形成热损伤,且在手术过程中反复多次对内外板层进行翘动,都会造成切口发生轻度的移位[4],而手术切口所在的径线组织也会松弛,相应的曲率降低,从而造成手术源性散光[5-6]。在相关报道中发现,手术源性散光的程度与手术切口距离角膜缘的距离以及切口长度都有明显的相关性[7-8]。本研究中所有手术均由同一位医生进行操作,并排除了上述两条对散光的影响。
在以往的白内障手术中,手术者为了操作方便,大多选择在右眼颞上、左眼鼻上的位置制作角膜切口,但是几乎所有切口都会产生散光。在本研究中我们利用切口所在子午线角膜曲率容易降低的特点,对部分患者在进行手术时将手术切口选择在角膜最大散光子午线上,从而有效的减少了术后早期术源性散光的出现。
在本研究中术后1wk,1mo时行传统切口位置的患者角膜散光度分别为4.03±0.41、3.72±0.35D,而行最大散光子午线切口的患者则分别为2.96±0.38、1.29±0.15D,虽然均与治疗前相比明显的增高,但是后者的散光度要明显低于前者。至术后3mo时,两组患者的散光度与治疗前相比已经没有明显差别,且两组患者之间也没有明显差别。在对患者术后散光轴向进行统计时发现,术前患者的散光以逆规性散光最为常见,而在术后1wk时顺规性散光所占比例明显升高,考虑这与术后早期眼压相对较低,不能够完全抵抗眼轮匝肌在角膜上方施加的压力有关。至术后3mo,随着角膜切口水肿的消退以及切口处瘢痕形成,角膜切口受到中立的作用其垂直方向的曲率相应增加,从而逆规性散光增多,出现顺规性散光转化为逆规性散光的现象,即散光漂移现象,因此在术后3mo时逆规性散光数量接近于术前,两组相比并没有明显的差别。在对患者视力进行统计时,我们发现,虽然术后1wk,1mo时两组患者的角膜散光度差别较大,但是视力差别却并不明显,这是因为视力除了受到角膜散光的影响外,更多地受到晶状体选择度数时预留的屈光度以及眼底状况的影响[9-10]。
总之,白内障超声乳化术透明角膜切口选择在角膜最大散光子午线方向可以有效减少术后早期散光度数,但是对于远期角膜散光影响不大,而且对患者视力影响不大。在条件允许的情况下,可以通过该方式制作角膜切口,但是考虑到手术复杂性提高,意义不大。
参考文献
1栾兰,姚勇,傅东红,等.无锡市50岁及以上人群白内障患病率和手术情况调查.中华实验眼科杂志2014;32(6):551-555
2娄尚.我国老年性白内障流行病学的调查研究.南昌大学学报(医学版)2012;52(6):98-99,101
3刘河根,周爱娟.“白内障的筛查和康复治疗”在防盲治盲中的应用.中国老年学杂志2015;12(4):1068-1069
4刘保松,袁媛,彭华琮,等.不同方位3.2mm切口对角膜散光25度以内白内障患者的影响.中国实用眼科杂志2013;31(8):1029-1031
5陈冬芳,杨丽红,马伊,等.透明角膜切口位置对老年性白内障患者术后角膜散光的影响.山东医药2013;53(45):57-58
6李艳秋,吕艳,李婷,等.不同角膜缘切口对白内障超声乳化术后角膜前后表面散光程度的影响.中国基层医药2014;21(13):1963-1965
7霍璐,张仲臣,张佳楠,等.白内障不同切口影响术后散光原因的分析.中华临床医师杂志(电子版)2013;10(23):10940-10943
8张博,张洪文.不同位置透明角膜切口行白内障手术后角膜散光改变的临床分析.中国医师进修杂志2013;36(3):33-35
9赵晓静,刘苹苹,杨程成,等.特发性黄斑前膜对老年白内障患者术后视力的影响.中国老年学杂志2014;18(12):3481-3482
10陈星,于建春,周丹英,等.角膜地形图引导的个性化切口对白内障超声乳化手术的疗效分析.临床眼科杂志2013;21(6):503-505
Effect of different corneal incisions on corneal astigmatism and visual acuity in patients treated by cataract surgeries
Hua-Min Wang1, Yan-Hua Zhao2
1Department of Ophthalmology, Zhengzhou Yihe Hospital, Zhengzhou 450000, Henan Province, China;2Department of Central Sterile Supply, the Fourth Affiliated Hospital of Zhengzhou University, Zhengzhou 450044, Henan Province, China
Correspondence to:Hua-Min Wang. Department of Ophthalmology, Zhengzhou Yihe Hospital, Zhengzhou 450000, Henan Province, China. 942659970@qq.com
Received:2015-04-16Accepted:2015-12-10
Abstract
•AIM:To investigate the effect of different corneal incisions on corneal astigmatism and visual acuity in patients treated by cataract surgeries and to improve the visual quality after cataract surgeries.
•METHODS:Totally 96 patients with cataract who were going to take phacoemulsification and intracular lens(IOL) implantation were selected.They were randomly divided into group A and group B, 48 patients(48 eyes) in each group and both were comparability. Patients in group A were treated with corneal incision on the temporal side if the right eye was the affected one, or on the nasal side if the left eye was affected. Patients in group B were treated with axial corneal incisions on the radial direction determined by the maximum curvature of the cornea.
•RESULTS:The difference of visual acuity between two groups at 1wk, 1,3mo after surgeries was not statistically significant (P>0.05). Corneal astigmatism of group A at 1wk and 1mo after surgeries were 4.03±0.41, 3.72±0.35D, respectively, and those of group B were 2.96±0.38, 1.29±0.15D, which were increased compared to those before surgeries. The post-operative corneal astigmatism of group A were significant higher than those of group B (P<0.05). At 3mo after surgeries, the difference of corneal astigmatism between the two groups was not statistically significant (P>0.05). The most common axis of the two groups preoperatively was astigmatism against the rule. At 1wk after surgeries, astigmatism with the rule increased, and the difference of astigmatism with the rule before and after surgeries was significant (P<0.05). The astigmatism with the rule decreased, astigmatism against the rule increased at 1 and 3mo after surgeries, which approximated that before surgeries. The differences of astigmatic axis between the two groups at different time points were not significant (P>0.05).
•CONCLUSION:The transparent corneal phacoemulsification incision in the cornea astigmatism maximum radial direction can effectively reduce early postoperative astigmatism, but has little effect on long-term corneal astigmatism and visual acuity. If the conditions permit, doctors can create the corneal incision this way. But considering the increased complexity of the surgery, this is little meaningful.
KEYWORDS:•cataract;astigmatism;visual acuity;corneal incision
DOI:10.3980/j.issn.1672-5123.2016.1.39
收稿日期:2015-04-16 修回日期: 2015-12-10
通讯作者:王华敏.942659970@qq.com
作者简介:王华敏,毕业于新乡医学院,本科,主治医师,研究方向:青光眼、白内障。

