MSCT双期增强扫描对乳腺癌及早期淋巴结转移的诊断价值
MSCT双期增强扫描对乳腺癌及早期淋巴结转移的诊断价值
高兴锋
作者单位:100054 北京市健宫医院
【摘要】目的探讨MSCT双期增强扫描对乳腺癌及早期淋巴结转移的诊断价值。方法回顾性分析90例无乳腺症状或体征,并拟手术治疗的乳腺癌患者的临床资料。患者均行常规横轴位胸部MSCT双期增强扫描。术中腋窝淋巴结清扫及术后病理诊断结果作为金标准,记录乳腺癌腋窝淋巴结的CT表现。结果90例中45例患者乳腺扫描结果异常:26例为原发性乳腺癌,10例为转移性乳腺癌,9例为粘液腺癌。原发性乳腺癌的螺旋CT检出率为28.98%。45 例乳腺癌患者共观察腋窝淋巴结 80枚,其中转移性淋巴结 36枚,非转移性淋巴结 44枚。乳腺癌患者年龄在50岁以上。CT扫描肿瘤边缘特征与乳房X线检查和超声检查结果相一致。结论MSCT双期增强扫描能够检测无症状乳腺癌,对乳腺癌患者腋窝淋巴结转移评估有重要价值。
【关键词】MSCT;乳腺癌;淋巴结转移;诊断
DOI:10.3969/j.issn.1001-5930.2015.10.008
中图分类号:R737.9
收稿日期(2015-01-01修回日期 2015-04-08)
Value of MSCT Dual-phase Enhanced Scan in the Diagnosis of Breast Cancer and Early Lymph Node Metastasis
GAOXingfeng.BeijingJiangongHospital,Beijing,100054
Abstract【】ObjectiveTo investigate the diagnostic value of MSCT dual-phase enhanced scan in breast cancer and early lymph node metastasis.MethodsA retrospective analysis of clinical data of 90 cases of breast cancer patients without breast symptoms or signs who intended to receive surgical treatment were conducted.Patients received conventional horizontal position scanning chest MSCT dual-phase enhanced scan,plain chest MSCT dual-phase enhanced scan.With axillary lymph node dissection surgery and postoperative pathological diagnosis as the gold standard,breast cancer axillary lymph nest CT findings were recorded.Results 90 cases of patients,45 cases had abnormal scan results.26 cases were primary breast cancer,10 cases were metastatic breast cancer,9 cases were benign tumors.Detection rate of primary breast cancer by spiral CT was 28.98%.45 cases were breast cancer had 80 axillary lymph nodes,wherein 36 were metastatic lymph nodes,44 were non-metastatic lymph nodes.All breast cancer patients aged 50 years and above.CT scan of the tumor margin characteristics was consistent with the breast X-rays and ultrasound results.ConclusionMSCT dual-phase enhanced scan can detect asymptomatic breast cancer,and it has significant value in evaluation of breast cancer patients with axillary lymph node metastasis.
【Key words】MSCT;Breast cancer;Lymph node metastasis;Diagnosis
(ThePracticalJournalofCancer,2015,30:1453~1455)
我们进行了3年的临床研究,以评估螺旋CT针对乳腺病变包括乳房癌的检出率及淋巴结转移情况,现报告如下。
1资料与方法
1.1一般资料
回顾性分析我院自2010年至2013年收治的90例无症状或体征、并拟手术治疗的乳腺癌患者的临床资料。所有患者均行常规横轴位MSCT双期增强扫描。患者年龄24~80岁(平均56.3岁)。排除标准:10年内接受手术的乳腺癌患者;带有乳腺癌标记物或初步症状;12个月内行近期手术或经皮影像引导的乳腺介入手术或磁共振成像(MRI);乳房X线摄影或乳房超声诊断少于11个月;隆胸妇女、孕妇,哺乳期妇女;2年内有受孕计划的妇女。
1.2扫描方法
患者取仰卧位进行计算机断层扫描。常规轴位扫描,扫描范围由锁骨上至膈顶。采用螺旋扫描方式,管电压120 kV,电流250 mA,准直器40 mm,螺距0.984∶1,常规扫描层厚5 mm,层间距5 mm,重建层厚0.625 mm,重建间隔0.625 mm,矩阵512×512,行标准算法。
1.3评估标准
CT图像由放射科医师(HS)评估肺部病变和肺外胸壁病变,如乳房异常。CT图像显示乳房肿块直径>5 mm,扫描结果异常。新病灶,肿瘤增大及扫描区域密度异常也诊断为乳腺肿瘤。若发现乳房CT图像异常,获得患者知情同意书后进一步体检行乳腺X线摄影,超声检查。本研究获得患者知情同意书及医学伦理委员会批准。
1.4统计学方法
数据应用 SPSS 17.0 统计软件处理,诊断率比较采用χ2检验,P<0.05认为差异具有统计学意义。
2结果
2.1病理结果
90例病患中,45例乳腺扫描结果异常。45 例乳腺癌患者,原位导管癌 5 例(11.1%),浸润性小叶癌8例(17.7%),浸润性导管癌 30 例(66.7%),炎性乳癌 2例(4.5%)。患者年龄、原发病、胸部CT、乳腺肿瘤大小等情况见表1。

表1 乳腺癌患者临床特征
2.2CT扫描淋巴结情况
45例乳腺癌确诊患者中,26例原发性乳腺癌,10例转移性乳腺癌,9例粘液腺癌。45 例乳腺癌患者共观察腋窝淋巴结 80枚,其中转移性淋巴结 36枚,非转移性淋巴结 44枚。CT扫描淋巴结情况见表2。
2.3淋巴结门结构与转移的关系
淋巴门在MSCT图像分布于低密度区。本组45 例乳腺癌患者共观察腋窝淋巴结 80枚,其中转移性淋巴结 36枚,非转移性淋巴结 44枚。淋巴门结构消失30枚,转移性淋巴结占90%(27/30),而非转移性淋巴结占10%(3/30),而淋巴门结构存在的50枚淋巴结中,转移性淋巴结仅占18%(9/50),而非转移性淋巴结占82%(41/50)。
3讨论
3.1乳腺癌诊断
早期诊断乳腺癌已被证明可以减少死亡率。钼靶X线可以诊断出钙化的恶性肿瘤,包括导管原位癌(DCIS)。侵袭性癌症,其可以扩散到淋巴结,引起全身性转移,是最常见的钙化肿瘤组织具有乳房摄影隐匿性,特别是致密实质时[1]。乳房组织密度增大是最常见的临床症状。50岁以下超过一半的女性有两个“不均匀致密”(目测估计为51%~75%腺)或“极密”(目测估计为>75%腺)组织的乳房,而50岁以上妇女也有1/3出现类似情况。乳腺癌也是所有妇科肿瘤中死亡率最高的。过去没有全面的研究强调利用新颖有效的检测工具检查致命性的肿瘤本研究中,90例疑似乳腺癌患者进行了螺旋CT胸部扫描和病理组织学检测,乳房异常45例。病理组织学检查发现,3种恶性肿瘤为原发性乳腺癌及肺转移乳腺癌[2]。
乳房异常可行胸部CT检查。乳房肿块可通过比较传统CT和螺旋CT扫描得到确诊。如果乳房X线图片背景出现乳房组织密度不均匀,据此判断为新病灶,肿瘤增大或高密度病变。本系列患者乳房CT扫描发现的最小乳腺肿块为5×5 mm。多层螺旋CT诊断恶性乳腺病变的诊断标准:不规则边界,高密度肿块,并且致密组织呈针状体或辐射状延伸到相邻的乳腺组织。恶性肿瘤的其他症状包括表皮增厚、淋巴结肿大、肿瘤入侵胸肌及胸腔积液。本研究中恶性肿瘤也出现不规则边界和高密度区域。原发性乳腺癌的螺旋CT检出率为28.98%。45 例乳腺癌患者共观察腋窝淋巴结 80枚,其中转移性淋巴结 36枚,非转移性淋巴结 44枚。乳腺癌患者均龄在50岁以上。CT扫描肿瘤边缘特征与乳房X光检查和超声检查结果相一致。
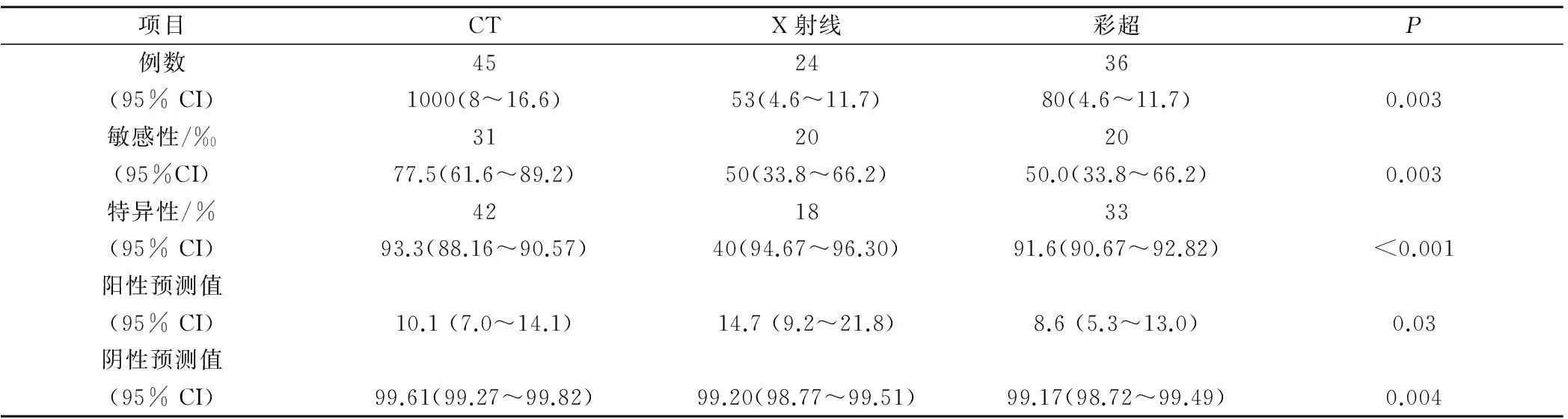
表2 CT、X线、超声诊断结果
Tohnosu等[3]报道MSCT乳腺癌检出率在年龄50岁以上患者中为100%(21/21),49岁及其以下患者的检出率为84.6%(22/26)。CT扫描图像中腺体组织和结缔组织具有致密的外观。组织密集乳房常出现于年轻女性,肿块通常无法呈现在普通CT扫描图像中[4]。此外,我们还研究了早期淋巴结转移情况。本组45 例乳腺癌患者共观察腋窝淋巴结 80枚,其中转移性淋巴结 36枚,非转移性淋巴结 44枚。淋巴门结构消失的为30枚,转移性淋巴结占90%(27/30),而非转移性淋巴结占10%(3/30)而淋巴门结构存在的50枚淋巴结中,转移性淋巴结仅占18%(9/50),而非转移性淋巴结占82%(41/50)。由此可见,淋巴门结构的有无与淋巴结转移存在显著相关性,具有统计学差异。
3.2乳腺癌发病因素
近年来新病例数以每年3%~4% 的速度递增,超出全球1至2个百分点。乳腺癌的致病因素很多,主要包括①激素因素:月经情况(初潮年龄 <13岁/>17岁:2.2倍绝经年龄 >55岁/<45:2倍);初次足月生产年龄(<20岁/>30岁:1/3);哺乳情况;激素替代(相对危险因子1.02~1.35);避孕药的使用。②遗传因素:一级直系亲属乳腺癌史(相对危险性2~3);P53,BRCA 1-2突变;③乳腺良性疾病:上皮高度增生或不典型增生;④生活方式及饮食习惯:移民到美国的日本妇女及出生于美国的第一代;日本移民中乳腺癌的发病率与当地妇女没有区别;肥胖:脂肪组织中的雌激素增加[5]。不同原因所致的乳腺癌病症也所有差异,甚至和其他病症类似,难以诊断识别,因此随着临床实践的增多和该病的发病率上升,目前国际采用的乳腺癌诊断方法也得到了从少到多,从简单到负责的发展。局部肿瘤诊断:①临床体检(月经来潮后第9~11天);②乳腺X线摄影:可以早期发现1 cm以下的肿瘤;③乳腺超声检查:对乳腺癌诊断的准确率在80%~85%;④热图像检查:准确性不高;⑤组织学检查:针吸或肿瘤活组织检查。远地转移诊断:①临床体检;②实验室检查:血象、肝功能、CEA、CA15-3;③对侧乳腺X线摄影;④胸部X线摄影;⑤腹部B超检查;⑥全身骨骼ECT检查[6]。 其中乳腺导管内癌(DCIS)虽然发病率较低(发生率:占全部乳腺癌的1%~5%),但是腋窝淋巴转移率却很高,腋窝淋巴结转移率:T ≤4.5 cm,0;T>4.5~5.5 cm,约20%;T>5.5 cm,40%~50%[7]。以前的研究,超声看到的绝大多数癌症是侵入性的,乳腺导管内癌却难以用超声发现。
综上,MSCT双期增强扫描胸部能够检测无症状乳腺癌,对乳腺癌患者腋窝淋巴结转移评估有重要价值。
参考文献
[1]徐民,纪建松,卢陈英,等.多层螺旋 CT 对进展期乳腺癌新辅助化疗的疗效评估〔J〕.医学影像学杂志,2012,22(10):1677-1680.
[2]张辉,邹利光.多层螺旋 CT 在乳腺癌诊断中应用的研究进展〔J〕.实用放射学杂志,2010,26(6):899-903.
[3]Tohnosu N,Okuyama K,Koide Y,et al.A comparison between ultrasonography and mammography,computed tomography and digital subtraction angiography for the detection of breast cancers〔J〕.Surg Today,1993,23(8):704-710.
[4]杨传盛,黄湛,张诠,等.PET/CT 对 cT1-2N0M0 期乳腺癌腋窝淋巴结转移的诊断价值〔J〕.实用癌症杂志,2011,26(5):467-469.
[5]李丽艳,周顺科,刘军,等.乳腺癌多层螺旋 CT 灌注成像与微血管生成的相关性研究〔J〕.中国医学影像学杂志,2012,20(1):13-18.
[6]张天.乳腺癌螺旋 CT 的检查特征及应用价值分析〔J〕.吉林医学,2012,33(15):3270-3271.
[7]赵辉,曹晓枫.螺旋 CT 在评价乳腺癌区域淋巴结转移中的应用价值〔J〕.青岛医药卫生,2011,43(4):307-309.
(编辑:吴小红)

