临床常见感染菌群的分布特征及耐药趋势分析
王海英 赵 颖 赵 斌
(北京积水潭医院1.急诊科,2.检验科,北京 100035)
临床常见感染菌群的分布特征及耐药趋势分析
王海英1赵 颖2赵 斌1
(北京积水潭医院1.急诊科,2.检验科,北京 100035)
目的:了解近年来北京市积水潭医院患者临床常见病原菌的分布及耐药性的变迁,为临床合理应用抗生素提供依据。方法:选择2010—2014年我院临床送检样品分离到的细菌,回顾性分析其来源、分布规律、对各种抗生素的耐药情况。结果:我院近5年临床分离菌中,革兰阴性杆菌所占比例高于革兰阳性球菌,革兰阳性球菌的感染率逐年增加,金黄色葡萄球菌和表皮葡萄球菌的感染呈现明显上升趋势。从阳性标本来源分析痰标本居第一位,其次为伤口分泌物。我院临床分离的革兰阴性菌主要包括大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌和鲍曼醋酸钙不动杆菌。2012年我院分离到的产超广谱β-内酰胺酶(ESBLs)大肠埃希菌的比例高达88.3%,2014年我院分离到产碳青霉烯水解酶(KPC)的肺炎克雷伯菌占9.5%,鲍曼不动杆菌对大多数的抗生素耐药率都维持在50%以上。临床分离的革兰阳性菌主要为金黄色葡萄球菌和表皮葡萄球菌,2014年我院耐甲氧西林金黄色葡萄球菌比例为42.2%。结论:我院常见病原菌的耐药性有增强趋势,在抗感染治疗中需要注重抗生素的合理应用及联合用药。
感染菌群耐药性分布趋势药敏分析
随着抗生素的大量使用,细菌耐药性问题不断凸显,合理使用抗生素,延缓感染菌群耐药性的发生,目前已成为全球临床医生关注的焦点。为了解临床常见病原菌的分布特点、耐药情况及其变迁情况,本资料回顾性地分析了北京积水潭医院2010—2014年住院患者临床分离菌的分布及耐药情况,旨在为我院临床合理使用抗生素提供科学依据。
1 资料与方法
1.1菌株来源回顾性分析我院2010—2014年临床送检的各类标本的检测结果,剔除同一患者相同部位的重复菌株,共分离出各类病原菌11 363株,其中革兰阴性(G-)菌7 221株,革兰阳性(G+)菌4 142株。
1.2菌株的分离及鉴定按照中华人民共和国卫生部临床检验中心颁布的《全国临床检验操作规程》(第3版),对临床分离样品进行病原菌的培养、分离和鉴定。
1.3质控菌株按照美国临床和实验室标准协会(Clinical and Laboratory Standards Institute, CLSI)要求[1]进行质量控制。所有药敏质控菌株均购自卫生部(现卫计委)临床检验中心,包括大肠埃希菌ATCC25922、金黄色葡萄球菌ATCC25923、铜绿假单胞菌ATCC27853、粪肠球菌ATCC33186、肺炎克雷伯菌ATCC700603。
1.4药敏试验采用的药敏卡条包括:青霉素、氨曲南、万古霉素、氨苄青霉素、氨苄西林/舒巴坦、头孢哌酮、头孢哌酮/舒巴坦、苯唑西林、哌拉西林、哌拉西林/他唑巴坦、头孢他啶、头孢唑林、头孢曲松、头孢噻肟、头孢呋辛、磺胺甲恶唑/甲氧苄啶、氯霉素、链霉素(高浓度)、替考拉宁、磷霉素、利奈唑胺、米诺环素、阿米卡星、左氧氟沙星、环丙沙星、加替沙星、庆大霉素、利福平、红霉素、克林霉素、头孢西丁、头孢吡肟、亚胺培南等。根据G-或G+菌选择合适的卡条。按CLSI 2011年版[2]判断药敏试验结果。
1.5统计学方法采用世界卫生组织WHO推荐的WHONET5.6软件进行统计学分析。
2 结 果
2.1临床分离感染菌群的菌谱构成2010—2014年临床分离菌的总菌株数变化不大,呈小幅波动态势,菌株分布情况见表1。各年份分离感染菌群的前5位细菌见表2。我院近5年临床分离菌中,G-杆菌所占比例高于G+球菌,G+球菌的感染率逐年增加,由2010年的27.24%,上升至2014年的40.68%。这与单菌种的感染率统计结果相一致。
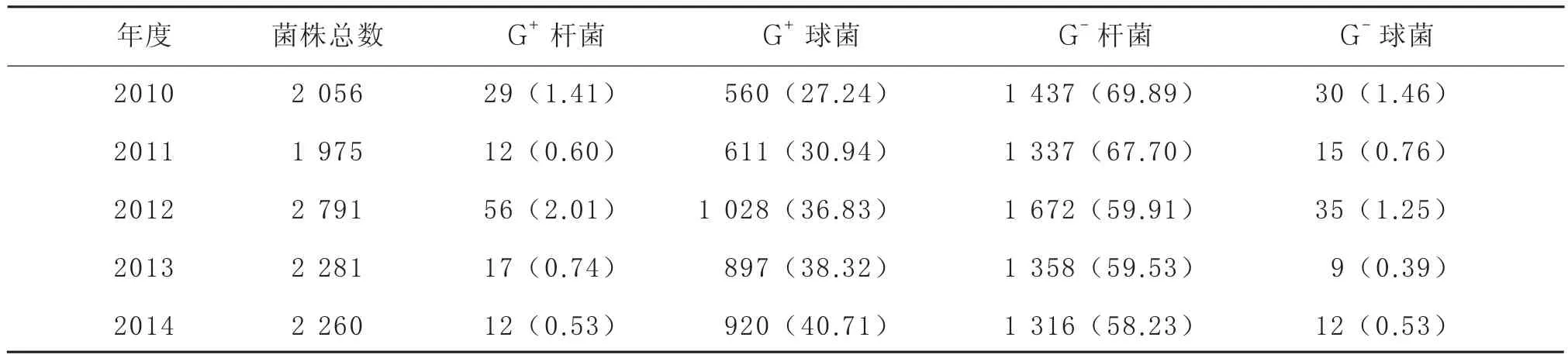
表1 2010—2014年临床分离感染菌群的菌谱构成 [株(%)]
由表2可见,我院近5年排名前5位的细菌变化不大,但金黄色葡萄球菌和表皮葡萄球菌的比例呈明显的上升趋势,分别由2010年的7.30%和5.00%上升至2014年的13.01%和6.64%,排名也分别由第5位和第8位跃升至第1位和第5位。
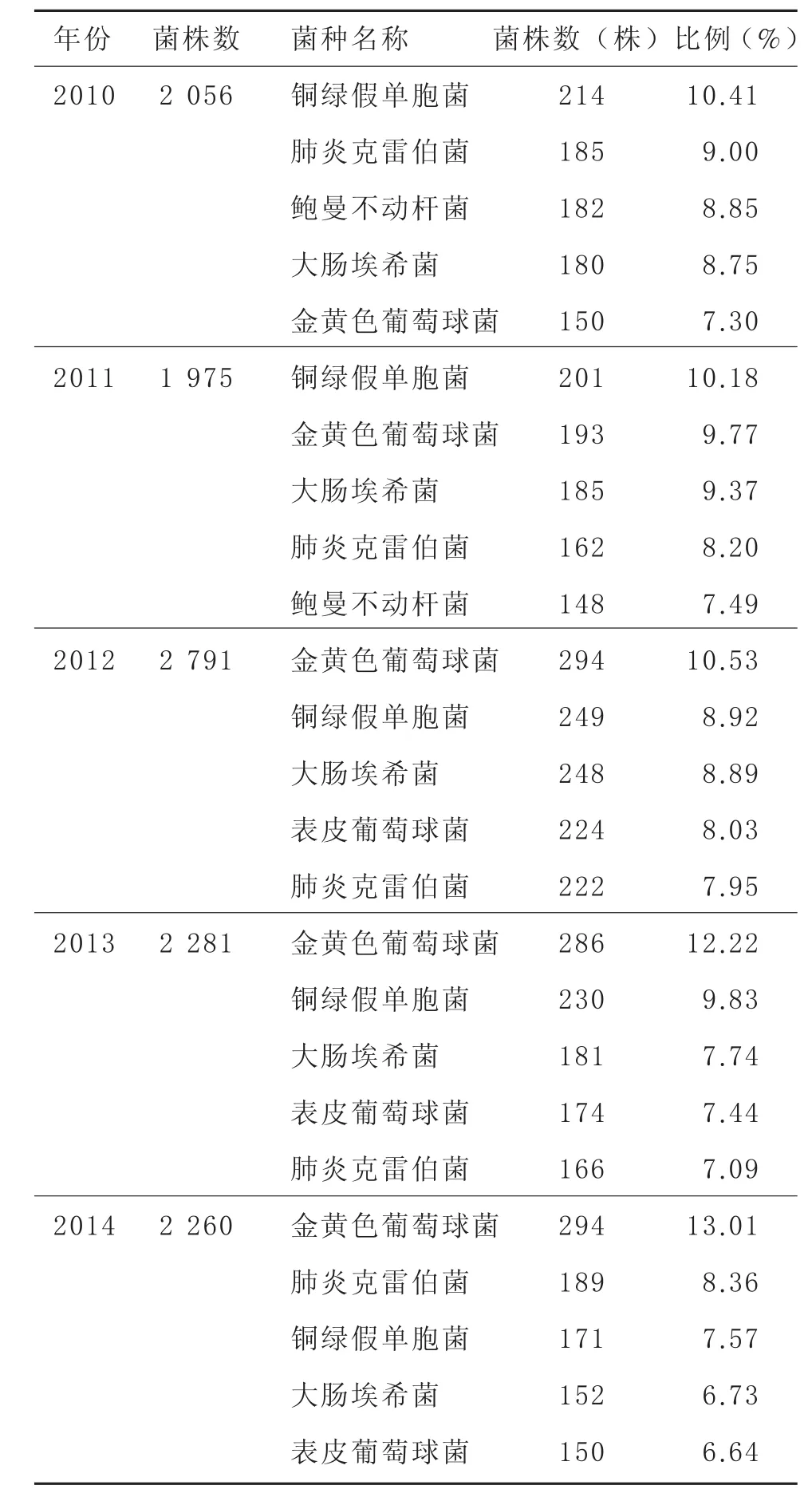
表2 2010—2014年临床分离感染菌群的前5位菌谱构成
2.2病原菌群的来源及分布特点临床分离菌的来源主要包括痰液、伤口分泌物、尿液、血液、组织穿刺液等,各年份来源分布情况见表3。
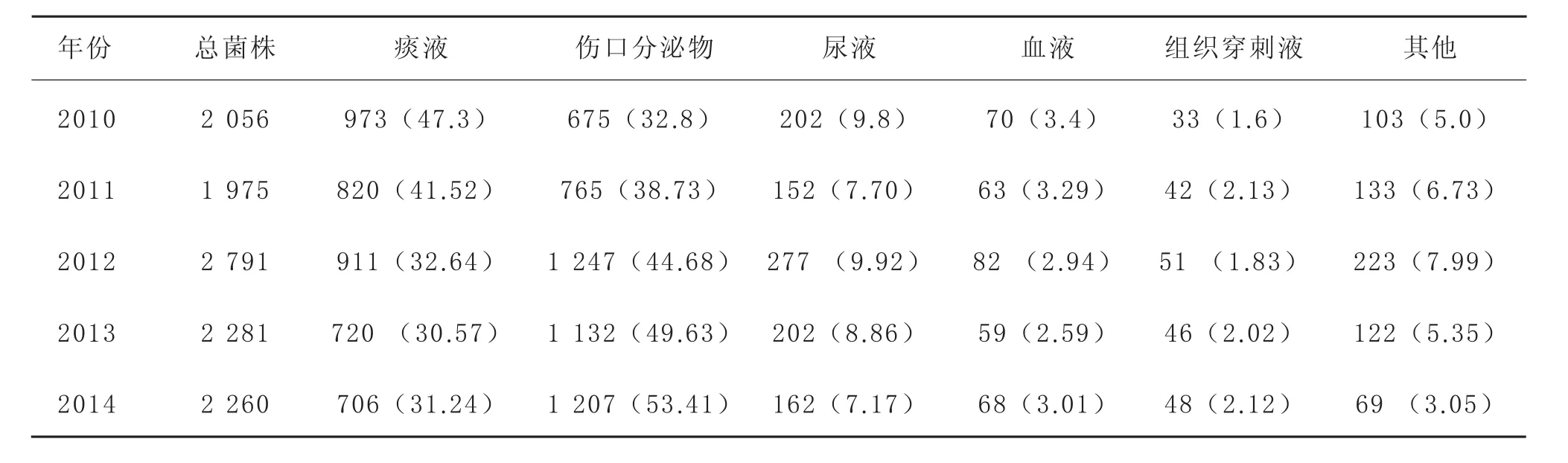
表3 2010—2014年临床分离感染菌群的来源 [株(%)]
由表3可知,痰液是病原菌的主要分离来源,其次为伤口分泌物。不同标本分离出的病原菌构成也有区别,但前几位变动不大。2010年各类标本分离所得致病菌群的菌谱构成见表4,痰液标本主要分离菌为肺炎克雷伯菌(14.29%)、鲍曼不动杆菌(13.87%)、铜绿假单胞菌(12.85%);伤口分泌物的分离菌为金黄色葡萄球菌(13.78%)、铜绿假单胞菌(12.15%)、表皮葡萄球菌(10.22%);尿液标本分离菌为大肠埃希菌(32.67%)、粪肠球菌(10.40%)、表皮葡萄球菌(6.93%);血液标本分离菌为大肠埃希菌(18.57%)、表皮葡萄球菌(10.00%)、金黄色葡萄球菌(8.57%)。
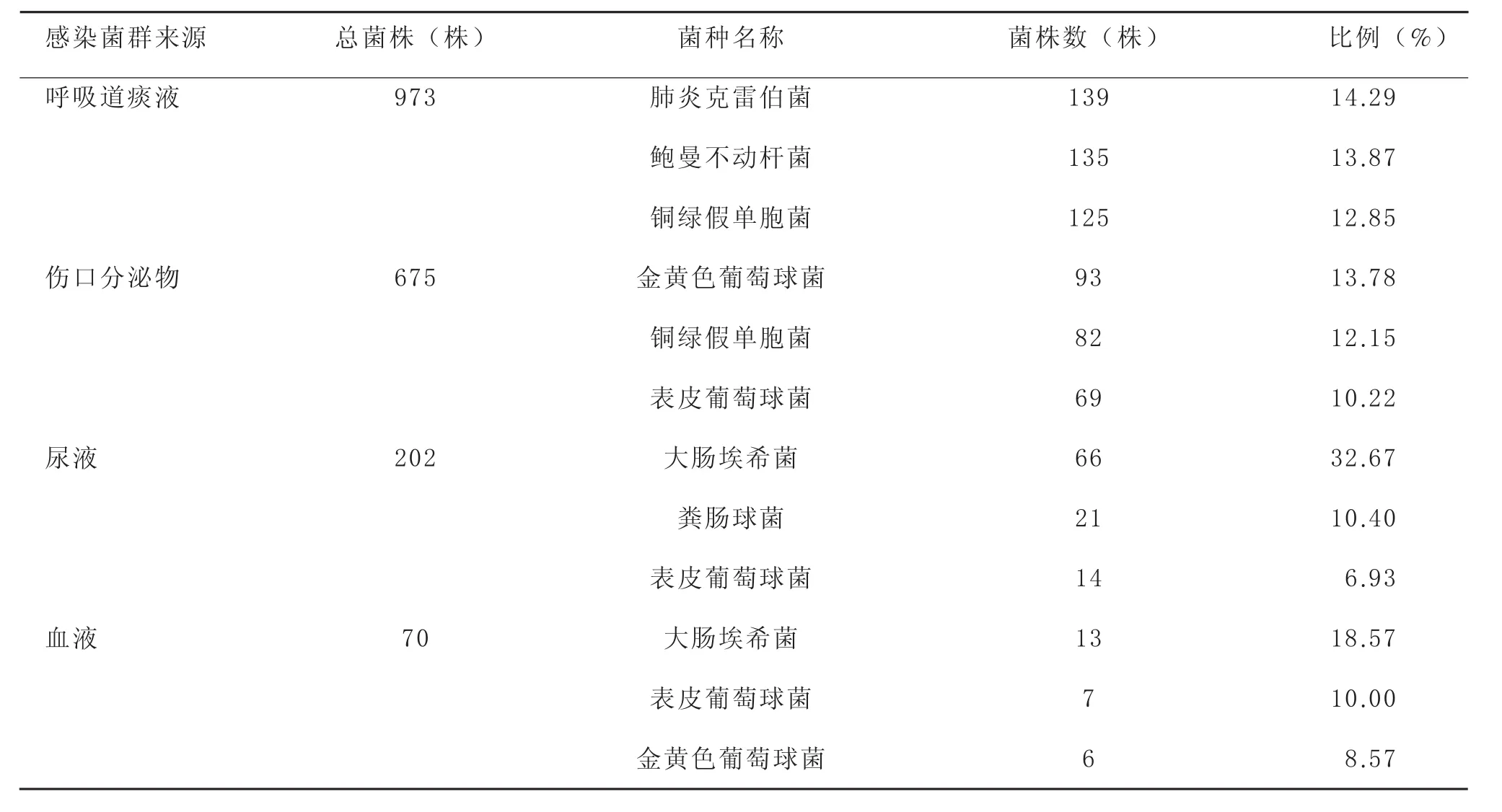
表4 2010年不同来源标本分离感染菌群前3位的菌谱及构成
2.3主要G-菌的耐药性分析2010—2014年我院临床分离到的革兰阴性菌主要包括大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌和鲍曼醋酸钙不动杆菌,耐药性检测结果见表5和表6。
2.4主要G+菌的耐药性分析2010—2014年我院临床分离到的G+菌主要包括金黄色葡萄球菌和表皮葡糖球菌,耐药性检测结果见表7。
2.5不同年份各类耐药菌株的比例2010—2014年我院分离到的各类耐药菌株所占的比例见表8。大肠埃希菌、金黄色葡萄球菌、表皮葡萄球菌的耐药性较为突出,耐药菌株所占比例除2013年外均超过或接近50%。
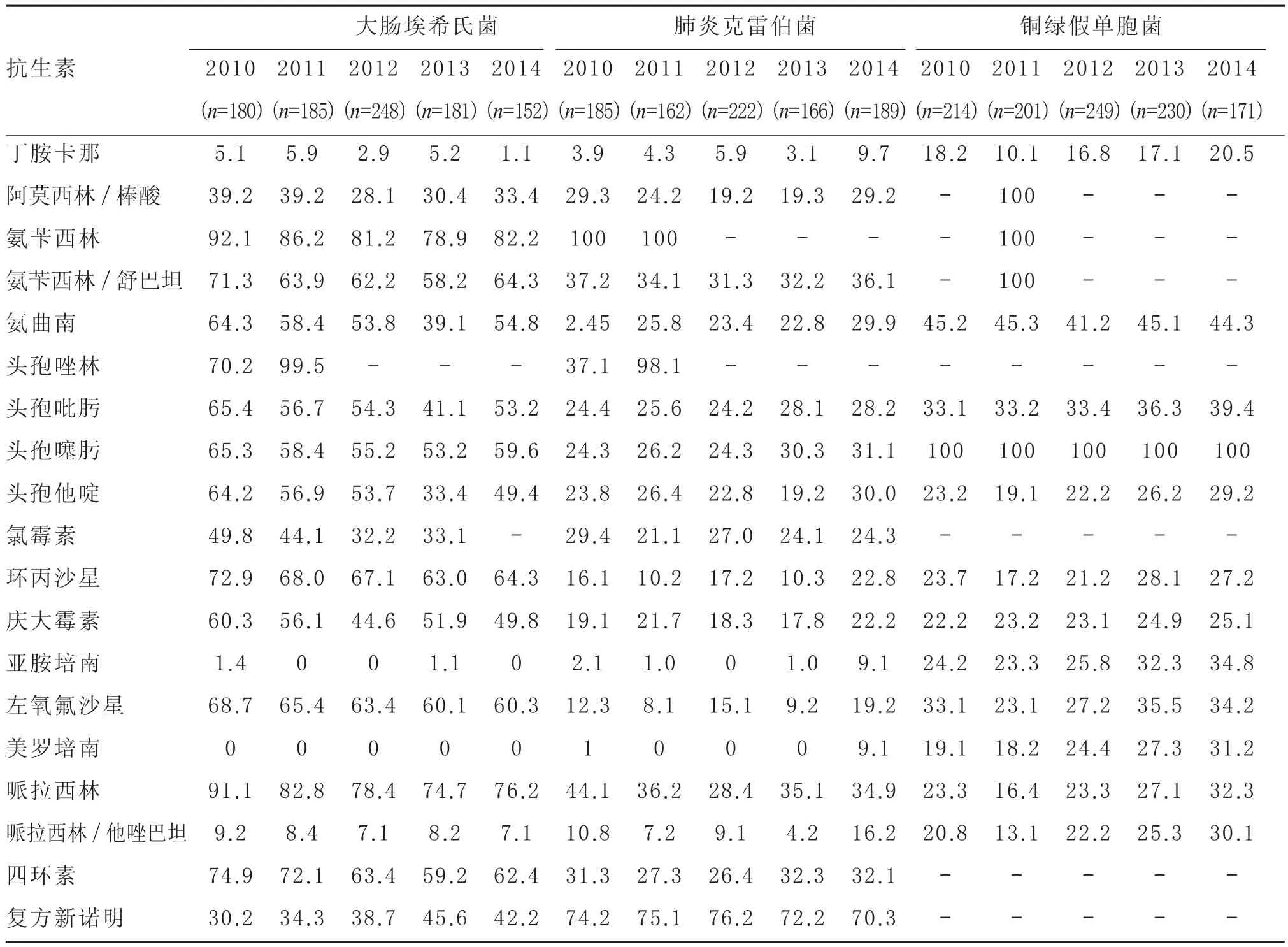
表5 2010—2014年我院分离所得大肠埃希菌、肺炎克雷伯菌和铜绿假单胞菌的耐药率分析(%)
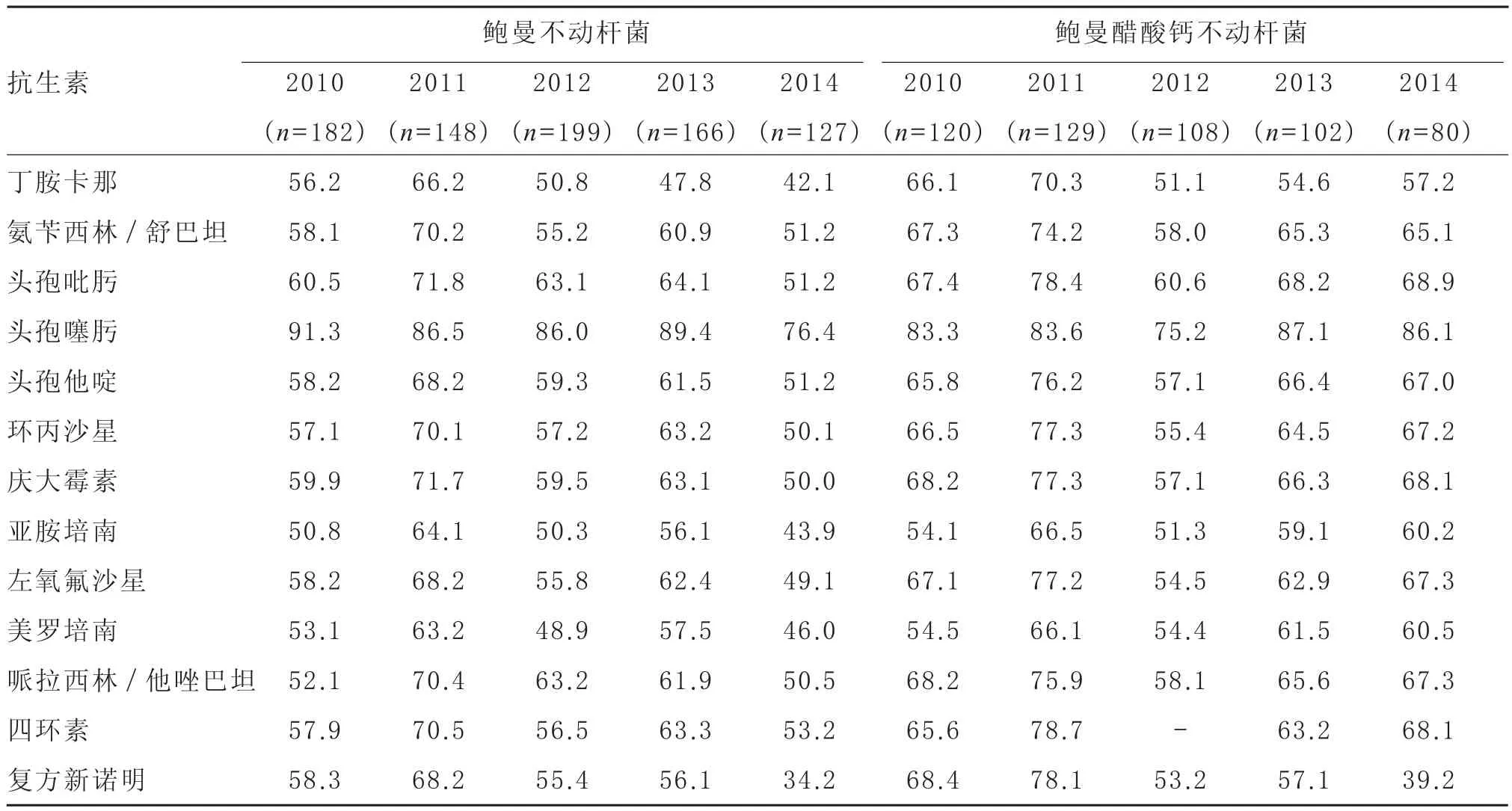
表6 2010—2014年我院分离所得鲍曼不动杆菌和鲍曼醋酸钙不动杆菌的耐药率分析(%)
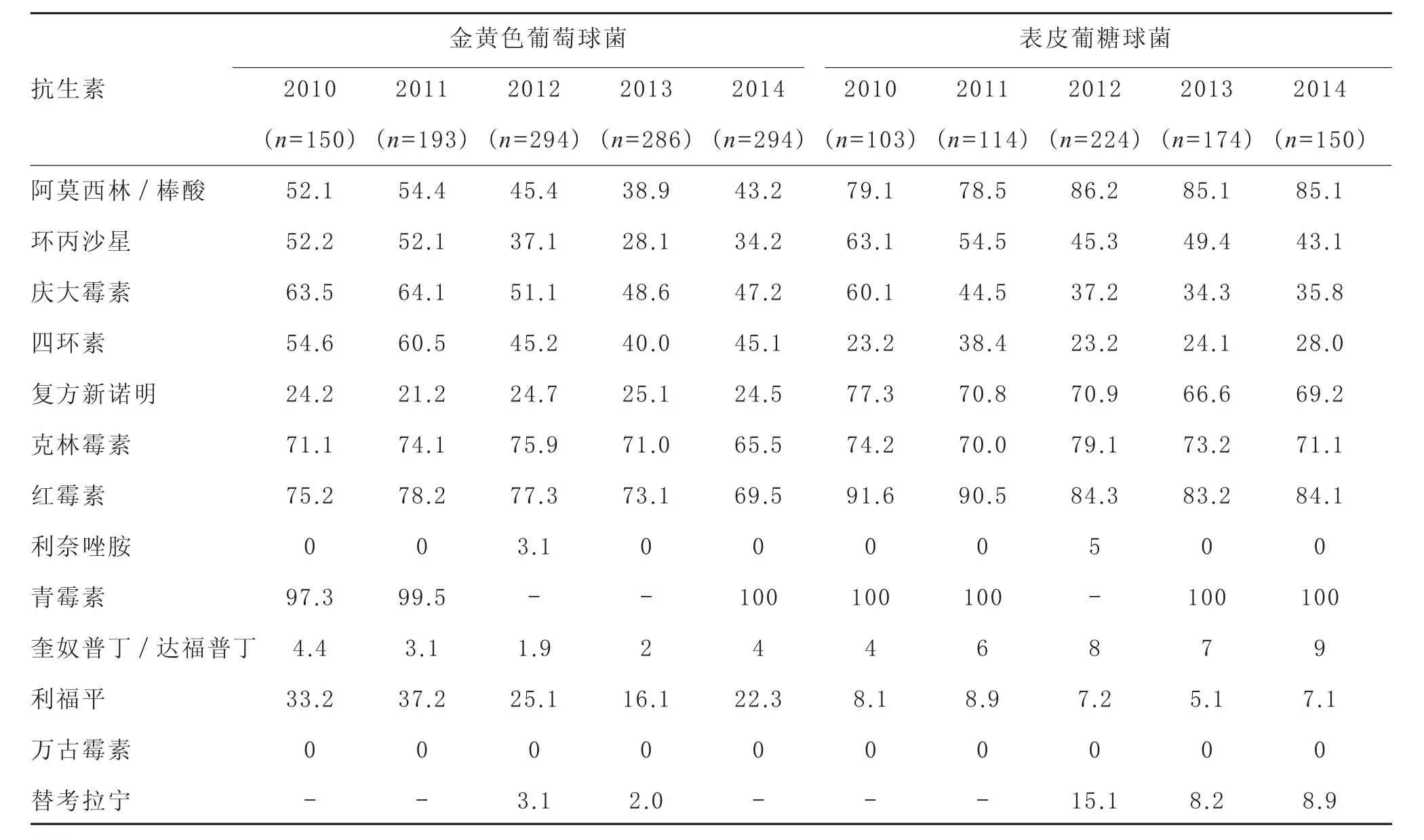
表7 2010—2014年我院分离所得主要G+菌的耐药率分析(%)
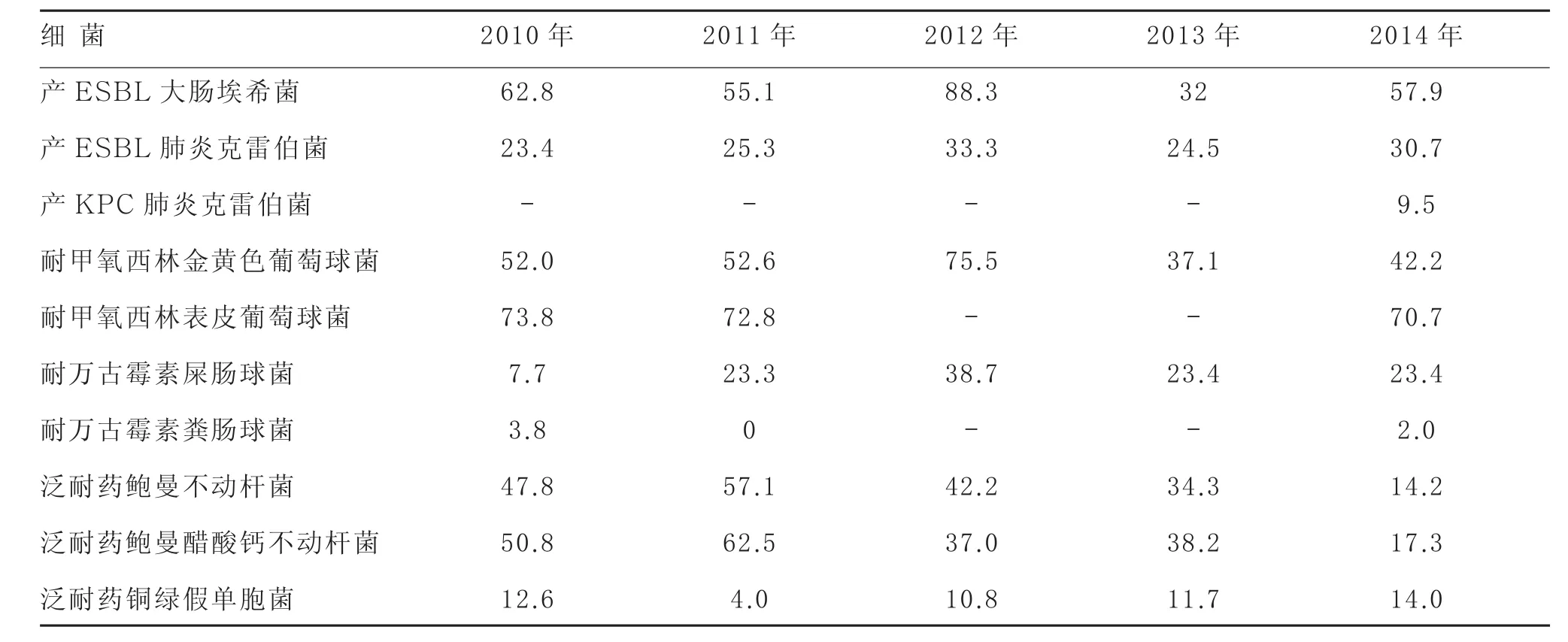
表8 2010—2014年我院分离所得的耐药菌株(%)
3 讨 论
3.1感染菌群的分布特点近5年,G-杆菌仍然是我院临床主要感染菌群,排在前3位的为大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌,占所有菌株的50%以上;G+球菌排在前两位的为金黄色葡萄球菌和表皮葡萄球菌。大量文献报道,临床分离菌以G-菌为主[3],有关G+菌占优势的报道相对较少。结合我院情况,外伤患者较多,伤口感染发生率高,G+球菌呈现逐年升高的趋势。2010—2014年我院分离所得菌株主要来自呼吸道痰液和伤口分泌物,这两个来源的标本基本占到全院所有标本的80%,表明我院患者主要以呼吸道感染和创伤感染为主。
3.2G-菌耐药性分析2010—2014年,我院分离得到的G-菌排名前5位的为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌和鲍曼醋酸钙不动杆菌。各种细菌对不同抗生素的耐药水平不同,但整体来看,对β-内酰胺类、大环内酯类、氨基糖苷类和喹诺酮类抗生素都有较高的耐药性,对碳青霉烯类、含酶抑制剂类抗生素耐药率相对较低,与张丽等[4]和冯雪[5]报道的结果基本一致。
大肠埃希菌在多种条件下可成为机会致病菌,并可将耐药性基因传播至其他肠杆菌科细菌,尤其是近年来产超广谱β-内酰胺酶(ESBLs)菌株的增加,耐药形式日益严峻。我院2012年分离到的产ESBLs大肠埃希菌的发生率高达88.3%。这类产ESBLs菌株感染建议直接使用亚胺培南或美罗培南治疗。肺炎克雷伯菌是临床呼吸道感染主要病原菌,碳青霉烯类抗生素亚胺培南与美罗培南对该菌耐药率较低,临床治疗效果较好[6]。2014年我院分离到产碳青霉烯水解酶(KPC)的肺炎克雷伯菌(9.5%)。KPC酶存在于质粒中,易于传播,且可以同时携带多种耐药基因[7-8],容易造成极度耐药或泛耐药肺炎克雷伯菌的流行,应充分引起重视并积极预防。鲍曼不动杆菌是医院获得性感染的重要条件致病菌,可以引起多种医院感染,通常在患者免疫功能明显下降,且进行侵袭性操作及使用广谱抗生素的情况下显示其致病性。由于其具有强大的获得耐药性和克隆传播的能力,以致近年来多重耐药株和泛耐药株迅速增加。鲍曼不动杆菌在呼吸道痰液标本中的分离度逐年增高,说明其主要通过呼吸道感染[9-10]。鲍曼不动杆菌几乎对所有抗生素产生耐药。我院分离出的鲍曼不动杆菌对大多数的抗生素耐药率都维持在50%以上,经验选用抗生素困难,故应尽量根据药敏结果选用敏感药物。
3.3G+菌耐药性分析金黄色葡萄球菌是医院感染和社区获得性感染中重要的病原菌[11],也是我院临床常见致病菌,并于2014年高居临床感染菌群的榜首,分离率达42.2%,这与2011年中国细菌耐药监测报道的平均检出率50.2%(20.2%~85.3%)基本相符[12]。我院常见G+菌主要为金黄色葡萄球菌和表皮葡萄球菌,主要分布在伤口分泌物中,两者对各类抗生素的耐药性表现基本一致。近年来金黄色葡萄球菌及表皮葡萄球菌耐药性突出,除万古霉素、替考拉宁、利奈唑胺外,对氨基糖苷类、喹诺酮类、大环内酯类药物均有较高的耐药率[13]。其他临床常见G+菌还包括粪肠球菌和屎肠球菌。2014年我院分离到的耐万古霉素屎肠球菌和粪肠球菌的发生率分别为23.4%和2.0%,临床治疗可选用万古霉素。
细菌耐药性的产生、发展与多种因素有关,但抗生素的滥用是重要外部诱导因素[14]。了解本院临床常见的病原菌结构和耐药情况,有助于临床制订合理有效的抗感染方案,快速有效地控制感染。
[1]Clinical and Laboratory Standards Institute.CLSI document M100-S20 performance standards for antimicrobial susceptibility testing; twentieth informational supplement[M].Pennsylvania:Clinical and Laboratory Standards Institute, 2010.
[2]孙长贵. 2011 年 CLSIM100-S21 文件主要更新内容介绍[J]. 浙江检验医学, 2011(3)∶17.
[3]肖永红,沈萍,魏泽庆,陈云波,孔海深. Mohnarin 2011年度全国细菌耐药监测[J] 中华医院感染学杂志, 2012, 22(7)∶4946-4952.
[4]张丽, 张小兵, 张丽华, 张菊芬, 朱学海. 890株临床分离肠杆菌科细菌分布和耐药性分析[J]. 国际检验医学杂志, 2012, 33(10)∶ 1204-1206.
[5]冯雪. 2010年某院临床常见细菌分布及耐药情况分析[J]. 检验医学与临床, 2012, 9(13)∶ 1647-1648.
[6]Mosqueda-Gomez JL, Montano-Loza A, Rolon AA. Molecular epidemiology and risk factors of bloodstream infections caused by extended-spectrum β-lactamase-producing Klebsiella pneumonia∶ a case-control study [J]. Int J Infect Dis, 2008, 12(6)∶653-659.
[7]胡庆丰, 吕火祥, 张玉霞, 严建平. 耐碳青霉烯类肺炎克雷伯菌同源性分析[J]. 中华医院感染学杂志,2009, 19(12)∶ 1482-1485.
[8]华杰, 李艳霞. 肺炎克雷伯菌医院感染及耐药性监测[J]. 中华医感染学杂志, 2006, 16(10)∶ 1172-1173.
[9]王莉, 周凤萍 .ICU 多重耐药鲍曼不动杆菌医院感染暴发流行病学调查 [J]. 中国感染控制杂志,2013,12(2):113-116.
[10]谢少清, 左改珍, 马筱玲, 杨会志,范恒梅 .ICU 鲍氏不动杆菌传播途径调查分析 [J]. 中华医院感染学杂志,2013,23(20)∶5076-5081.
[11]陈栎江, 周铁丽, 吴庆, 刘媚娜,吴莲凤. 耐甲氧西林金黄色葡萄球菌对抗菌药MIC 值的监测[J]. 中华医院感染学杂志, 2009, 19(11)∶ 1407-1409.
[12]胡付品, 朱德妹, 汪复, 蒋晓飞,杨青. 2011年中国CHINET细菌耐药性监测[J]. 中国感染与化疗杂志, 2012, 12(5)∶321-329.
[13]黄辉, 周建党, 聂新民, 易琦峰. MecA基因在耐甲氧西林金黄色葡萄球菌对β-内酰胺类抗生素耐药中的作用[J]. 中南大学学报∶ 医学版,2012, 37(6)∶ 567-571.
[14]郭永谊, 郭兆望, 姚骥如, 田琳. 医院抗菌药物使用与细菌耐药性分析[J]. 中华医院感染学杂志,2011,21(7)∶ 3685-3687.
Distribution of micro-organisms commonly found in infections and their tendency of resistence to drugs
Wang Haiying, Zhao Ying , Zhao Bin.
Beijing Jishuitan Hospital, Beijing 100035, China Corresponding author∶ Zhao Bin (E-mail∶ zhaobin60@aliyun.com)
Objective: To investigate the features of distribution of bacteria and their resistance against antimicrobial agents in recent years in Jishuitan Hospital, and ventured to seek suitable solutions for the problems. Methods: Bacteria were isolated from clinical specimens 2010 to 2014 in Jishuitan Hospital, and a retrospective analysis of its origin, distribution, drug resistance to various antibiotics was made. Results: Among clinical isolates in our hospital in recent 5 years, the proportion of gram negative bacilli was highest, followed by Gram positive cocci. The rate of gram positive cocci infection was increasing year by year. The Staphylococcus aureus and Staphylococcus epidermidis infections showed a clear ascending trend. The specimens were obtained from sputum, which was the main source of the isolated bacteria from infections in our hospital. The next source of positive culture was wound exudates. Isolated Gram negative bacteria were mainly Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, Acinetobacter baumanii and Bauman Acinetobacter calcoaceticus. The incidence rate of extended spectyum β lactamase (ESBLs)-producing Escherichia coli isolated in our hospital in 2012 reached as high as 88.3%. For severe infection caused by Escherichia coli the use of imipenem or meropenem was recommended. In 2014, Klebsiella pneumoniae, which produced carbapenem hydrolase (KPC) accounted for 9.5%, and resistance of Bauman Acinetobacter to most of the antimicrobial maintained above 50%. Common gram positive bacteria isolated were Staphylococcus aureus and Staphylococcus epidermidis. In 2014, the drug resistance rate of Staphylococcus aureus was 42.2%. Conclusions: Drug resistant microorganisms show an increasing trend. More attention should be paid to the rationality of combined use of drugs in order to alleviate the trend of drug resistance of bacteria in infection.
Infection bacteriaResistance DistributionDrug sensitivity
10. 3969/j. issn. 1672-8521. 2015. 04. 002
赵斌,主任医师(E-mail∶zhaobin60@aliyun.com)
(2015-05-19)

