电磁定位导航仪指导鼻空肠营养管置管的临床探索
肖建国,周飞虎,刘辉,赵妍,宋青
早期肠内营养支持是危重症患者综合治疗的重要措施之一,有助于保持肠道结构和功能的完整性,减少细菌移位及感染等并发症[1-2]。一些疾病如急性重症胰腺炎、食管瘘、胃瘫等,其肠内营养常需要选用经空肠途径管饲。目前临床常用的空肠营养管放置方法包括外科术中置入、经X线透视引导或胃镜辅助等方法[3-4],但这些方法的局限是:需在术中放置或将患者转运至介入放射室或胃镜室,这往往会增加危重患者转运途中及在外检查治疗过程中的风险。而我们经过实践操作,掌握了一种在电磁定位导航仪监视下鼻空肠营养管置管技术,此方法可在床旁操作,无需转运患者,用于危重症患者的早期肠内营养,取得了良好的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 纳入解放军总医院重症医学科2013年5-12月需行空肠营养的患者,患者或家属均签署知情同意书。排除标准:①空肠及远端肠道存在穿孔、梗阻或瘘者;②鼻咽部肿瘤、出血、手术等无法经鼻插管者;③对甲氧氯普有禁忌者(如癫痫);④留有经鼻气管插管及胃管者。共纳入患者15例,其中男10例,女5例,年龄21~72(50.9±15.8)岁;其中急性胰腺炎6例(包括1例孕妇胰腺炎),食管瘘5例,心肺复苏术后昏迷患者2例,宫颈癌术后胃瘫1例,脓毒症休克1例。
1.2 仪器 Corflo®-Ultra单腔胃肠营养管(Corpak,美国),内径12FR,长度140cm,表面带水活性涂层;体外电磁定位导航仪(Corpak,美国)、电磁接收器、内置电磁发射器的金属导丝等。
1.3 置管技术及观察指标 在体外电磁定位导航仪监视下,经鼻放置营养管至十二指肠Treitz韧带远端。将电磁接收器固定于患者剑突下,术前静脉缓慢推注甲氧氯普胺10mg,并用生理盐水充分浸泡胃肠营养管约10min,将尖端带有电磁发射器的金属导丝置入鼻空肠营养管,远端连接电磁定位导航仪,在导航仪监视下将营养管经鼻腔置入。待营养管进入胃窦后,以每次1~2cm的速度向前缓慢、轻柔推进,一旦感觉阻碍马上后退,反复尝试直至将营养管顺利推进15cm左右,退出导丝20cm后再送入导丝,利用电磁定位导航仪检查导丝路径,判断已通过幽门后继续慢速推进营养管,在70、75、80、85、90、95cm时分别检查导丝在管道内移动情况,确保营养管没有盘曲,最后推送至110~120cm,固定营养管,重新放置导丝,观察尖端运行轨迹判断已到达Treitz韧带后,行床旁腹部X线片或超声检查确认导管尖端位置。整个置管操作过程在心电监护下进行,观察患者术前、术中及术后2h生命体征、血氧饱和度、心电图等检测指标的变化,记录患者的不良反应和并发症发生情况。
2 结 果
2.1 临床观察 15例患者置管时APACHEⅡ评分6~35(18.6±7.8)分,其中机械通气患者10例,需血管活性药物者5例(表1)。所有患者在体外电磁定位导航仪引导下经鼻放置空肠营养管均一次性成功,导航仪显示营养管尖端均置入Treitz韧带以远,成功率100%,置管时间5~42(均值20.2)min,随后经腹部X线或腹部超声检查证实所有营养管位置良好,与电磁定位导航仪所观察的情况一致(图1)。经测试所有空肠管通畅,可开始肠内营养。
2.2 不良反应 分别记录患者置管前、置管过程中及置管后2h的心率、呼吸、血压、血氧饱和度及心电图的变化,经观察置管过程前后所有患者生命体征的差异无统计学意义,除3例患者出现轻微恶心症状外,无呛咳、呕吐、反流、窒息等不良反应,置管后均未出现腹痛、穿孔、消化道出血等并发症(表1)。
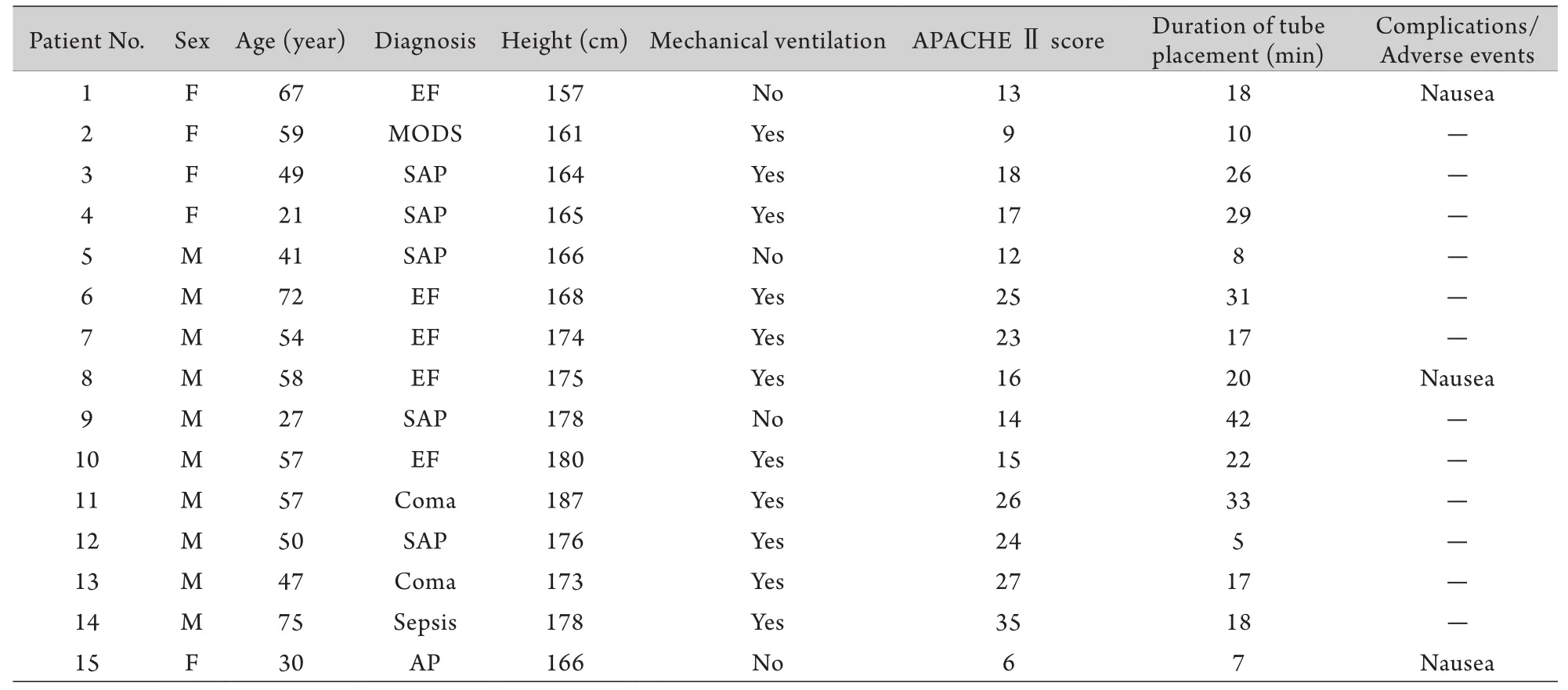
表1 15例患者鼻空肠营养管置管时间和不良反应发生情况Tab.1 Duration of placement of a naso-jejunal feeding tube and adverse reactions in 15 patients
3 讨 论
危重症患者早期开始肠内营养的积极作用早已为广大临床医师认同。经鼻空肠营养管置入术作为一种比较成熟的治疗操作,已成为重症急性胰腺炎、食管瘘、食道吻合术后、不耐受经胃营养、有反流或误吸的高风险危重病患者开始早期肠内营养的关键辅助手段。
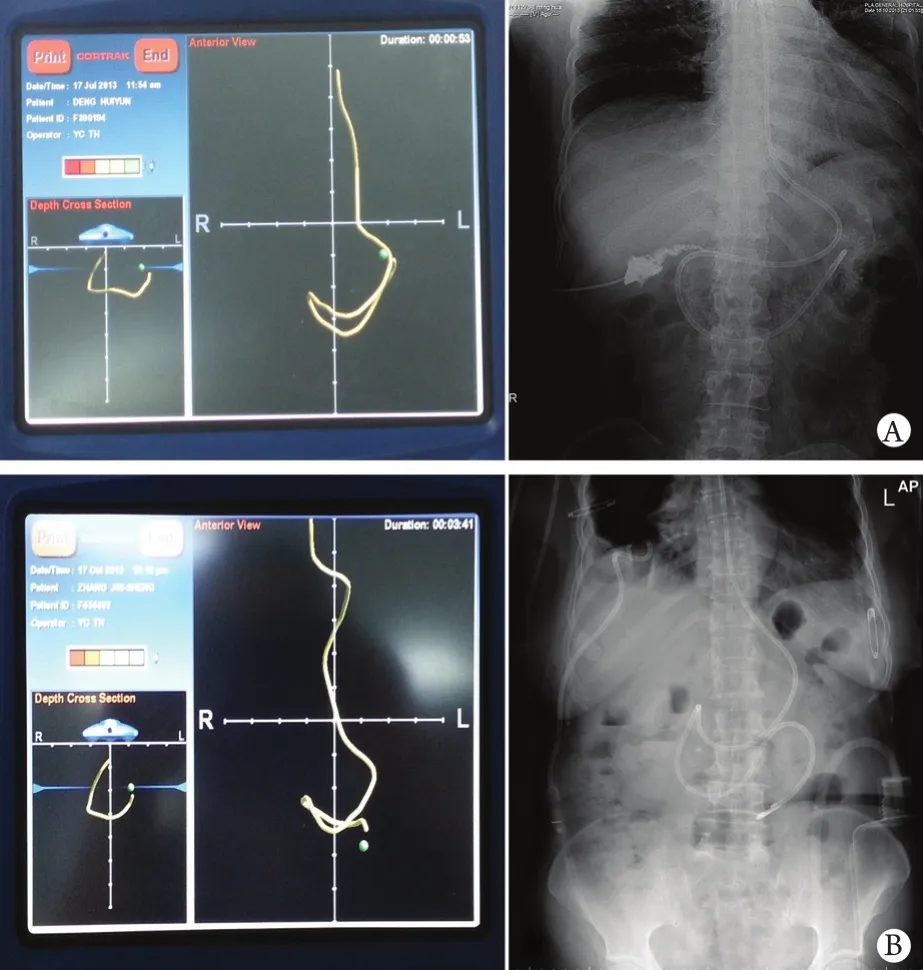
图1 电磁定位导航仪引导下鼻空肠营养管放置Fig.1 Placement of naso-jejunal feeding tube by using electromagnetic placement device
临床上目前常见的空肠营养管置入方法包括手术放置、常规手法、X线透视下和胃镜监视下等[5-7]。手术放置常由外科医师在手术中根据病情放置;常规方法经鼻腔将鼻肠管置入胃内,依靠胃蠕动使营养管头端送至Treitz韧带以下,该法成功率有限。Lai等[8]报道无胃动力患者螺旋管放置成功率57%,直管则为0[9]。国外报道称手法盲插的成功率可达84%,但在危重症患者中,其成功率远低于此,且操作要求高,临床上很少采用。
X线透视引导和内镜辅助下置管是目前最常用的方法,其成功率基本可达到100%。但前者可能接受较大量的射线照射,且两种方法都需将患者转运至放射室或内镜室,普通患者尚可承受,而对于危重症患者,尤其是其循环不稳定或需机械通气的时候,会明显增加其转运及治疗过程中的风险。一项针对6242名住院患者开展的多中心临床研究发现,在院内转运过程中发生心律失常、低氧血症、肺不张、气胸、高/低血糖、心搏骤停等并发症的发生率为37.4%,且病情越重,并发症发生率越高[10]。为此,中华医学会重症医学分会针对性的制定危重症患者转运指南[11]。本研究所纳入15例患者均为危重患者,APACHEⅡ评分6~35(18.6±7.8)分,其中10例需机械通气,5例需血管活性药物维持血压,转运及外出风险极高。所以本研究在体外电磁感应仪器的引导下在床旁成功放置营养管,完全避免了转运过程给患者带来的风险。
由于胃、十二指肠解剖结构的限制,常规手法放置空肠营养管最主要的难点在于如何顺利通过幽门。本研究应用体外电磁感应仪器,动态接收营养管尖端导丝的电磁信号,可实时监测营养管尖端位置,绘制尖端行走轨迹,操作者可在仪器监视下反复尝试直至营养管顺利通过幽门,并可根据轨迹判断营养管是否到达Treitz韧带。经电磁定位仪器确认放置成功后,再行床旁X线或超声检查进一步确认,其符合率100%。因此通过体外电磁定位导航能准确判断营养管所处位置,部分替代了X线及内窥镜的作用,降低了床旁放置空肠管的难度。
研究还发现,相对于身高较高(>170cm)的患者,身高较矮(<170cm)的患者放置鼻空肠营养管相对用时较少(20 vs 26min),分析其可能原因是胃十二指肠的解剖结构中,形体较高者胃窦-幽门-十二指肠的角度更加锐利,营养管通过相对困难。但本研究病例较少,还需要更多的临床实践予以证实。
本研究采用单腔鼻空肠营养管,而大部分胰腺炎、食管瘘的危重患者常需要给予胃肠减压、抽胃液等治疗,因此有时需同时留置胃管,可能会增加患者经鼻的呼吸困难及口咽部的不适感。
综上,经体外电磁定位导航仪监视下放置鼻空肠营养管,成功率较高,是一种安全可靠的置管技术,为危重症患者早期肠内营养支持提供了一条更安全有效的途径。此方法操作简单,监视界面直观易懂,易于学习掌握,可作为一项基本技能在ICU医师中普及推广应用。
[1]Li JS. Enteral nutrition--first choice for surgical nutritional support[J]. Parenter Enteral Nutr, 2003, 10(3): 129-130. [黎介寿. 肠内营养—外科临床营养支持的首选途径[J]. 肠外与肠内营养, 2003, 10(3): 129-130.]
[2]Joint Standards Task Force of A.S.P.E.N and the American Dietetic Association Dietitians in Nutrition Support Dietetic Practice Group, Russell M, Stieber M, et al. American society for parenteral and enteral nutrition and american dietetic association: standards of practice and standards of professional performance for registered dieticians (generalist, specialty, and advanced) in Nutrition Support[J]. J Am Diet Assoc, 2007,107(10):1815-1822.
[3]Wu G, Shen XY, Han XW, et al. Treatment of 18 cases of patients with thoracic gastric fistula with nasal jejunum nutrition tube and gastric decompression tube[J]. J Zhengzhou Univ (Med Sci), 2010, 45(5): 858-860.[吴刚, 申翔宇, 韩新巍, 等. 经鼻空肠营养管和胃减压管置入治疗胸腔胃-气道瘘患者18例[J].郑州大学学报(医学版), 2010, 45(5): 858-860.]
[4]Xue HF, Gong WP, Yan B, et al. 12 cases of nasal jejunum nutrition tube placed in painless gastroscopy[J]. J Shandong Univ (Health Sci), 2014, 52(3): 90-91.[薛洪范, 公维鹏, 燕博,等. 无痛胃镜下鼻空肠营养管置入12例[J]. 山东大学学报(医学版), 2014, 52(3): 90-91.]
[5]Tan WJ, Wu JS, Lai DN. The enteral and parenteral nutritional support of postoperative transabdominal cardia cancer in 115 cases[J]. World Chin J Dig, 1999, 7(4): 325-328.[谭文军, 吴金生, 赖大年. 经腹贲门癌术后肠道内和肠道外营养支持115例[J]. 世界华人消化杂志, 1999, 7(4): 325-328.]
[6]Li M, Zhou YJ, Yang CY, et al. The experience of blind insertion of naso-jejunum feeding tube in critically ill patients[J]. Parenter Enteral Nutr, 2005, 12(6): 382-384.[李敏, 周玉佶, 杨春迎, 等.危重症病人鼻空肠管手法肓插体会[J]. 肠外与肠内营养,2005, 12(6): 382-384.]
[7]Yu HJ, Shen DF, Liu B. The experience of naso-jejunum feeding tube placement in critically ill patients[J]. Parenter Enteral Nutr,2009, 16(2): 117-119.[郁慧杰, 沈东锋, 刘斌. 危重症病人鼻空肠营养管放置的体会[J]. 肠外与肠内营养, 2009, 16(2):117-119.]
[8]Lai CW, Barlow R, Barnes M, et al. BedSide placement of nasojejunal tubes: a randomised-controlled trial of spiral vs straight-ended tubes[J]. Clin Nutr, 2003, 22(3): 267-270.
[9]Duggan S, Egan N, Smyth S, et al. Blind bedside insertion of small bowel feeding tubes[J]. Ir J Med Sci, 2009,178(4): 485-489.
[10]Schwebel C, Clec'h C, Magne S, et al. Safety of intrahospital transport in ventilated critically ill patients: a multicenter cohort study[J]. Crit Care Med, 2013, 41(8): 1919-1928.
[11]Society of Critical Care Medicine, Chinese Medical Association.Chinese guidelines for the transport of critically ill patients(2010)[J]. Chin Crit Care Med, 22(6): 328-330.[中华医学会重症医学分会. 中国重症患者转运指南(2010)(草案)[J]. 中国危重病急救医学, 2010, 22(6): 328-330.]

