腹腔镜下结肠癌切除术应用于高危结肠癌患者治疗的价值
陈卓林??龚时文??王金林
[摘要] 目的 探讨腹腔镜结肠切除术应用于高危结肠癌患者治疗的临床价值。 方法 60例高危结肠癌患者按手术方法分为两组,LCR组30例行腹腔镜下结肠癌切除术,对照组30例行开放结肠切除术。观察两组手术情况、围手术期并发症、淋巴结清扫数量、复发率。 结果 LCR组平均手术时间与OCR组比较差异均无统计学意义(P>0.05),LCR组术中出血量、住院时间、肛门排气时间、术后前3d引流量、引流管拔除时间明显少于OCR组(P<0.05)。LCR组围术期并发症发生率显著低于OCR组(13.3% vs 43.3%,P<0.01)。LCR组TNMⅡ期及Ⅲ期淋巴结清扫数目均明显多于OCR组(P<0.05),术后复发率3.3%显著低于OCR组20.0%,差异有统计学意义(P<0.05),3年内生存率100.0%与OCR组93.3%比较差异无统计学意义(P>0.05)。 结论 腹腔镜下结肠癌切除术治疗高危结肠癌安全有效,符合肿瘤根治原则。
[关键词] 腹腔镜;结肠癌切除术;高危结肠癌
[中图分类号] R735.35 [文献标识码] B [文章编号] 2095-0616(2015)14-119-04
Clinical value of laparoscopic colectomy in the treatment of colonic cancer in high-risk patients
CHEN Zhuolin GONG Shiwen WANG Jinlin
Department of General Surgery,the People's Hospital of Dongguan, Dongguan 523059,China
[Abstract] Objective To explore the clinical effect of laparoscopic colectomy in the treatment of colonic cancer in high-risk patients. Methods 60 cases of patients with colonic cancer were divided into two groups.The LCR group(n=30) was managed laparoscopic colectomy and the OCR group(n=30) were traditional open operation.The operation condition,preoperative complications,amount of lymph node scavenged,and the relapse rate of the 2 groups were contrasted. Results The operation period of LCR group with no difference compared to OCR group(P>0.05),And the hospital stays,period of passage of gas by anus,the drainage volume post 3 days of operation,the period of drainage tube extraction and the intraoperative bleeding volume of LCR group was significant less than that of OCR group (P<0.05).There was significant difference in complication and the amount of lymph nodes scavenged of patients between 2 groups(13.3% vs 43.3%,P<0.01).The amount of lymph nodes scavenged of patients in TNM Ⅱ and Ⅲ of LCR group was more than that of OCR control group.The relapse rate in LCR group (3.3%) was lower than that in OCR group(20.0%),and the survival rate in 3 years(100.0%) of LCR group with no difference compared to OCR group(93.3%)(P>0.05). Conclusion Laparoscopic colectomy can be successfully performed for high-risk colonic cancer,with all the advantages of minimally surgery.
[Key words] Laparoscopy;Resection of colonic cancer;Colonic cancer in high-risk
我国是消化道肿瘤高发国家,其中结肠癌临床较为常见。据卫生部肿瘤传报注册项目公布数据显示,近30年来我国结肠癌发病率不断上升,2009年粗发病率达到29.44/10万人口,死亡率14.23/10万人口,发病数和死亡数在全部恶性肿瘤中分别列于第三位、第五位[1]。目前结肠癌发病机制尚不明确,手术治疗依然是其治疗的首选方案,且手术的根治程度对于结肠癌的预后具有极其重要的影响。随着腹腔镜等手术器械的更新应用与操作技术上的日趋完美,腹腔镜结肠癌切除术(laparoscopic colorectal resection,LCR)切口疼痛轻、失血量少、术后恢复快等优点日益得到医师和患者的认可,国内外文献均有报道[2-3]。但LCR与传统开腹手术(open colorectal resection,OCR)治疗合并高危因素如肥胖、高龄及其他系统合并症的结肠癌患者是否具有差异,目前仍较少报道。本研究选择我院2011年以来收治的高危结肠癌患者为样本,对比观察了LCR与OCR应用于高危结肠癌患者的治疗效果,现报道如下。
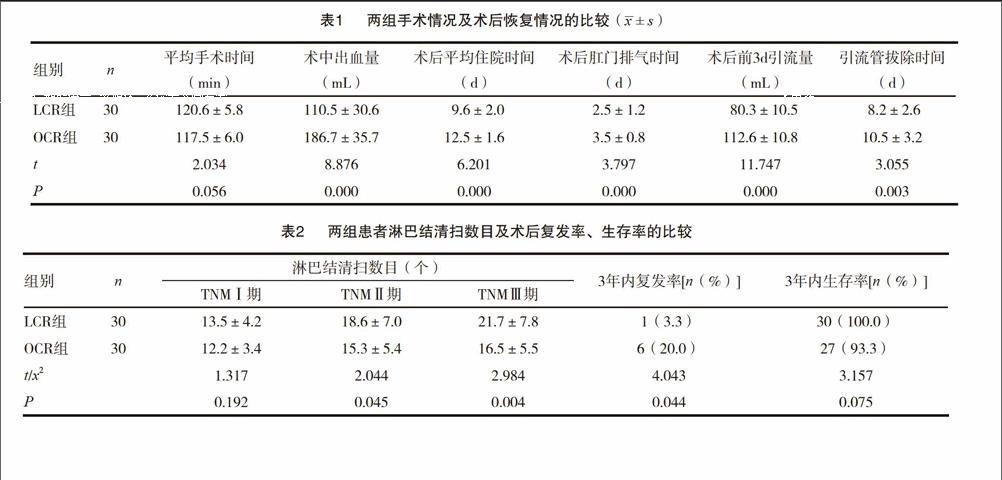
表1 两组手术情况及术后恢复情况的比较()
组别 n 平均手术时间
(min) 术中出血量
(mL) 术后平均住院时间
(d) 术后肛门排气时间
(d) 术后前3d引流量
(mL) 引流管拔除时间
(d)
LCR组 30 120.6±5.8 110.5±30.6 9.6±2.0 2.5±1.2 80.3±10.5 8.2±2.6
OCR组 30 117.5±6.0 186.7±35.7 12.5±1.6 3.5±0.8 112.6±10.8 10.5±3.2
t 2.034 8.876 6.201 3.797 11.747 3.055
P 0.056 0.000 0.000 0.000 0.000 0.003
1 资料与方法
1.1 一般资料
选取本院2011年1~12月收治的60例明确诊断为高危结肠癌患者为研究对象,根据手术术式选择的不同分为两组,腹腔镜结肠癌切除术组(以下简称LCR组)及开放结肠切除术组(以下简称OCR组)各30例。纳入标准:(1)术前肠镜活检病理诊断且经术后活体标本病理明确为结肠癌;(2)年龄20~80岁;(3)首次行结肠癌根治术;(4)术前无肠梗阻或远处转移,未行放化疗;(5)神志清楚,术前签署手术知情同意书,自愿选择行LCR或OCR术。有以下情况之一者均剔除在本研究之外:(1)并发其他恶性肿瘤;(2)妊娠期、哺乳期妇女;(3)存在认知障碍或患有精神疾病者。其中LCR组男19例,女11例,年龄47~75岁,平均(63.2±10.5)岁,65岁以上高龄患者13例,BMI≥28者12例,合并Ⅱ型糖尿病、心肺系统慢性疾病者16例,TNM分期Ⅰ期8例,Ⅱ期15例,Ⅲ期7例。LCR组男17例,女13例,年龄45~74岁,平均(64.7±9.6)岁,65岁以上高龄患者14例,BMI≥28者14例,合并Ⅱ型糖尿病、心肺系统慢性疾病或其他内科疾病者15例,TNM分期Ⅰ期9例,Ⅱ期16例,Ⅲ期5例。两组一般资料比较无统计学差异(P>0.05),具有可比性。
1.2 手术方法
全部患者均采取静吸复合全身麻醉,OCR组按标准结肠癌根治术操作。LCR组严格遵循《中国腹腔镜结直肠癌根治术指南》,麻醉后建立人工气腹(腹内压12~15mm Hg),主操作孔选脐左5cm偏下行12mm穿刺置入腹腔镜,探查有无淋巴结、病变部位、腹腔转移等情况,根据病灶位置设置其他操作孔。沿肠系膜上血管投影,镜下分离肠系膜及病灶区域主要血管,清扫区域淋巴结,完整切除病变肠段后吻合器吻合,术野有渗血者放置引流,反复冲洗切口后关腹。术中出现肿瘤局部转移、肿瘤无法定位等情况,且继续手术无法保证良好手术效果者,考虑中转开腹手术。
1.3 观察指标及随访
观察两组手术情况及术后并发症发生率,手术指标包括手术时间、淋巴结清扫数目、住院时间、术后肛门排气时间等。术后全部患者以门诊复查方式接受随访,内容为3年生存率及复发率。
1.4 统计学方法
采用SPSS13.0统计学软件进行数据处理,计量资料以()表示,组间比较行t检验,计数资料用x2检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术情况及术后恢复情况
全部患者手术均成功完成,LCR无中转开腹病例,围手术期无死亡病例。LCR组平均手术时间略长于OCR组,比较差异无统计学意义(P>0.05),其他观察指标包括术中出血量、术后平均住院时间、术后肛门排气时间、术后前3d引流量、引流管拔除时间,LCR与OCR组比较差异均有统计学意义(P<0.01)。见表1。
2.2 并发症情况
LCR组围手术期并发症4例(13.3%),其中切口感染1例,电解质紊乱2例,腹腔积液1例;OCR组围手术期并发症分别为13例(43.3%),包括切口感染3例,肺感染、腹腔内感染4例,腹腔积液2例,电解质紊乱1例,吻合口瘘3例。两组并发症发生率比较差异有统计学意义(x2=6.648,P<0.01)。全部并发症经内科保守治疗痊愈。
2.3 淋巴结清扫数目及复发情况
除TNMⅠ期外,LCR组TNMⅡ期及Ⅲ期淋巴结清扫数目均明显多于OCR组(P<0.05)。随访3年期间,LCR组复发1例,无死亡病例;OCR组复发6例,死亡3例。LCR组术后复发率显著低于对照组(P<0.05)。见表2。
3 讨论
近年随着居民饮食结构的变化及人口老龄化的发展,近年来我国结肠癌发生率逐年上升,随着微创手术技术的日益成熟与手术设备的完善更新,腹腔镜技术已广泛应用于结肠肿瘤的治疗,相关文
表2 两组患者淋巴结清扫数目及术后复发率、生存率的比较
组别 n 淋巴结清扫数目(个) 3年内复发率[n(%)] 3年内生存率[n(%)]
TNMⅠ期 TNMⅡ期 TNMⅢ期
LCR组 30 13.5±4.2 18.6±7.0 21.7±7.8 1(3.3) 30(100.0)
OCR组 30 12.2±3.4 15.3±5.4 16.5±5.5 6(20.0) 27(93.3)
t/x2 1.317 2.044 2.984 4.043 3.157
P 0.192 0.045 0.004 0.044 0.075
献[4]证实腹腔镜结肠癌切除术具有微创、术后康复快等优点。但由于全腹腔镜下手术缺少了对病变组织的直接触觉反馈,对术者有较高技术要求,加之高危结肠癌患者合并多项手术风险因素,故报道例数较少,腹腔镜术式用于根治高危结肠癌尚未得到普遍证实,其手术安全性、肿瘤根治性等仍存在质疑,其中,结肠癌手术淋巴结的清扫范围是决定LCR术式能否取得与开腹手术相同甚至更好肿瘤根治效果的关键因素。本研究发现,LCR手术清扫淋巴结数量显著多于传统开腹手术,尤其是对于Ⅱ、Ⅲ期患者。随访观察结果也提示,LCR手术对于控制肿瘤复发、提高结肠癌患者生存率均有理想效果,这可能原因是由于LCR手术视野广阔清楚,可以清楚识别细微解剖结构,使术者能够按照肿瘤根治原则,准确游离肿瘤所在的肠袢、系膜,对肠系膜血管根部结扎,阻断肿瘤的血管供应,最大范围地清扫相应区域的淋巴结[5],此外,如腹腔镜技术的成熟应用及医师手术经验的不断丰富,同样也有效避免了肿瘤细胞术中的播散,使手术成功率大大提高。
结肠癌是一种慢性消耗性疾病,本研究手术对象为高危结肠癌患者,除高龄因素外,多合并有糖尿病、心肺系统或其他慢性疾病,脏器功能衰退,手术耐受力差,使手术风险进一步增加。相比于开腹术式,腹腔镜技术的应用有效解决了如上问题,因其微创性,患者术中损伤更小、术后恢复更快,罹患并发症的机会也大大降低。以往文献报道中[6]腹腔镜结肠癌切除术的手术时间显著长于开腹手术,但本研究中,LCR手术时间已接近开腹手术(P>0.05),术中出血量、术后平均住院时间、术后肛门排气时间、术后前3d引流量、引流管拔除时间等指标均优于OCR组(P<0.01),表明LCR对高危结肠癌的治疗安全、有效,可以缩短患者术后恢复进程,使患者得以早期康复,这一点,在肿瘤患者临床治疗中具有重要意义。这与韩伟峰等[7]研究结果也基本一致。张忠涛、李国新等关于结肠癌治疗的随机对照试验文献荟萃分析均提示,腹腔镜结肠癌切除术后并发症均明显低于开腹手术[8-9],本组研究也证明了这一点。观察发现,本研究中LCR组患者并发症发生率明显低于OCR组(P<0.01)。本研究认为,这主要是腹腔镜微创优势的体现:LCR术野清晰,有利于术者观察肿瘤解剖位置及形状等,准确的手术操作能够有效减少患者术中应激反应,且术中同时完成腹膜、韧带及肠管边缘血管等部位的切割止血,最大限度地减轻了对肿瘤周围组织、肠管及其他脏器的干扰损伤,腹腔被肠内容物污染的风险也大大降低,进而有效防止了腹膜炎、腹腔感染等其他术后并发症的发生。此外,LCR组患者术后恢复情况较好也是并发症发生率大大降低的原因之一[10]。
腹腔镜下高危结肠癌根治术能否有效达到根治手术的标准,是否会引起术中肿瘤的种植和播散以及术后复发情况是目前争论的焦点。本研究随访复查结果显示,随访3年期间,LCR组复发1例,无死亡病例;OCR组复发6例,死亡3例。LCR组术后复发率显著低于对照组(3.3% vs 20.0%,P<0.05),无瘤生存率稍高于开腹组。这可能与腹腔镜手术创伤小,较少造成患者机体免疫功能损伤有关。另一方面,腹腔镜的应用能够为手术充分显露视野,使肿瘤部位的血管供应和病灶范围显示更清晰,更有利于术者清扫病灶和切断供应血管,本组研究中除TNMⅠ期外,LCR组TNMⅡ期及Ⅲ期淋巴结清扫数目均明显多于OCR组(P<0.05)。这与Storli,Cummings等[11-12]报道关于结肠癌根治术后5年生存率统计结论基本一致,腹腔镜组56%~75%,开腹组49%~76%,其他观察指标如局部复发率、种植转移率等方面2组比较也不存在明显差异。由此表明,LCR用于高危结肠癌根治术的近远期疗效与开腹术比较并无明显差异,甚至略有提升。
综上所述,LCR治疗高危结肠癌符合肿瘤根治原则,在保证手术效果的前提下具有微创、少并发症等优势,近中期疗效理想,值得临床推广使用。
[参考文献]
[1] 任建松,李倩,关鹏,等.中国2008年消化道常见恶性肿瘤发病、死亡和患病情况的估计及预测[J].中华流行病学杂志,2012,33(10):1052-1055.
[2] Lim KH,Kim JH,Jeong JY.Laparoscopic resection of omental actinomycosis forming forming fistula with transverse colon and jejunum:a case report and review of literature[J].Surg Laparosc Endosc Percutan Tech,2011,21(5):e288-290.
[3] 刘胜,高文飚,邓大伟.腹腔镜结肠癌切除术的近远期疗效分析[J].腹腔镜外科杂志,2014,19(3):187-189.
[4] 孙广伟,李华章,易应良.结肠癌患者完整结肠系膜切除术的应用价值[J].局解手术学杂志,2014,23(3):284-286.
[5] 张文斌,李翔.全结肠系膜切除术与传统结肠癌根治术在右半结肠癌手术中的对比研究[J].南昌大学学报(医学版),2013,53(12):47-50.
[6] 刘奕武,沈雄飞,程勇.结肠癌完整结肠系膜切除研究进展[J].中国全科医学,2012,15(5):585-587.
[7] 韩伟峰,费伯健,曹华祥,等.完整结肠系膜切除在中间入路右半结肠癌D3根治术中的临床应用[J].临床外科杂志,2013,20(5):360-362.
[8] 张忠涛,杨盈赤.结肠癌完整结肠系膜切除术的技术要点[J].中华普外科手术学杂志(电子版),2012,6(2):8-10.
[9] 李国新,赵丽瑛.结肠癌切除标准化手术—全结肠系膜切除术[J].中华胃肠外科杂志,2012,15(1):14-16.
[10] 赵丽瑛,王亚楠,余江,等.腹腔镜结肠癌切除术对比开腹手术的安全性和长期生存分析[J].中华外科杂志,2013,51(4):314-319.
[11] Storli KE,Sondenaa K,Furnes B,et al.Outcome after introduction of complete mesocolic excision for colon cancer is similar for open laparoscopic surgical treatments[J].Dig Surg,2013,30(4-6):317-327.
[12] Cummings LC,Delaney CP,Cooper GS.Laparoscopic versus open colectomy for colon cancer in an older population:a cohort study[J].World J Surg Oncol,2012,10(26):31.
(收稿日期:2015-02-02)