腹部肾上腺外、脊柱副节瘤CT、MRI表现与病理对照分析
1.深圳市龙岗区人民医院放射科(广东 深圳 518172) 2.广州中医药大学第二附属医院(广东省中医院)放射科(广东 广州 510120) 3.广东省第二人民医院放射科(广东 广州 510317)
张 军1 张 岳2 吴政光3林晨琳2 肖树恺1
腹部肾上腺外、脊柱副节瘤CT、MRI表现与病理对照分析
1.深圳市龙岗区人民医院放射科(广东 深圳 518172) 2.广州中医药大学第二附属医院(广东省中医院)放射科(广东 广州 510120) 3.广东省第二人民医院放射科(广东 广州 510317)
张 军1张 岳2吴政光3林晨琳2肖树恺1
目的探讨腹部肾上腺外(腹膜后、膀胱)、脊柱副节瘤的影像学特征,以及三期动态增强扫描的诊断价值。方法回顾分析19例经病理证实的腹部肾上腺外、脊柱副节瘤CT(n=17)、MRI(n=3)资料,将CT、MRI表现与病理对照。结果19例均单发,其中,腹膜后12例,CT平扫病灶均呈不均匀稍低密度,增强后均呈中度/明显强化,其中,4例呈“渐进性延迟强化”,镜下所见:瘤细胞排列呈小腺泡状或实性巢状,间质毛细血管丰富;各6例、2例强化模式呈“快进慢出”、“慢进慢出”型,镜下所见:瘤细胞形成器官样结构,间质内见中等/大量血窦影。膀胱5例,平扫均呈均匀稍低密度/稍长T1等T2信号,动态增强扫描,增强模式呈“快进慢出”型,镜下所见:瘤细胞呈小梁/巢状排列,间质血窦丰富。脊柱2例,病灶内均可见点、匍匐条状流空血管影;均未见淋巴结转移,1例腹膜后病例出现腰椎体及附件转移。结论腹部肾上腺外副节瘤CT、MRI表现具有一定特征,三期动态增强扫描可较好反映肿瘤内部构成,具有较高诊断价值;脊柱副节瘤较少见,诊断困难,病灶内“点状、匍匐条状流空血管征”可能具有一定特征。
副神经节瘤;腹部肾上腺外;脊柱;体层摄影术,X线计算机;磁共振成像;病理
副节瘤好发于肾上腺髓质,占85~90%,称为嗜铬细胞瘤[1],肾上腺外少见,仅占15%[2]。肾上腺外副节瘤好发于腹膜后,肿瘤常无内分泌功能,容易受忽视,但术中却容易因刺激、压迫或麻醉而诱发高血压危象,甚至休克[3],因此,术前、早期诊断非常重要。膀胱[4]、脊柱[5]副节瘤罕见,诊断困难。本文回顾分析19例经病理证实的腹膜后、膀胱、脊柱副节瘤CT、MRI资料,并与病理对照,探讨其影像学特征及三期动态增强扫描的诊断价值,以提高诊断水平。
1 资料与方法
1.1 一般资料回顾分析2004年03月~2014年6月在我院经手术病理证实的腹部肾上腺外、脊柱副节瘤19例;男:女=9:10,年龄范围:27~78岁(中位年龄:49岁);5例出现控制欠佳高血压,2例膀胱病例出现尿液24小时儿茶酚胺及杏仁酸明显增高;各2例、3例表现为尿频、腹痛,2例出现颈/胸痛,5例术前无症状,其中4例术中血压瞬间升高至180/100mmHg,且波动剧烈。17例病例均行CT平扫+三期动态增强扫描,其中,1例膀胱病例同时行MRI平扫+三期动态增强扫描,2例脊柱病例行MRI平扫+增强扫描。
1.2 设备与方法采用GE/ healthcare optimaTM CT660多层螺旋CT扫描机,专用高压注射器,对比剂为碘帕醇60~70ml(370mg.I/ml),按每公斤体重1.5ml计算用量,总剂量≤100ml;注射流率:3.5ml/ s,双筒注射器加用小剂量20ml生理盐水冲洗。注射对比剂30s后、60s后、180s后分别进行动脉期、门脉期及延迟期扫描。扫描体位及范围:采用仰卧位,屏气状态扫描,扫描范围自膈肌至耻骨联合下缘。扫描参数:120KV,250mA,层厚5mm,1.25mm重建,重建后图像传输至GE AW VolumeShare 5工作站行多平面重建。采用GE Signa HDE 1.5 T超导MR成像仪,常规横断面TIWI、T2WI及横断面、冠状面、矢状面T1WI增强扫描,增强对比剂为Gd-DTPA,注射剂量0.1mmol/kg体质量,GE AW VolumeShare 4工作站行多平面重建。
1.3 观察指标CT/MRI图像由2名高年资腹部/骨关节影像诊断医师单独评价,意见不同时经讨论达成一致。分析要点包括:肿瘤位置、数目、大小(断横面最大径)、形态、边界、有无囊变、出血、坏死、钙化、肿瘤密度/信号及强化程度、有无邻近椎管侵犯、是否存在周围淋巴结或远处转移。
1.4 手术与病理19例均行外科手术,病理标本甲醛固定,石蜡包埋,HE染色,镜下观察及免疫组织化学染色。
2 结 果
2.1 影像学表现
2.1.1 位置:均单发,肾上腺外腹膜后12例,5例(41.7%)位于腹主动脉旁-Zukerkandl器位置,3例(25%)位于肾门旁,2例位于腔静脉前后,各1例位于腹主动脉分叉处、左肾上腺前下方;膀胱5例,2例位于右后壁,各1例位于后壁近中线、右前壁及左侧壁;脊柱2例,1例位于T8椎体及附件并累及硬膜下,1例位于C6/7右侧椎间孔。
2.1.2 形态及大小:除T8椎体及附件病例为不规则形外,其余病灶均呈圆形/卵圆形;最大径范围1.3cm~13.7cm,平均5.7cm。
2.1.3 CT表现:17例行CT平扫+三期动态增强扫描:⑴腹膜后12例,平扫呈不均匀稍低密度,内见范围不等囊变或坏死区,2例病灶内见“液液平”,测得实性部分CT值范围约为:44.31±3.82HU,三期动态增强扫描:①4例呈“渐进性延迟强化”(图6-9),3例明显强化,延迟期CT值平均增加55.5HU,1例中度强化,延迟期CT值增加28HU;②6例呈“快进慢出”型(图1-4),CT值峰值位于动脉期,其中,5例呈明显强化,测得动脉期CT值平均增加65.6HU,门脉期、延迟期CT值平均分别下降20 HU、10HU;1例呈中度强化,动脉期CT值增加33HU,门脉期、延迟期CT值分别下降2HU、4HU;③2例呈“慢进慢出”明显强化,CT峰值位于门脉期,动脉期、门脉期CT值分别平均增加约20.5HU、21.5HU,延迟期CT值下降约16.5HU。⑵膀胱5例,平扫均呈卵圆形、均匀稍低密度,测得CT值平均约43.8HU,三期动态增强扫描呈“快进慢出”明显强化,CT值峰值位于动脉期,CT值平均增加约52.3HU,门脉期及延迟期CT值平均分布下降约17.8HU、3.6HU。
2.1.4 MRI表现:⑴1例膀胱病灶同时行MRI 检查,平扫病灶呈等T1等T2信号,三期动态增强扫描呈“快进慢出”、明显均匀强化;⑵脊柱2例,病灶内均可见点、条状流空血管影(图10-13);其中,1例位于颈6/7右侧椎间孔,病灶呈“钻孔样”生长、呈均匀稍长T1等/长T2信号,增强后均匀、明显强化;1例位于腰椎体及右侧附件,局部形成软组织肿块并突入椎管,呈较均匀稍长T1稍长T2信号,增强后呈较明显、均匀强化(图10-13)。
2.1.5 其他:仅1例腹膜后病例内出现点状钙化;均未见淋巴结转移;1例于术后17个月发生腰椎及左肺转移;5例腹膜后病灶内见增粗血管影(图2)。
2.2 组织病理学表现大体:肿瘤呈圆形或类圆形,19例表面均可见纤维性包膜,1例包膜不完整,肿瘤切面呈灰黄色,质地较硬;12例腹膜后病例,内均可见坏死、囊变,10例见大片出血。4例CT三期动态增强扫描呈“渐进性延迟强化”病例, 镜下所见:瘤细胞较致密,排列呈小腺泡状或实性巢状,间质毛细血管丰富(图10);6例、2例强化模式分别呈“慢进慢出”、“快进慢出”型者,镜下所见:瘤细胞排列呈梁索状,形成器官样结构,间质内分别见中等、大量血窦影(图5)。膀胱5例及颈6/7右侧椎间孔、T8椎体及附件病例,镜下所见:瘤细胞排列较紧密,无明显囊变、坏死或出血,间质内均充满大量血窦影;T8椎体及附件病例肿瘤细胞间可见骨组织并骨质破坏。均行免疫组化检查,显示:Vimentin(+)、CK(-)、Syn(+~++)、CgA(+~++)、NSE(+~++)、CD56(+)、S-100(灶性+),TTF-1(-),Ki-67(<1%+)。
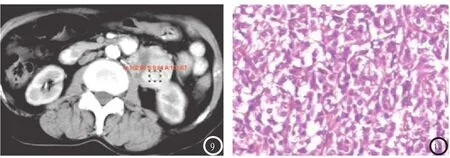
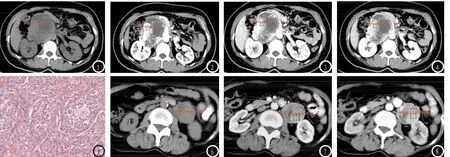
图1-5 女,42岁,腹膜后右肾门旁副节瘤,反复发作高血压,强化模式呈“快进慢出”型;图1:CT平扫示 肿块呈类圆形,囊变、坏死明显,测得实性成分CT值约33.5HU;图2:动脉期明显强化,测得CT值约233.6HU,病灶内见粗大血管影;图3、4:门脉期及延迟期强化程度缓慢下降,测得CT值分别约:120.7HU、108.4HU;图5(HE×100)镜下示:瘤细胞排列呈梁索状,形成器官样结构,间质见大量血窦。

图6-10 女,56岁,腹膜后左肾门旁副节瘤,三期动态增强扫描呈“ 渐进性延迟强化”;图6:平扫肿块呈圆形,中央囊变、坏死明显,并见包膜,测得实性成分CT值约:42.9HU;图7-9:动脉期、门脉期及延迟期分别测得CT值约:91.2HU、92.3HU、102.6HU;图10 (HE×100)镜下所示:瘤细胞较致密,排列呈小腺泡状或实性巢状,间质毛细血管丰富。图11-13 男,51岁,T8椎体及右侧附件副节瘤,累及硬膜下,邻近脊髓明显受压,肿块呈“钻孔样生长”,边缘清晰,呈较均匀稍长T1长T2信号,增强后较均匀明显强化,T1WI、T2WI及增强横断位病灶内均可见点状、匍匐条状流空血管影。
3 讨 论
肾上腺外副节瘤可发生于任何年龄及副神经节走行的任何区域,且无性别差异[6];临床表现多无特异性,表现为局部压迫症状,仅少数肿瘤具有内分泌功能,而出现高血压、血尿儿茶酚胺及杏仁酸明显增高等相对特异性症状[6-7];因此,其术前确诊较困难。笔者收集19例经病理确诊的肾上腺外副节瘤资料,并与病理对照,探讨其影像学特征及三期动态增强的临床诊断价值。
12例腹膜后病例,CT及病理均显示病灶内坏死、囊变,术后大体标本10例内见大片出血,提示腹膜后副节瘤坏死、出血、囊变常见[8]。这可能与肿瘤体积较大,局部血供不足、病灶内富含血窦/毛细血管、血管玻璃样变性或出血后囊变有关;病灶内“液液平”对本病诊断可能具有一定特征性;本组仅1例出现点状钙化,提示钙化较少见[9]。
5例膀胱病例,与发生于腹膜后病例明显不同,肿瘤密度/信号均较均匀,此外,其中1例同时行MRI检查,显示T2WI呈均匀等信号[3],这可能与发生于膀胱的病灶多较小、瘤细胞排列较紧密,变性较少见有关。
2例脊柱病例,推测其来源可能为脊髓侧角交感神经元或轴突与邻近交感神经干所形成的交通支,也可能与神经元异位有关[4]。有学者认为部分头颈部副节瘤病灶内可见特征性的“盐和胡椒征”[10],但本组2例脊柱病例均未见该征象,值得注意的是,病灶内均出现点状、匍匐条状“流空血管征”,作者认为该征象可能具有一定特征性,但仍需大宗病例进一步分析。
肾上腺外副节瘤的动态增强模式少见探讨,本组17例行三期动态增强扫描,与文献相比[11],虽然其强化程度相仿,均呈中度明显强化,但其强化模式明显不同,呈现出多种强化模式,且以“快进慢出”型为主。作者认为三期动态增强扫描可更好的反映本病病理构成,“渐进性延迟强化”可能与病灶间质富含毛细血管,管径较小,造影剂进入较缓慢有关;“快进慢出”“慢进慢出”强化,可能与病灶内间质血管含量以及血窦较大,造影剂早期进入迅速,而排空缓慢有关。
通过以上实例及分析,并结合文献,我们可以看出,腹部后、膀胱、脊柱副节瘤CT/MRI表现有以下特点:⑴腹膜后副节瘤:①好发40~50岁,以肾门旁、Zukerkandl器处多见;②多呈圆形或卵圆形,边缘清晰,可见包膜;③常较大,体积多超过4cm,囊变、出血、坏死多见,部分内可见“液液平”;④钙化少见,且多为点、条状钙化;⑤三期动态增强扫描后呈中度-明显强化,强化模式多样,且以“快进慢出”及“渐进性延迟强化”多见;⑵膀胱副节瘤:多较小且密度/信号均匀,增强后多呈明显、“快进慢出”型强化;⑶脊柱副节瘤:多发硬膜外或椎间孔,病灶内点状、匍匐条状流空血管影多见,增强后多呈中度-明显强化。
4 鉴别诊断
4.1 腹膜后副节瘤需与神经鞘瘤、神经母细胞瘤、孤立性纤维瘤及巨淋巴结增生症鉴别。神经鞘瘤囊变更明显,部分可见“靶征”[12],增强后一般无“渐进性延迟”或“慢进慢出”强化。神经母细胞瘤好发儿童[13],钙化常见,且多为针尖样、无定形钙化,其恶性程度高,早期出现淋巴结或其它脏器转移[13]。孤立性纤维瘤好发脏层胸膜,常呈等密度/等T1混杂长T2信号,较大病灶增强后多呈“絮状”、“地图样”明显延迟强化[14,15]。透明细胞型巨淋巴结增生症亦可呈渐进性、明显强化,但其密度大多均匀,囊变、坏死、出血少见[16,17],病灶周围常见扩张小血管影及强化程度相仿的小淋巴结影[16,17]。
4.2 膀胱副节瘤需与膀胱癌、膀胱孤立性纤维瘤鉴别。膀胱癌多有无痛血尿,而无排尿后阵发性高血压,24小时尿杏仁酸、儿茶酚胺无升高,肿块附着处膀胱壁常明显增厚,增强后呈轻- 中度强化,而无延迟强化。孤立性纤维瘤较小时鉴别困难,但无内分泌活性,钙化更常见,且增强后强化程度不如副节瘤[18]。
4.3 脊柱副节瘤需与椎体转移瘤、骨髓瘤、血管瘤,髓外硬膜下神经纤维瘤及神经鞘瘤鉴别。转移瘤及骨髓瘤常为多发,骨髓瘤骨质疏松明显,转移瘤多有原发肿瘤病史,肿瘤强化程度不及副节瘤,且病灶内无流空血管影。血管瘤椎体膨胀较明显,骨小梁明显增粗,呈“栅栏状”改变[19]。神经纤维瘤及神经鞘瘤鉴别较困难,但神经鞘瘤囊变较常见,部分肿瘤可出现“靶征”[12],病灶内无流空血管影,有组于鉴别。
总之,腹部肾上腺外副节瘤CT、MRI表现具有一定特征,三期动态增强扫描可较好反映肿瘤内部构成,具有较高诊断价值;脊柱副节瘤罕见,病灶明显强化及病灶内“点状、匍匐条状流空血管征”可能为其特征征象。
1. Sahdev A,Sohaib A,Monson J P,et al. CT and MR imaging of unusual locations of extra-adrenal paragangliomas (pheochromocytomas) [J]. Eur Radiol,2005,15(1): 85-92.
2. Whalen R K, Althausen A F, Daniels G H. Extra-adrenal pheochromocytoma[J].J Urol,1992,147(1): 1-10.
3. Walther M M,Keiser H R,Linehan W M. Pheochromocytoma: evaluation, diagnosis, and treatment [J]. World J Urol,1999,17(1): 35-39.
4. Wang H,Ye H,Guo A, et al. Bladder paraganglioma in adults: MR appearance in four patients[J]. Eur Radiol,2011,80(3): 217-220.
5. Shin J Y,Lee S M,Hwang M Y,etal. MR findings of the spinal paraganglioma: report of three cases. J Korean Med Sci,2001;16(4): 522-526.
6. Lee K Y, Oh Y W, Noh H J, etal. Extraadrenal paragangliomas of the body:Imaging features. AJR,2006; 187(2):492-504.
7. Elsayes K M,Narra V R,Leyendecker J R, et al. MRI of adrenal and extraadrenal pheochromocytoma. AJR,2005,184(3): 860-867.
8. Brink I, Hoegerle S,Klisch J,et al. Imaging of pheochromocytoma and paraganglioma.Fam Cancer,2005,4(1): 61-68.
9. Havekes B,King K ,Lai EW,et al. New imaging approaches to phaeochromocytomas and paragangliomas.
Clin Endocrinol,2010,72( 2):137-145.
10.刘红军,梁长虹,刘再毅等.MRI诊断肾上腺外副神经节瘤[J].中国医学影像技术,2010,26(10):1837-1839.
11.周建军,程伟中,曾维新等.腹部肾上腺外嗜铬细胞瘤双期增强的影像诊断价值[J].放射学实践,2007,22(10),1058-1062.
12.Rha S E, Byun J Y,Jung S E, et al. Neurogenic tumors in the abdomen: tumor types and imaging characteristics. RadioGraphics 2003,23(1):29-43.
13.孙雪峰,袁新宇,杨梅等.儿童腹膜后节细胞神经母细胞瘤与神经母细胞瘤的CT影像鉴别诊断[J].中华放射学杂志,2012,46(10):907-911.
14.刘春玲,张水兴,张金娥等.探讨CT对良恶性胸膜孤立性纤维性肿瘤鉴别的诊断价值[J]中华放射学,2012,(46):789-792.
15.彭小芳,汪秀玲,张秀莉.孤立性纤维瘤的临床、病理及影像学表现[J]中国CT和MRI杂志,2013,11(2):60-62.
16.Bonekamp D, Horton K M, Hruban R H,et al. Castleman Disease: The Great Mimics. Radiographics, 2011. 31(6):1793-1807.
17.邹玉坚,郑晓林,陈瞾等.局限型巨大淋巴结增生症的影像学表现[J]中国CT和MRI杂志,2011,9(6): 69-72.
18.彭进强,姜涛,苏晓明等.盆腔孤立性纤维瘤一例报告[J]中华泌尿外科杂志,2013,34(8):638.
19.Laredo J D, Assouline E,Gelbert F, etal . Vertebral hemangiomas : fat content as a sign of aggressiveness. Radiology 1990, 177(2): 467-72.
(本文编辑: 汪兵)
Abdominal Extra-adrenal and Spinal Paraganglioma: CT, MRI Finding-Pathologic Correlation
ZHANG Jun1, ZHANG Yue2, WU Zheng-guang3, et al., 1 Department of Radiology, Longgang District People's Hospital of Shenzhen, Shenzhen 518172, China; 2 Department of Radiology, Chinese Traditional Medicine Hospital. Guangdong Province. Guangzhou 510120 China; 3 Department of Radiology, Guang dong NO.2 Provincial People's Hospital. Guangz hou 510317, China
ObjectiveTo explore the CT and MRI features of abdominal extra-adrenal and spinal paraganglioma and the diagnosis value of three phases dynamic enhancement scanning for it.MethodsThe CT and MRI findings of 19 patients pathologically confirmed abdominal extra-adrenal and spinal paraganglioma were retrospectively studied and compared with pathological features.ResultsSingle tumor was found in all 19 patients. The disease was located in the retroperitoneum in 12 cases. On the CT plain scan, the leision presented as slightly low attenuation, while in three-phase dynamic enhancement scanning, 4 of them showed "progressive delayed enhancement".The histologic examination showed tumor cells are arranged in an alveolar or nesting pattern, with abundant capillaries in interstitial substance. 6 cases showed "slow in and slow out" enhanced mode and 2 cases showed "fast in and slow out" enhanced mode.Histopathologically, tumor cells formed in organoid patterns, surrounded moderate or abundant hematococoel. 5 cases located in urinary bladder. The leision manifested as homogeneous isodensity on the CT palin scan and slightly hypointensity on T1WI and isointensity on T2WI, while in three-phase dynamic enhance scan, they enhanced obviously in the artery phase, and then drop slowly in the portal and delay phase.Histopathologically, tumor cells showed string-like or nesting pattern , surrounded moderate or abundant hematococoel. 2 cases located in the spine, and multiple punctate and serpiginous structures of signal void due to high-velocity flow were noted around and within the tumors on all sequences were seen. None had lymphatic metastasis, while lumbar vertebral body and accessory metastasis occurred in one case.ConclusionThere are certain characteristics of abdominal extra-adrenal paraganglioma, on the CT or MRI imaging. CT dynamic enhancement scanning has a preferable diagnosis value, because it can reasonably reflect the inner composition of the tumors. Paragangliomas occurring in spine are extremely rare, and it is very difficult to diagnose, but the multiple punctate and serpiginous structures of signal void around and within the tumors on all sequences may be the characteristic sign of it.
Paraganglioma; Abdomen Extra-adrenal; Spine; Tomography, X-ray Computed; Magnetic Resonance Imaging; Pathology
R736;R445.2
A
10.3969/j.issn.1672-5131.2015.06.016
2015-04-20
肖树恺

