急性穿孔性腹膜炎的CT诊断
河南省信阳市中心医院CT/MR室(河南 信阳 46400)
郭本树 凌盈盈
急性穿孔性腹膜炎的CT诊断
河南省信阳市中心医院CT/MR室(河南 信阳 46400)
郭本树 凌盈盈
目的 探讨急性胃肠道穿孔继发腹膜病变的CT表现,提高对穿孔性腹膜炎的影像学诊断与鉴别能力。方法 对36例拟诊穿孔性腹膜炎患者行CT扫描,着重观察与腹膜炎相关的6种CT征象并作出术前诊断,其中28例在CT扫描后24小时内手术,并经手术和病理证实穿孔性腹膜炎的部位及程度,8例经临床综合指标明确诊断;分别计算与穿孔性腹膜炎相关的6种CT征象诊断的敏感度,特异度及正确率,术前CT诊断与临床手术病理对照采用相关系数法检验。结果 术前综合运用主要CT征象对穿孔性腹膜炎的正确诊断率为86.1%(31/36),穿孔性腹膜炎的主要CT表现为腹腔游离气体影、腹腔积液、胃肠道壁增厚、壁腹膜增厚、肠系膜条纹征、肠郁张,其敏感度分别为82.1%、92.8%、67.8%、75%、89%、53.6%,特异度为25%、37.5%、62.5%、100%、89.3%、75%,腹腔积液、壁腹膜增厚、肠系膜条纹征与腹膜炎诊断有显著相关性(P<0.05)。结论 根据CT征象可在术前对穿孔性腹膜炎做出较为准确的诊断。
胃肠道穿孔;腹膜病变;X线计算机
急性胃肠道穿孔性腹膜炎(A c u t e P e r f o r a t i o n peritonitis,APPs)是临床上常见的外科急症,发病率约占消化道穿孔的50%~53%[1],既往腹部CT检查多注重穿孔的精准定位诊断,却忽略对穿孔后继发腹膜病变的评价,而相关CT文献报道较少,本文收集资料完整的拟诊穿孔性腹膜炎36例,探讨胃肠道穿孔性腹膜炎的CT表现,旨在提高对本病的影像诊断与鉴别能力。
1 资料与方法
1.1 一般资料从2014年1月至2015年5月,对本院36例拟诊胃肠道穿孔性腹膜炎患者腹部CT扫描,28例在CT扫描后24小时内手术,并经手术和病理证实,8例经临床综合指标诊断;其中男29例,女7例,年龄在13~72岁,平均48.9岁,患者有急性腹痛、压痛、肠鸣音减弱、发热等症状及腹膜刺激体征。
1.2 检查方法采用GE Lightspeed 16层螺旋CT扫描机,所有患者均仰卧位腹部扫描,扫描范围从隔顶至耻骨联合,扫描参数120kv,380mA,螺距1.375mm,层厚7.5mm,2例采用碘海醇注射液作为对比剂增强扫描,未使用口服肠道内对比剂,扫描结束后原始数据重建成1.25mm,间隔0.75mm的薄层图像并转输到华海诊断工作站进行图像分析。
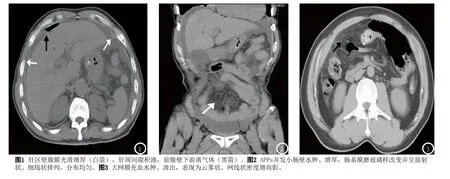
1.3 研究方法所有CT图像均自动传输到华海诊断工作站,由2名腹部影像诊断经验的主治以上医师阅片,在提供病史的情况下,着重观察按表1列出的与腹膜炎相关6种主要CT征象[2],各征象分别定义如下:(1)胃肠道壁旁小气泡或腹腔游离气体影(图1),(2)胃肠道壁旁积液影,(3)壁腹膜增厚:指在肝区、双侧肋季部壁腹膜光滑线状影(图1白箭),(4)肠系膜条纹征:肠系膜脂肪间隙絮状、网线状影(图2,3箭),(5)管壁增厚:小肠壁>3mm,结肠壁>5mm,阑尾直径>6mm,胃、十二指肠壁>8mm,(6)肠郁张:为结肠、小肠充气扩大伴不同程度积液,无肠梗阻征象。所有病例按表1列出的6种CT征象的有无,是否存在穿孔性腹膜炎作出术前诊断,意见不一时,协商统一。
1.4 统计分析分别计算与穿孔性腹膜炎相关6种CT征象的敏感度、特异度、阳性预测值、阴性预测值、Youden指数及诊断总正确率,采用spss软件(版本19.0),将穿孔性腹膜炎的CT诊断与临床及手术病理诊断结果对照,采用相关系数法检验分析6种CT征象与腹膜炎症的相关性,检验水准a=0.05。
2 结 果
2.1 胃肠道穿孔及手术病理结果本组36例拟诊穿孔性腹膜炎患者中,28例行剖腹探查术、穿孔修补和(或)坏死组织切除及腹腔灌注冲洗术,手术病理证实穿孔性腹膜炎的部位及程度,其余8例住院患者经临床综合指标诊断。
2.2 CT表现(1)腹腔游离气体影 29例,其中21例为中至大量积气,主要分布在肝周间隙;5例小肠、阑尾穿孔气体量较少,表现为肠系膜间隙或肠管腔外小气泡影,3例大肠间位段穿孔积气位于腹膜后间隙。(2)腹腔积液31例,CT值在10~25Hu,其中23例为少量,5例为中量,3例为大量。(3)壁腹膜增厚21例,均为光滑线样增厚,分布在前腹壁、双侧肋季部及盆壁,其中16例有2处以上壁腹膜增厚。(4)肠系膜条纹征29例,CT示网膜、肠系膜密度增高,其中4例表现为污迹样增厚;余25例为絮状、条索或网线影伴肠系膜血管增粗,同时伴有小结节影5例。(5)胃肠道壁增厚22例,均为原发病变的节段性增厚。(6)肠郁张17例中,10例为小肠广泛均匀增粗、轻度郁张,其余为结肠、小肠充气扩大伴不同程度积液,无肠梗阻征象。(7)其它:双肺下叶条片状影、实变影伴少量胸腔积液9例。
2.3 CT对穿孔APPs的评价本组综合运用CT主要征象对APPs诊断总正确率86.1%,穿孔性腹膜炎主要CT征象为腹腔游离气体影、腹腔积液、肠系膜条纹征、肠管壁增厚、壁腹膜增厚、肠郁张6种征象,统计这些征象对诊断APPs的敏感度、特异度、阳性预测值、阴性预测值(见表1),统计显示腹腔积液、壁腹膜增厚、肠系膜条纹征三种征象与APPs有显著相关性(P<0.05),见表2。
3 讨 论
3.1 APPs的机理及解剖学特点腹膜是具有分泌、吸收及防御功能的半透性膜,被覆于腹、盆腔的内面和内脏表面,壁层与脏层腹膜相互延续且与腹腔脏器之间移行处形成韧带、网膜、系膜、隐窝等,其中有血管为支架,间有淋巴管和脂肪组织,壁腹膜受躯体神经支配较由自主神经支配的脏层腹膜对刺激敏感、痛觉定位准确,在仰卧位时,右肝肾隐窝是腹腔最低位置,腹腔积液时,多先聚于此处。当胃肠道穿孔肠内容物外渗至腹膜腔或细菌感染可引起腹膜的局限性或弥漫性炎症。临床表现为突发性腹痛、腹肌紧张、发热、肠鸣音减弱或消失等症状和体征,其病理机制是损伤腹膜充血、水肿、大量浆液渗出,导致腹腔积液、电解质紊乱、中毒性休克甚至危及生命。
3.2 APPs的CT表现CT具有较高的密度分辨率且无重叠影,能使腹腔内脏器、胃肠管壁及周围结构显示清晰,对发现异常病变较其他影像学检查手段优越[8]。本组资料研究显示术前运用主要CT征象对APPs诊断正确率为86.1%(31/36),统计数据见表1和表2,这表明CT诊断APPs具有较高的准确性,是因为CT征象与腹膜炎存在显著的相关性。
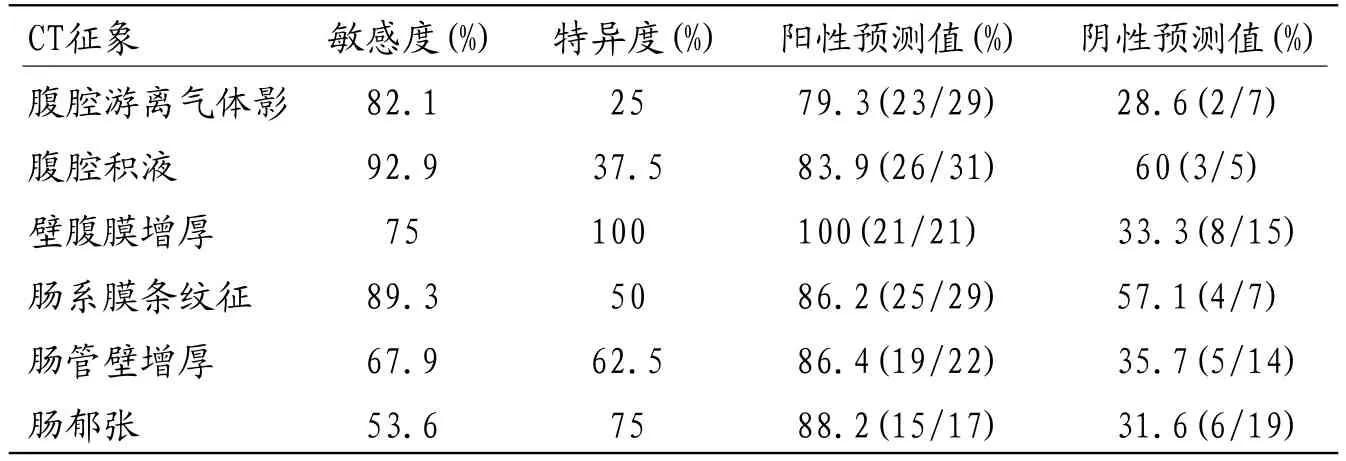
表1 CT征象对穿孔性腹膜炎的评价(N=36)
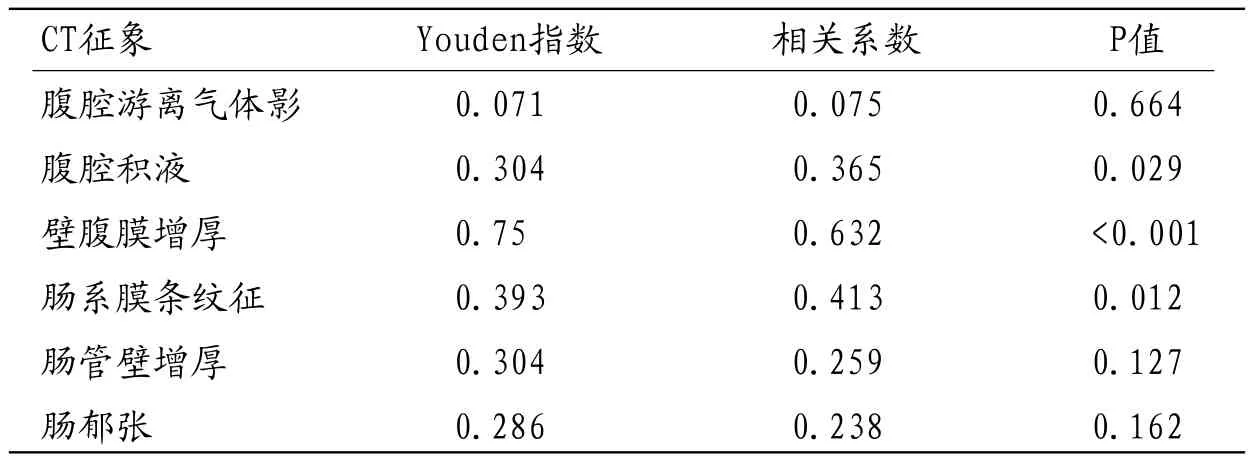
表2 CT征象与穿孔性腹膜炎相关性分析
腹腔游离气体影是APPs早期特异性间接征象,CT对腹腔游离气体的检出率为67.4%~100%,有研究显示,根据腹腔内腔外气泡影的位置可以判断穿孔的位置[3],有利于指导手术,当小肠、阑尾穿孔没有气体或气体含量很少时,CT没有发现腹腔游离气体,也不能排除管壁穿孔的存在。作者认为脂肪窗对显示少量腔外气体明显优于软组织窗和肺窗,可提高穿孔性腹膜炎诊断的敏感性。
胃肠道穿孔后最早病理反应为管壁充血水肿、渗出和血管出血,CT可清晰显示这一直接征象,表现为肠壁节段性或弥漫性均匀增厚,增强扫描呈轻度强化或不均匀强化,可与先期原发肿瘤所致的偏心性增厚相鉴别,本组18例术中肉眼观察破口周围浆膜水肿,失去半透明光泽,表面有斑片状草绿色苔藓或黄色脓苔,统计显示,该征象敏感度67.85%,特异度62.57%,youden指数偏低,其原因是肠道曲迂重叠,影响对管壁增厚的判别,致使该征象敏感性降低。
CT观察到壁腹膜线状光滑均匀增厚是腹膜炎的主要直接征象,本组以右肝区壁腹膜及双侧肋季部腹膜显示率最高,该征象的敏感度为75%,特异度100%,youden指数在6种征象中最高为0.75,可见该征象诊断效能最好,一旦发现壁腹膜光滑线状均匀性增厚,应强烈提示穿孔性腹膜炎。
腹腔渗出性积液量的多少,与腹膜炎损伤的程度和持续时间相关,其密度较漏出液为高,积液总是优先聚积于低位,本研究发现腹腔积液27例,敏感度92.85%,特异度37.5%,相关系数较高为0.365,8例术前诊断少量积液与手术计算为中等量不同,术中肉眼观察见散在食物残渣或粪团,部分血性液体,手术评价积液量较CT高,这可能与卧位CT扫描时积液均匀分布腹腔脏器许多间隙内有关。
本组资料显示,APPs CT征象中肠系膜条纹征的敏感度较高,为89.3%,这与病变在肠系膜脂肪存托下,与其及周围肠管、血管形成良好的密度差而易于发现,CT表现为肠系膜脂肪内磨玻璃样密度增高影或局限性絮状模糊影,呈污迹样及“网线影”,其病理改变是肠系膜炎性渗出伴有小血管充血、线样出血、纤维组织增生[4],此征出现早,对早期诊断腹膜炎帮助较大。
穿孔性腹膜炎常伴有肠郁张,这是由于胃肠道损伤及细菌感染引起胃肠道运动、分泌与吸收功能障碍,临床表现腹胀、肠呜音减弱或消失、排气排便停止等症状,CT显示为肠管扩、积气积液,该征象youden指数为0.285,诊断效能最低。
3.3 鉴别诊断APPs有典型的临床症状、体征及影像学的气腹表现,当患者合并结核、胃肠道肿瘤、外伤等继发腹膜病变时,需要与其相鉴别,结核性腹膜炎以青壮年多见,临床有低热、盗汗等结核中毒症状和腹部触诊揉面感,CT表现为少至中等量较高密度腹水,且分布不均匀、被纤维粘连、包裹,呈局限性聚积改变,肠系膜淋巴结钙化及环状强化是特征性征象[5]。癌性腹膜炎的原发灶多来源于消化道、胰腺及卵巢等,CT可显示原发脏器增大或软组织肿块,受累壁腹膜多为结节状,不规则形增厚,
网膜脂肪组织内有结节状、条状、饼状软组织影或囊状影及脏器表面出现扇贝样压迹,腹膜后大血管旁、肝胃韧带、门腔间隙淋巴结肿大[6]。肠及肠系膜鈍挫伤有明确外伤史,好发部位为空肠近段及回肠未段,肠系膜根部“哨兵血块征”具有高度特异性[7],易与APPs相鉴别。腹腔脏器炎症继发肠系膜炎,如急性胰腺炎等累及腹膜时,受累网膜、肠系膜出现条纹征多局限在邻近器官周围区域,且界限不清、组织结构松散,实验室检查血清淀粉酶升高可与APPs鉴别。
总之,对急性腹疼、发热、肠鸣音消失患者CT发现腹腔游离气体影时,消化道穿孔诊断即可确立,尤其在观察到腹腔积液、肝区或双侧肋季部壁腹膜光滑线状增厚伴有肠系膜条纹征等征象,结合病史,术前可对APPs做出较为准确诊断,对临床治疗方案的抉择有积极意义。
[1]Jhobta SR,Attri KA,Kaushik R,et al.Spectrum of perforation peritonitis in India-review 0f 504 consecutive cases [J].Worid Journal of Emergency Surgery 2006(1)26.
[2]卢春燕,闵鹏秋,刘荣波,等.继发性化脓性腹膜炎CT特征表现及其解剖、病理基础[J].中国普外基础与临床杂志,2006,13(1):116-119.
[3]郭本树,吴耀贤,凌盈盈,MSCT征象在胃肠道精确定位中的价值[J].中国临床医学影像杂志,2015,26(4):282-285.
[4]郑晓林,杨钢林,黄石川,等.腹膜炎症性和肿瘤性病变的CT与病理对照研究[J].中华放射学杂志,2004,38(9):974-978.
[5]方伟军,刘庆余,张颖,等.结核性腹膜炎CT表现及病理对照研究[J].影像诊断与介入放射学,2012,21(2):103-106.
[6]秦俭,何俊,刘荣波,等.结核性腹膜炎与癌性腹膜炎的螺旋CT鉴别诊断[J].华西医学,2012,27(8):1194-1197.
[7]董道先,夏述琳,魏华,等.哨兵血块征:急性上腹部钝挫伤的重要征象[J].放射学实践,2001,16(3):185-187.
[8]王银国,邓乾华.腹部急症炎性病变CT诊断[J].中国CT和MRI杂志. 2015; 13(1) : 78-81.
(本文编辑: 张嘉瑜)
The CT Diagnosis of Acute Perforation Peritonitis
GUO Ben-shu, LING Ying-ying.The CT/MRI Room, the Central Hospital of Xinyang City, Xinyang 46400, Henan Province, China
Objective To discuss CT manifestations of peritoneum lesion due to gastrointestinal perforation, and develop the imaging diagnosis and differential diagnosis of perforation peritonitis.Methods 36 cases of suspected perforation peritonitis were examined by CT scanning, among which 28 cases underwent surgery within 24 hours of CT scanning, and the region and the degree of peritonitis were confirmed by surgery and pathology. The other 8 cases were definitive diagnosed by clinical comprehensive indicators. The sensitivity, specificity and overall accuracy of diagnosis of 6 kinds of CT signs associated perforated peritonitis were calculated separately. Correlation coefficient method was used to test the preoperative CT diagnosis and pathologic.Results Correct diagnostic rate of using the main CT signs of perforation peritonitis before operation was 86.1% (31/36). The main CT manifestations of Perforation peritonitis were celiac free gases, peritoneal effusion, thickening of the gastrointestinal tract wall, wall peritoneal thickening, mesenteric adipose stripe and intestinal stasis dilatation. The sensitivity separately were 82.1%, 92.8%, 67.8%, 75%, 89%, 53.6%, and the specificity separately were 25%, 37.5%, 62.5%, 100%, 89.3%, 75%. Peritoneal effusion, wall peritoneal thickening and mesenteric adipose stripe have significant correlation with peritonitis diagnosis (P<0.05).Conclusion CT signs can make more accurate diagnosis to perforation peritonitis prior to surgery.
Gastrointestinal Perforation; Peritoneum Lesion; X-ray Computed
R445.3;R656.8
A
10.3969/j.issn.1672-5131.2015.11.029
郭本树
2015-10-07

