孕晚期妇女焦虑、抑郁发生状况及影响因素研究
徐明敏,刘爱忠
(1.湖南省妇幼保健院产三科,长沙 410008;2.中南大学公共卫生学院,长沙 410078)
妊娠是女性经历的特殊生理期,特别是孕晚期的妇女,由于胎儿迅速生长发育,使孕妇的各器官功能负荷达到极致,孕妇的心理负担随之加重,同时随着预产期的临近,孕妇对胎儿健康及自身分娩过程的担心越来越多,容易出现焦虑、抑郁等心理效应[1]。这些负性心理会对孕妇及胎儿产生不利影响。一方面焦虑、抑郁可以通过增加孕妇体内儿茶酚胺分泌量,减少子宫和胎盘的血流供应,造成子宫收缩乏力,产程延长[2],直接影响孕妇的分娩结局,最终导致孕妇难产、早产、产后出血、胎儿宫内窘迫、妊娠期高血压疾病等产科并发症[3]。另一方面孕妇在孕期处于焦虑、抑郁状态会妨碍其发挥社会功能,影响家庭关系的和谐,甚至对婴幼儿的情绪、行为、智力及认知能力的发展带来长期的不良影响,严重者还可能出现伤害婴儿及自杀的倾向[4]。因此开展孕晚期妇女焦虑、抑郁影响因素研究具有重要临床意义。本研究对湖南省妇幼保健院住院待产的孕晚期妇女进行横断面调查,了解焦虑、抑郁发生状况,并探讨影响因素,为促进孕晚期妇女的心理健康调适和安全分娩提供参考依据。
1 资料与方法
1.1 研究对象 研究对象为2014年6月~2014年7月在湖南省妇幼保健院住院待产的符合入选标准的孕晚期妇女。本次研究共发放问卷634份,回收有效问卷606份,回收用效率为95.58%。入选标准:正常足月妊娠满28周到42周的孕晚期妇女;了解并同意参加本次研究者;能理解问卷内容,完成问卷填写。排除标准:既往有精神病史、智力障碍、严重躯体疾病(不包括妊娠并发症)者;不愿意参加此次研究者。
1.2 调查工具 本研究采用询问调查的方法,使用自编孕妇一般情况问卷、妊娠压力量表、焦虑自评量表(SAS)、抑郁自评量表(SDS),社会支持评定量表(SSRS)对孕晚期孕妇的心理状态及社会支持进行调查与评价。1.3 统计分析 采用Epidata3.0 建立数据库,采用SPSS 18.0 软件进行统计分析。单因素分析采用χ2检验,对单因素分析有统计学意义的的因素纳入多因素Logistic回归分析。使用Pearson相关分析孕晚期妇女焦虑、抑郁与社会支持的相关性。
2 结果
2.1 孕晚期妇女焦虑、抑郁的发生率 本次调查孕晚期妇女平均年龄为28.67±3.51岁,最小是21岁,最大是40岁,以26~30岁居多(占56.9%)。调查结果显示焦虑的发生率为33.3%(95%CI:29.5%~37.1%),抑郁的发生率为56.7%(95%CI:42.8%~60.6%)。
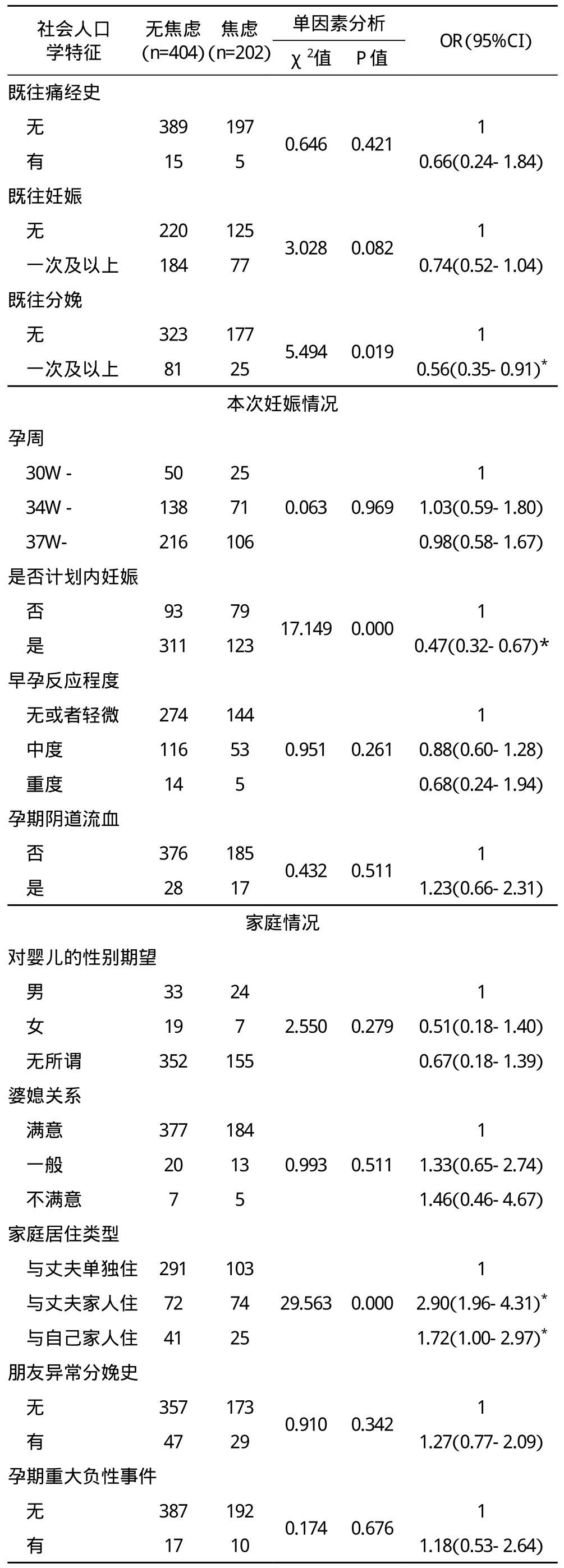
2.2 孕晚期妇女焦虑单因素分析结果 对此次调查的28个单因素进行χ2检验并采用logistic回归分析,筛选出对孕晚期焦虑具有明显影响的因素,此次调查因素包括社会人口学特征、既往史、本次妊娠情况、家庭情况、围生期保健情况、妊娠压力源、社会支持等七个方面。结果显示职业类型、个人是否为独生子女、重大疾病史、不良妊娠史、分娩史、是否为计划内妊娠、家庭居住类型、医疗费用支付方式、希望的分娩方式、妊娠压力源、社会支持情况等11个因素与孕晚期妇女焦虑发生相关,在α=0.05的水平上具有统计学意义。见表1。

表1 孕晚期妇女焦虑危险因素的单因素分析结果(n=606)
?
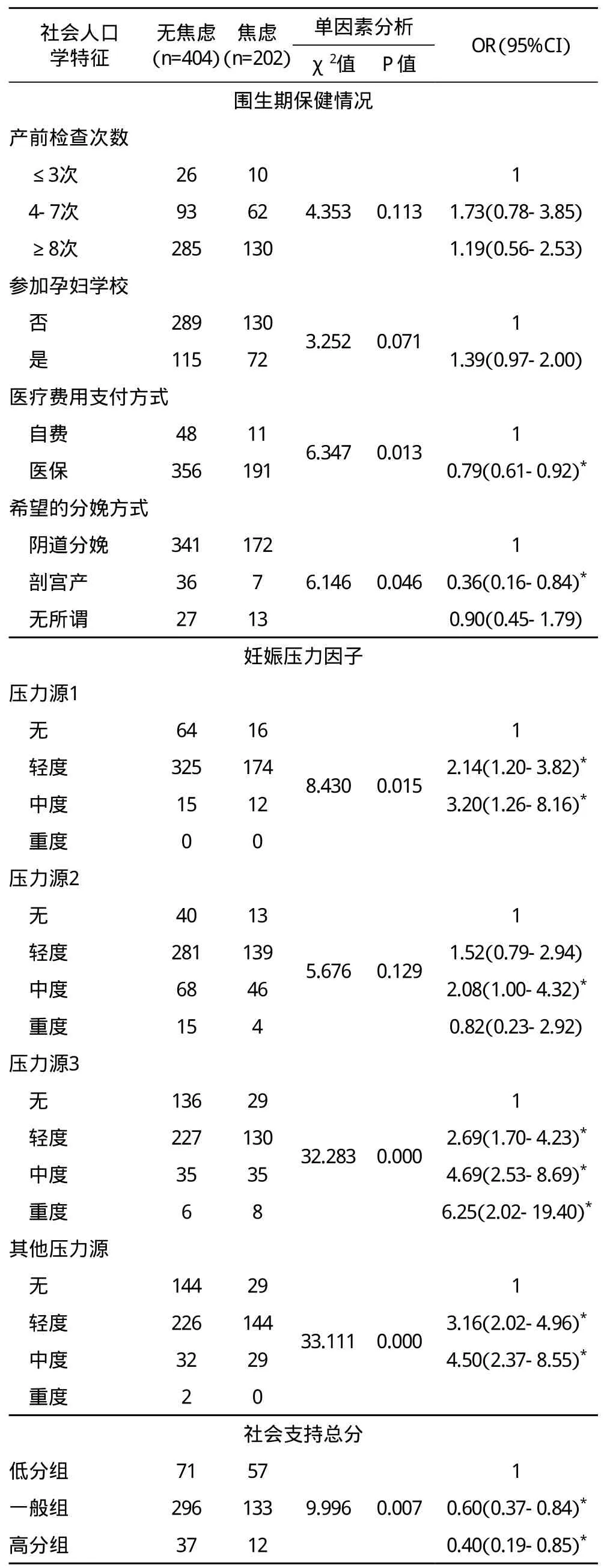
*差异有统计学意义(P<0.05)
2.3 孕晚期妇女抑郁单因素分析结果 对此次调查的28个单因素进行χ2检验并采用logistic回归分析,筛选出对孕晚期抑郁具有明显影响的因素,此次调查因素包括社会人口学特征、既往史、本次妊娠情况、家庭情况、围生期保健情况、妊娠压力源、社会支持等七个方面。结果显示年龄、常住地、职业类型、不良妊娠史、痛经史、妊娠史、是否计划内妊娠、家庭居住类型、妊娠压力源、社会支持情况等10个因素与孕晚期妇女抑郁发生相关,在α=0.05的水平上具有统计学意义。见表2。
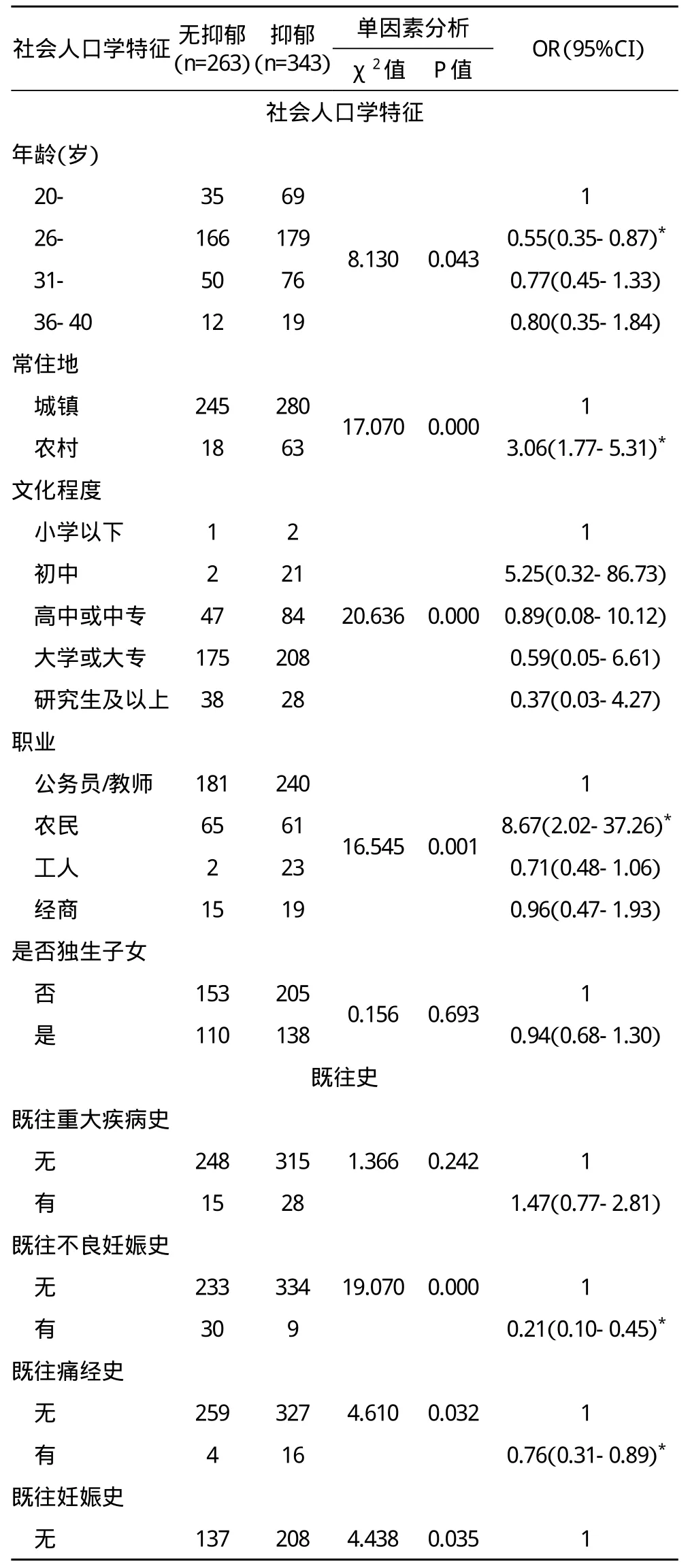
表2. 孕晚期妇女抑郁危险因素的单因素分析结果(n=606)
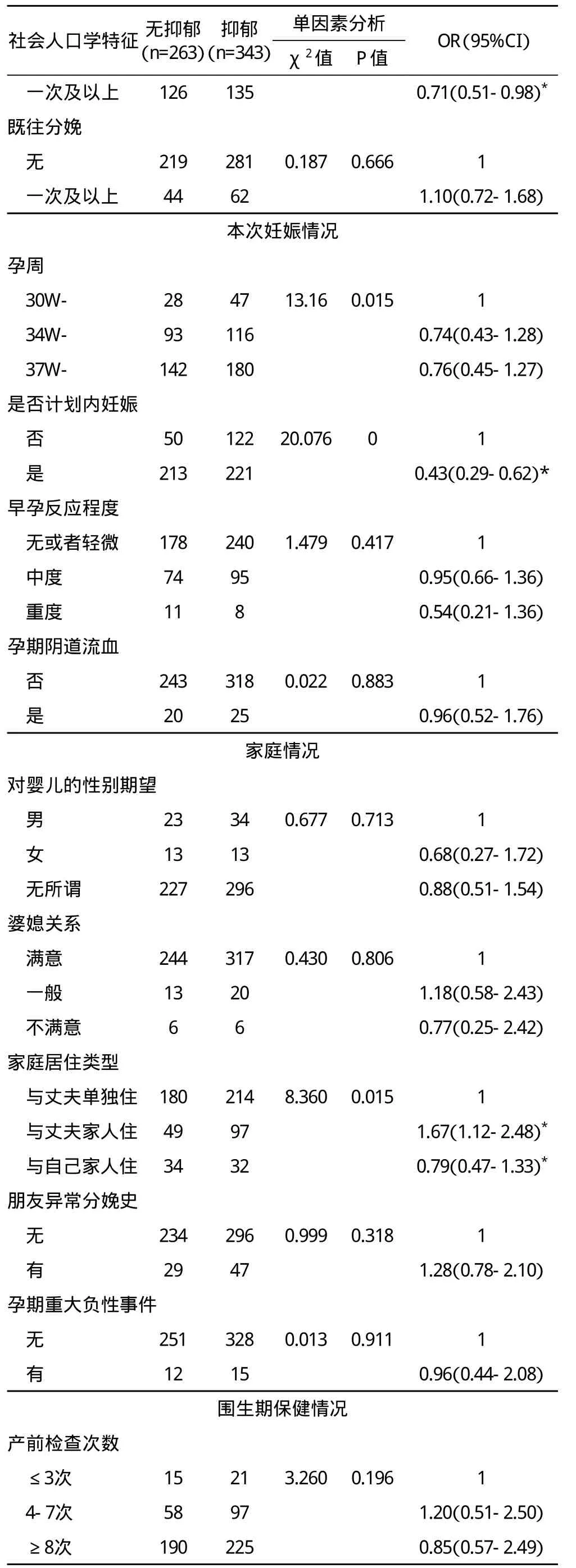
?
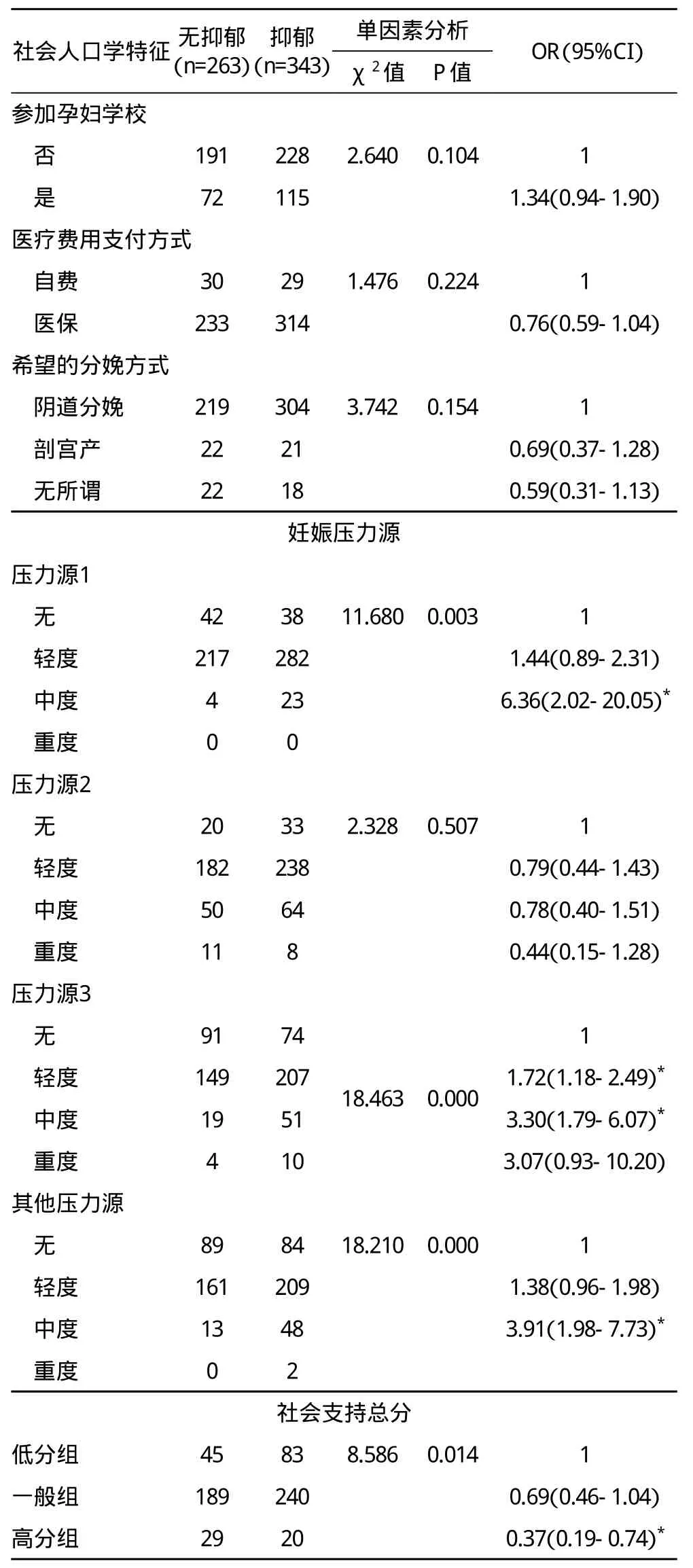
?
2.4 孕晚期孕妇焦虑、抑郁水平与社会支持的相关分析 对社会支持评定量表总得分及其中的主观支持、客观支持、支持利用度得分与焦虑、抑郁自评量表得分分别进行相关分析。结果显示焦虑、抑郁自评量表得分与社会支持评定量表总分、主观支持得分、客观支持得分、社会支持利用度得分呈负相关关系(P<0.05)。见表3。

表3. 孕晚期妇女焦虑、抑郁水平与社会支持的相关性分析
2.5 孕晚期妇女焦虑的多因素分析 多因素分析显示孕妇是独生女(OR=0.55;95%CI:0.36~0.83),计划内妊娠(OR=0.54;95%CI:0.35~0.81),享受医保(OR=0.75;95%CI:0.43~0.87)是孕晚期妇女发生焦虑的保护因素。既往患有重大疾病史(OR=2.34;95%CI:1.15~4.77),和丈夫家人同住(OR=2.75;95%CI:1.72~4.39)和自己家同住(OR=2.25;95%CI:1.23~4.10),妊娠压力源3上升一个等级(OR=1.65;95%CI:1.19~2.27),妊娠压力中的其他因素上升一个等级(OR=1.63;95%CI:1.11~2.39)是孕晚期妇女发生焦虑的危险因素。见表4。

表4. 孕晚期妇女发生焦虑的多因素Logistic回归分析
2.6 孕晚期妇女抑郁的多因素分析 多因素分析显示孕妇文化程度上升一个等级(OR=0.53;95%CI:0.39~0.73),职业是工人(OR=0.45 ;95%CI:0.28~0.73),有不良妊娠史(OR=0.26;95%CI:0.12~0.59),计划内妊娠(OR=0.39;95%CI:0.26~0.59)是抑郁发生的保护因素。孕妇是农村居民(OR=3.23;95%CI:1.73~6.03),妊娠压力源3上升一个等级(OR=1.41;95%CI:1.03~1.92)是孕晚期妇女抑郁发生的危险因素。见表5。

表5. 孕晚期妇女发生抑郁的多因素Logistic回归分析
3 讨论
本次研究发现孕晚期妇女中焦虑发生率为33.3%,抑郁发生率为56.7%,表明孕晚期妇女焦虑、抑郁发生率较高。这是由于湖南省妇幼保健院为省内一所三甲妇幼保健院,接诊的孕妇中有很大部分患有妊娠期高血压,糖尿病等合并症,且随着分娩期的来临,孕妇对分娩过程中疼痛的恐惧和紧张,对医院环境的不适应,对自身和孩子安危的担心以及对产后生活角色转换的疑虑使得孕晚期孕妇焦虑、抑郁的发生率显著高于正常人群[5]。
本次研究结果显示孕妇是独生女可以使其发生焦虑的风险减少45%(OR=0.55),这是因为在独生子女的家庭环境中,独生女能够在生活上得到更多的精神慰藉和物质照顾,同时父母能够为其分娩前保健及分娩后婴儿的养育等各方面提供很好的支持,这大大减轻了孕妇的后顾之忧。计划内妊娠的孕妇其焦虑发生的可能性较小(OR=0.54),由于计划内妊娠的孕妇本身及其家庭在主客观条件上都已经做好了迎接新生命的准备,而意外妊娠的孕妇由于在心态和物质条件上准备不充分,在整个妊娠期间她们的心理基本上处于一种矛盾的状态中,这种矛盾的心理很容易引发孕妇的焦虑情绪[6]。与完全自费的孕晚期妇女相比,享受医保的孕妇不用担心医疗费用问题,减轻了孕妇的心理压力,其发生焦虑的风险随之减小(OR=0.75)。有研究认为既往患有重大疾病的孕妇对本次妊娠抱有较大期望值,从而容易出现过度焦虑情绪[7],本研究得到相同的结论(OR=2.34)。妊娠压力量表的分析结果表明妊娠压力中的压力源3(OR=1.65)和其他因素(OR=1.63)均是影响焦虑的重要因素,其中压力源3较其他因素对焦虑的影响为高,但均有统计学意义,说明这些压力源对孕晚期妇女来说均是危险因素,在孕晚期减少孕妇的心理压力,可以有效预防焦虑的发生。
本研究发现文化程度每上升一个等级,抑郁程度逐渐降低(OR=0.53)。可能是因为具有较高文化程度的孕妇,接受的外界信息量大,对于妊娠和分娩有较好的认识,就医行为良好,能定期参加产前检查,及时了解自身和胎儿的状况,在一定程度上预防了不良心理的发生。本研究发现既往有不良妊娠史的孕妇,其抑郁发生的风险降低(OR=0.26),可能是因为既往有不良妊娠史的孕妇更加重视优生优育和产前保健,能更好地规避生活中的危险因素,从而减少了抑郁的发生。多因素分析发现计划内妊娠同样是孕晚期妇女抑郁的保护性因素(OR=0.39),与意外怀孕的妇女相比较,计划内妊娠的孕妇能以更积极乐观的心态对待此次妊娠分娩。本次研究发现居住在农村是孕妇抑郁的重要危险因素(OR=3.23)。一方面农村孕妇转诊到城市的三甲医院住院待产,很大部分患有妊娠合并症,农村人口获得的医疗资源相对较少,接受有关妊娠分娩的知识途径较单一,对妊娠分娩了解不足,更容易诱发抑郁情绪;另一方面人生地不熟在一定程度上增加了其抑郁发生的概率。这提示我们关注农村妇幼保健,引导农民树立新的生育观念,是减少孕晚期妇女抑郁发生的重要途径。妊娠压力源3(OR=1.41)同样是抑郁的危险因素,说明孕妇担心体型变化及躯体活动度是影响孕晚期妇女心理健康的重要因素。
鉴于孕晚期孕妇的特殊生理、心理状态,医护工作人员应对孕妇开展健康教育,指导孕妇学会适当的情绪宣泄、自我调节方法,对于存在发生焦虑、抑郁危险因素的孕妇给予足够的重视,教授她们处理情绪问题的技巧,提高孕妇对焦虑、抑郁的应对和耐受能力,帮助孕妇消除不必要的焦虑和担心,以稳定和积极的情绪顺利度过围生期。
[1]郭秀静, 王玉琼, 刘樱. 孕晚期抑郁与社会支持的相关性研究[J].护理研究, 2010, (32): 2932-2933.
[2]安蔚, 王风莲, 刘敏, 等. 孕产妇情绪与防御应付方式及神经递质的关系[J]. 中国行为医学科学, 2005, (08): 692-694.
[3]荆蕊平, 刘金环, 张静. 孕妇临产前焦虑、抑郁及其影响因素分析[J]. 中国健康心理学杂志, 2008, (09): 1042-1044.
[4]Moses-Kolko E L, Roth E K. Antepartum and postpartum depression:healthy mom, healthy baby[J]. J Am Med Womens Assoc, 2004, 59(3):181-191.
[5]赵亚娟, 张春莲, 罗仪, 等. 初产妇产前焦虑抑郁相关因素分析[J].中国妇幼健康研究, 2010, 21(3): 305-307.
[6]于秀梅. 产妇产生焦虑抑郁情绪的原因分析及护理干预[J]. 中国妇幼保健, 2007, (07): 858-859.
[7]孙江川, 常淑芳, 丁勇利, 等. 妊娠合并糖尿病患者心理健康状况调查[J]. 重庆医科大学学报, 2006, (01): 126-128.

