不同亚型狼疮性肾炎患者临床病理特征和预后的比较
杨 静 梁丹丹 章海涛 刘正钊 乐伟波 周敏林 胡伟新 曾彩虹 刘志红
·论 著·
不同亚型狼疮性肾炎患者临床病理特征和预后的比较
杨 静*梁丹丹*章海涛 刘正钊 乐伟波 周敏林 胡伟新 曾彩虹 刘志红
目的:比较Ⅲ型与Ⅲ+Ⅴ型、Ⅳ型与Ⅳ+Ⅴ型及Ⅳ-S亚型与Ⅳ-G亚型狼疮性肾炎(LN)患者的临床病理特点和肾脏远期预后。 方法:收集南京军区南京总医院肾脏科肾脏病登记系统中经肾活检明确诊断为增生型LN、随访时间≥1年的汉族成年患者肾活检时的临床和病理资料。观察终点为终末期肾病(ESRD)。病理分型参照ISN/RPS 2003病理分型方案。 结果:Ⅲ型LN患者10年和20年肾脏生存率分别为92.1%和72.2%,Ⅲ+Ⅴ型分别为91.5%和88.9%,Ⅳ型分别为82.7%和60.3%(其中Ⅳ-S亚型分别为86.2%和69.6%; Ⅳ-G亚型分别为81.9%和58.9%),Ⅳ+Ⅴ型分别为82.7%和54.7%。Ⅲ+Ⅴ型和Ⅳ+Ⅴ型LN患者尿蛋白分别重于Ⅲ型和Ⅳ型患者;病理上慢性化病变分别重于Ⅲ型和Ⅳ型患者;急性病变分别轻于Ⅲ型和Ⅳ型患者。Ⅳ-S亚型LN患者抗中性粒细胞胞质抗体阳性率高于Ⅳ-G亚型患者;高血压、蛋白尿、低补体血症轻于Ⅳ-G亚型患者;病理上节段性袢坏死和新月体重于Ⅳ-G亚型患者;白金耳、毛细血管内增生轻于Ⅳ-G亚型患者。 结论:Ⅲ型与Ⅲ+Ⅴ型、Ⅳ型与Ⅳ+Ⅴ型、Ⅳ-S亚型与Ⅳ-G亚型LN患者之间虽然临床病理特点不同,但肾脏生存率均无差异。
狼疮性肾炎 肾脏生存率 病理分型
狼疮性肾炎(LN)是系统性红斑狼疮(SLE)患者的常见临床表现[1]。多数研究认为ISN/RPS 2003分型方案[2]中增生型LN患者的肾脏预后差,Ⅱ型和Ⅴ型LN患者的肾脏预后较好[3-5];Ⅳ-S和Ⅳ-G亚型LN患者肾脏预后存在争议[6-9]; Ⅲ型与Ⅲ+Ⅴ型、Ⅳ型与Ⅳ+Ⅴ型LN患者肾脏预后的比较尚未见报道。本研究对1 168例经肾活检明确诊断为增生型LN并长期随访患者的临床病理资料进行分析,比较了Ⅲ型与Ⅲ+Ⅴ型、Ⅳ型与Ⅳ+Ⅴ型、Ⅳ-S与Ⅳ-G亚型患者的临床病理特征和肾脏预后,为临床上更科学合理地应用和改进LN病理分型提供依据。
对象和方法
研究对象 入选标准:(1)符合SLE诊断标准[10];(2)1985年1月~2008年12月在南京军区南京总医院肾脏科经肾活检证实为Ⅲ型、Ⅲ+Ⅴ型、Ⅳ型和Ⅳ+Ⅴ型LN;(3)汉族;(4)LN起病年龄≥18岁;(5)随访时间≥1年,且1年内达到终末期肾病(ESRD)的患者;(6)肾活检取材肾小球数≥10个。排除临床病理资料不全的患者。
临床资料和实验室检查 临床资料包括:性别、出生日期、LN起病日期、肾活检日期及血压。肾活检时的实验室检查包括:尿蛋白定量、尿沉渣红细胞计数、血红蛋白、血清肌酐、补体C3、补体C4、抗髓过氧化物酶抗体(MPO-ANCA)、抗蛋白酶3抗体(PR3-ANCA)等指标。
病理资料 所有患者按ISN/RPS 2003分型方案进行分型[2];对肾小球、肾小管间质病变[11]及血管病变[12]进行定义和评分。并增加了一项指标——肾小管急性病变(定义为近端肾小管刷状缘脱落并且无肾小管基膜增厚;根据受累肾小管的比例:0%,0分;<25%,1分;25%~50%,2分;>50%,3分)。
随访资料 末次随访日期、随访期间是否到达ESRD、到达ESRD日期。
观察终点 ESRD。
观察指标定义 ESRD:估算的肾小球滤过率(eGFR)<15 ml/(min·1.73m2),持续≥3个月;随访时间:从肾活检至观察终点或末次随访日期的间隔时间;eGFR的计算方法:采用CKD-EPI公式[13]。
统计方法 采用SPSS 19.0统计学软件进行统计分析。正态分布连续变量以均数±标准差表示,组间比较采用方差分析或t检验;非正态分布连续变量以中位数(四分位间距)表示,组间比较采用Man-Whitney、Kruskal-Wallis检验;分类变量以率(百分比)表示,组间比较采用Pearson卡方检验或Fisher精确检验;等级变量之间的相关性分析采用Spearman秩相关系数;采用Kaplan-Meier法评估生存率;所有检验均为双侧检验,P<0.05为差异有统计学意义,P<0.01为统计学差异显著。
结 果
一般情况 本研究共入选1 168例LN患者,其中男性141例,女性1 027例;Ⅲ型207例,Ⅲ+Ⅴ型169例,Ⅳ型559例(117例Ⅳ-S亚型和442例Ⅳ-G亚型),Ⅳ+Ⅴ型233例;肾活检时平均年龄(32.4±8.5)岁;平均随访时间(92.6±61.4)月(50.2~122.8月)。
不同病理类型LN患者的临床特征(表1) Ⅲ+Ⅴ型患者平均动脉压、尿蛋白高于Ⅲ型;其他指标两者无差异。Ⅳ+Ⅴ型患者尿蛋白高于Ⅳ型,尿沉渣红细胞低于Ⅳ型,血红蛋白高于Ⅳ型;其他指标两者无差异。 Ⅳ-G亚型患者平均动脉压、尿蛋白高于Ⅳ-S亚型,血清补体C3低于Ⅳ-S亚型;Ⅳ-S亚型(9.5%)患者的ANCA阳性率高于Ⅳ-G亚型(5.2%),但未达到统计学差异(P=0.130);其他指标两者无差异。
不同病理类型LN患者的病理特征(表2) 将各项病理指标两两进行相关性分析,仅肾小管萎缩与肾间质纤维化之间的相关系数>0.8(R=0.998,P<0.001),将两者合并为一项指标,取两者中较高值表示。
Ⅲ+Ⅴ型患者肾小球球性硬化、肾小球节段硬化、肾小管萎缩/肾间质纤维化、动脉硬化重于Ⅲ型;细胞性新月体、纤维素样坏死、白金耳轻于Ⅲ型;其他指标两者无差异。
Ⅳ+Ⅴ型患者肾小管萎缩/肾间质纤维化重于Ⅳ型;细胞性新月体、纤维素样坏死轻于Ⅳ型;其他指标两者无差异。
Ⅳ-S亚型患者肾小球节段硬化、细胞性新月体、纤维性新月体、核碎裂、纤维素样坏死、肾小管萎缩/肾间质纤维化重于Ⅳ-G亚型;肾小球毛细血管内增殖、肾小球中性粒细胞浸润、白金耳、肾小管急性病变、非炎症性坏死性血管病变轻于Ⅳ-G亚型;其他指标两者无差异。

表1 不同病理类型狼疮性肾炎患者的临床特征

表2 不同病理类型狼疮性肾炎患者的病理特征

续表2Ⅲ型Ⅲ+Ⅴ型P值Ⅳ型Ⅳ+Ⅴ型P值Ⅳ-SⅣ-GP值 3002(0.4)002(0.5)肾间质浸润细胞,n(%)0.1230.2260.371 043(20.8)13(7.7)45(8.1)12(5.2)2(1.7)43(9.7) 1137(66.2)129(76.3)348(62.3)136(58.4)75(64.1)273(61.8) 224(11.6)24(14.2)142(25.4)78(33.5)36(30.8)106(24.0) 33(1.4)3(1.8)24(4.3)7(3.0)4(3.4)20(4.5)小动脉透明变性,n(%)0.0500.9480.900 0184(88.9)138(81.7)500(89.4)208(89.3)105(89.7)395(89.4) 122(10.6)31(18.3)58(10.4)25(10.7)12(10.3)46(10.4) 21(0.5)01(0.2)001(0.2)非炎症性坏死性血管病变,n(%)0.1000.070<0.001 0201(97.1)168(98.4)512(91.6)222(95.3)117(100)395(89.4) 16(2.9)1(0.6)47(8.4)11(4.7)047(10.6)动脉炎症性坏死,n(%)0.3660.3610.312 0206(99.5)169(100)557(99.6)233(100)116(99.1)441(99.8) 11(0.5)02(0.4)01(0.9)1(0.2)TMA,n(%)0.1820.7560.249 0204(98.6)162(95.9)521(93.2)218(93.6)112(95.7)409(92.5) 13(1.4)7(4.1)38(6.8)15(6.4)5(4.3)33(7.5)动脉硬化,n(%)0.0390.5030.256 0143(69.1)96(56.8)336(60.1)144(61.8)64(54.7)272(61.5) 118(8.7)30(17.8)84(15.0)39(16.7)22(18.8)62(14.0) 246(22.2)43(25.4)139(24.9)50(21.5)31(26.5)108(24.4)
不同病理类型LN患者的肾脏生存率 5年、10年、20年肾脏生存率:Ⅲ型分别为94.6%、92.1%、72.2%;Ⅲ+Ⅴ型分别为93.9%、91.5%、88.9%;Ⅳ型分别为89.1%、82.7%、60.3%(Ⅳ-S型分别为91.6%、86.2%、69.6%;Ⅳ-G型分别为88.4%、81.9%、58.9%);Ⅳ+Ⅴ型分别为90.8%、82.7%、54.7%。
Ⅲ型与Ⅲ+Ⅴ型、Ⅳ型与Ⅳ+Ⅴ型、Ⅳ-S与Ⅳ-G亚型患者之间的肾脏生存率均无明显差异。(图1)
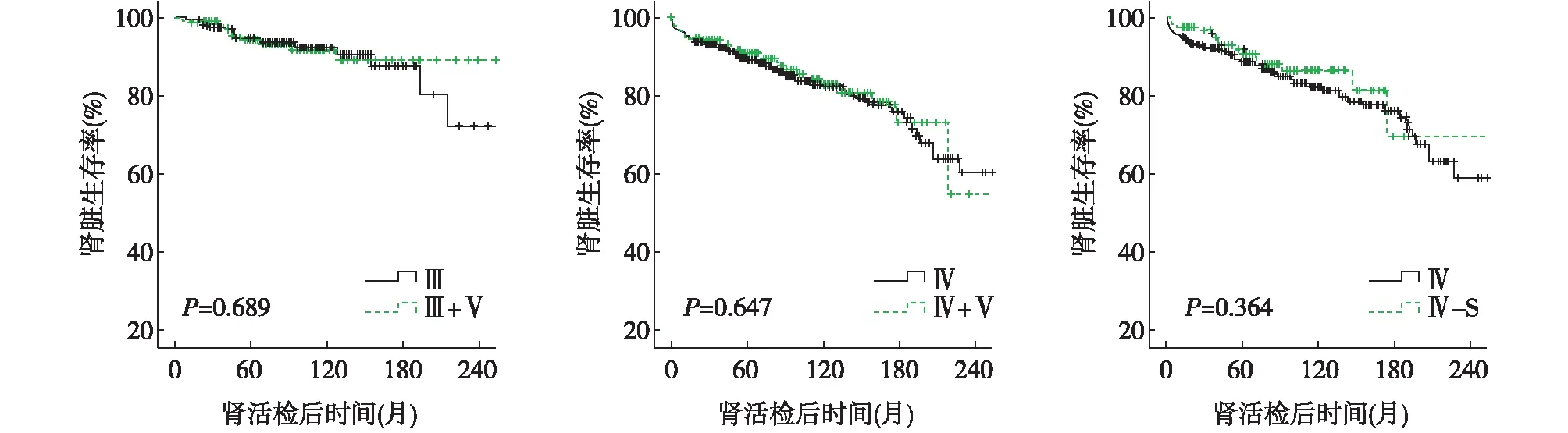
图1 不同病理类型狼疮性肾炎(LN)患者的肾脏生存率A:Ⅲ型与Ⅲ+Ⅴ型LN患者肾脏生存率比较;B:Ⅳ型与Ⅳ+Ⅴ型LN患者肾脏生存率比较;C:Ⅳ-S亚型与Ⅳ-G亚型LN患者肾脏生存率比较
讨 论
LN的肾脏病理改变多样,包括一系列肾小球、肾小管间质和血管病变等。目前常用的是ISN/RPS 2003病理分型方案[2],根据肾小球病变将LN分为6型。Ⅰ型为轻微系膜型肾炎;Ⅱ型为系膜增生型肾炎;Ⅲ型和Ⅳ型为肾小球增生、坏死、新月体、硬化等病变分别累及<50%肾小球(Ⅲ型)或≥50%肾小球(Ⅳ型);Ⅳ型根据节段性或球性病变为主分为Ⅳ-S和Ⅳ-G两个亚型;Ⅴ型为膜性肾炎;Ⅵ型为终末期硬化型肾炎;如果在Ⅲ型或Ⅳ型病变的基础上存在弥漫分布的膜性病变这两种病变需同时诊断,即诊断为Ⅲ+Ⅴ或Ⅳ+Ⅴ型。迄今为止,尚无关于Ⅲ型与Ⅲ+Ⅴ型、Ⅳ型与Ⅳ+Ⅴ型患者临床病理及肾脏预后比较的研究报道,Ⅳ-S和Ⅳ-G亚型LN患者肾脏预后存在争议[6-9]。
本研究中,与Ⅲ型患者相比,Ⅲ+Ⅴ型患者高血压和蛋白尿较重;肾小球硬化、肾小管萎缩/间质纤维化和动脉硬化等慢性化病变较重;细胞性新月体、纤维素样坏死和白金耳等急性病变较轻;两者的肾脏预后无差异。因此,Ⅲ型和Ⅲ+Ⅴ型虽然临床病理特点不同,两者的肾脏预后并无差别。
与Ⅳ型患者相比,Ⅳ+Ⅴ型患者尿蛋白较重;血尿和贫血较轻;慢性化病变肾小管萎缩/间质纤维化较重;细胞性新月体和纤维素样坏死等急性病变较轻;两者的肾脏预后无差异。因此,Ⅳ型和Ⅳ+Ⅴ型虽然临床病理特点不同,两者的肾脏预后并无差别。
上述结果表明,在增生型病变基础上合并膜型病变的患者兼有两者的临床病理特点,然而其肾脏预后和单纯增生型病变的患者相比并无差别,提示增殖型病变对肾脏预后的不良影响远重于膜型病变。
关于Ⅳ-S和Ⅳ-G两个亚型的发病机制及肾脏预后是否存在差异目前仍存在争议。LN合作研究组指出严重节段性病变和弥漫增殖性病变的发病机制可能有所不同[14]。因此ISN/RNP 2003病理分型将Ⅳ型LN分为Ⅳ-S和Ⅳ-G两个亚型,此后多项研究比较两者差异,但结论不一,近期一项荟萃分析指出Ⅳ-S或Ⅳ-G亚型患者ESRD的发生率并无差异[15]。本研究发现Ⅳ-S亚型与Ⅳ-G亚型LN患者在临床表现上确实存在差异:Ⅳ-S亚型患者血压、尿蛋白低于Ⅳ-G亚型;血清补体及ANCA阳性率高于Ⅳ-G亚型;在病理上Ⅳ-S亚型也具有和Ⅳ-G亚型不同的一些特点,如节段性袢坏死和新月体多见、内皮下沉积物较少、毛细血管内增生不明显,提示节段性病变可能具有和血管炎类似的发病机制[16];然而,Ⅳ-S与Ⅳ-G亚型患者的肾脏预后并无差异。原因在于节段性病变中较重的患者(>50%)可能被归类到Ⅳ-G中,使Ⅳ-S与Ⅳ-G亚型在病变性质上无法区分或很难区分[8]。尽管采用Ⅳ-S和Ⅳ-G亚型有助于将两类病变加以区分和制定针对性的治疗方案,但有鉴于上述因素,是否有必要将Ⅳ型分为Ⅳ-S和Ⅳ-G两个亚型值得商榷。
本研究存在不足之处在于研究数据来源自LN随访数据库,无法准确结合患者的治疗方案对预后进行分析,缺乏上述治疗干预数据,可能会对结果带来一些影响。此外,文章未分析各组患者病程的差异、初治或复治对肾活检时患者病情的影响,及肾活检时的活动性指数、慢性指数对预后的影响。
综上所述,本研究是目前为止样本量最大的一个基于肾活检病理和长期随访数据的LN患者肾脏预后分析研究。首次发现Ⅲ型与Ⅲ+Ⅴ型、Ⅳ型与Ⅳ+Ⅴ型患者之间肾脏预后均无差异,并证实了Ⅳ-S与Ⅳ-G亚型患者之间的肾脏预后无差异。上述结果不仅加深了我们对LN临床病理特点的认识,也为重新认识LN病理分型及其在判断预后中的价值提供了依据。
1 Nossent JC,Bronsveld W,Swaak AJ.Systemic lupus erythematosus.Ⅲ.Observations on clinical renal involvement and follow up of renal function: Dutch experience with 110 patients studied prospectively.Ann Rheum Dis,1989,48(10):810-816.
2 Weening JJ,D’Agati VD,Schwartz MM,et al.The classification of glomerulonephritis in systemic lupus erythematosus revisited.J Am Soc Nephrol,2004,15(2):241-250.
3 Sun HO,Hu WX,Xie HL,et al. Long-term outcome of Chinese patients with membranous lupus nephropathy.Lupus,2008,17(1):56-61.
4 Contreras G,Pardo V,Cely C,et al.Factors associated with poor outcomes in patients with lupus nephritis.Lupus,2005,14(11):890-895.
5 Yap DY,Tang CS,Ma MK,et al.Survival analysis and causes of mortality in patients with lupus nephritis.Nephrol Dial Transplant,2012,27(8):3248-3254.
6 Mittal B,Hurwitz S,Rennke H,et al.New subcategories of class Ⅳ lupus nephritis: are there clinical,histologic,and outcome differences? Am J Kidney Dis,2004,44(6):1050-1059.
7 Hill GS,Delahousse M,Nochy D, et al.Class Ⅳ-S versus class Ⅳ-G lupus nephritis: clinical and morphologic differences suggesting different pathogenesis.Kidney Int,2005,68(5):2288-2297.
8 Schwartz MM,Korbet SM,Lewis EJ; Collaborative Study Group.The prognosis and pathogenesis of severe lupus glomerulonephritis.Nephrol Dial Transplant,2008,23(4):1298-1306.
9 Yu F,Tan Y,Wu LH, et al.Class Ⅳ-G and Ⅳ-S lupus nephritis in Chinese patients: a large cohort study from a single center.Lupus,2009,18(12):1073-1081.
10 Hochberg MC.Updating the American College of Rheumatology revised criteria for the classification of systemic lupus erythematosus.Arthritis Rheum,1997,40(9):1725.
11 Austin HA 3rd,Muenz LR,Joyce KM, et al.Diffuse proliferative lupus nephritis: identification of specific pathologic features affecting renal outcome.Kidney Int,1984,25(4):689-695.
12 Appel GB,Pirani CL,D’Agati V.Renal vascular complications of systemic lupus erythematosus.J Am Soc Nephrol,1994,4(8):1499-1515.
13 Levey AS,Stevens LA,Schmid CH,et al.A new equation to estimate glomerular filtration rate.Ann Intern Med,2009,150(9):604-612.
14 Najafi CC,Korbet SM,Lewis EJ,et al.Significance of histologic patterns of glomerular injury upon long-term prognosis in severe lupus glomerulonephritis.Kidney Int,2001,59(6):2156-2163.
15 Haring CM,Rietveld A,van den Brand JA,et al.Segmental and global subclasses of class Ⅳ lupus nephritis have similar renal outcomes.J Am Soc Nephrol,2012,23(1):149-154.
16 Nasr SH,D’Agati VD,Park HR,et al.Necrotizing and crescentic lupus nephritis with antineutrophil cytoplasmic antibody seropositivity.Clin J Am Soc Nephrol,2008,3(3):682-690.
17 Austin HA 3rd,Boumpas DT,Vaughan EM,et al.High-risk features of lupus nephritis: importance of race and clinical and histological factors in 166 patients.Nephrol Dial Transplant,1995,10(9):1620-1628.
18 Singh AK,Ucci A,Madias NE.Predominant tubulointerstitial lupus nephritis.Am J Kidney Dis,1996,27(2):273-278.
19 Hodgin JB,Whelan J,Markowitz GS,et al.Giant cell tubulitis with immune complex deposits in a patient with lupus nephritis.Am J Kidney Dis,2009,53(3):513-517.
(本文编辑 律 舟)
Clinicopathological features and long-term renal outcomes in lupus nephritis patients with different pathological classification
YANGJing*,LIANGDandan*,ZHANGHaitao,LIUZhengzhao,LEWeibo,ZHOUMinlin,HUWeixin,ZENGCaihong,LIUZhihong
NationalClinicalResearchCenterofKidneyDiseases,JinlingHospital,NanjingUniversitySchoolofMedicine,Nanjing210016,China
*YANGJingandLIANGDandanareconsideredtobethefirstauthors
LIUZhihong(E-mail:liuzhihong@nju.edu.cn)
Objective:To observe the clinicopathological features and renal outcomes between class Ⅲ and class Ⅲ+Ⅴ, class Ⅳ and class Ⅳ+Ⅴ, and subclass Ⅳ-S and Ⅳ-G of patients with lupus nephritis. Methodology:The records of all adult patients with biopsy-proven class Ⅲ, class Ⅲ+Ⅴ, class Ⅳ and class Ⅳ+Ⅴ lupus nephritis in the Nanjing Glomerulonephritis Registry followed for at least one year were reviewed.All patients were pathologically classified according to the 2003 International Society of Nephrology/Renal Pathological Society (ISN/RPS) classification system. Results:The levels of proteinuria and histological chronic lesions were severe, while the histological acute lesions were mild in patients with class Ⅲ+Ⅴ and Ⅳ+Ⅴ was severe than those in patients with simple class Ⅲ and Ⅳ.The rate of serum ANCA was higher, while the degree of hypertension, proteinuria and hypocomplementemia were lower in patients with class Ⅳ-S than those in patients with Ⅳ-G.The histological lesions of segmental necrosis and crescentic formation were severe, while the lesions of platinum loop and endocapillary proliferation were mild in patients with class Ⅳ-S than those in patients with Ⅳ-G The 10- and 20-year renal survival rates of LN patients with class Ⅲ were 92.1% and 72.2%; with class Ⅲ+Ⅴ, 91.5% and 88.9%; with class Ⅳ, 82.7% and 60.3% (with subclass Ⅳ-S, 86.2% and 69.6%; with subclass Ⅳ-G, 81.9% and 58.9%); with class Ⅳ+Ⅴ, 82.7% and 54.7%; with class Ⅴ, 96.8% and 83.8%. Conclusion:Proliferative lesions combined with membranous lesions presented with both clinicopathological characteristics of the two types of lesions, but their renal outcomes were not different from proliferative lesions alone.Subclass IV-S and IV-G had their own characteristics respectively, but the division of class Ⅳ into the two subclasses was not meaningful for predicting renal outcomes.
lupus nephr itis renal outcome pathological classification
“十二五”国家科技支撑计划课题(狼疮性肾炎及血管炎肾损害的诊断与治疗[2011BAI10B04] )
南京大学医学院附属金陵医院(南京军区南京总医院)肾脏科 博士研究生(杨 静),国家肾脏疾病临床医学研究中心 全军肾脏病研究所(南京,210016);*杨 静和梁丹丹为共同第一作者
刘志红(E-mail:liuzhihong@nju.edu.cn)
ⓒ 2015年版权归《肾脏病与透析肾移植杂志》编辑部所有
2015-04-14

