妊娠合并糖尿病的预后影响及护理对策
李彩霞 (福建省厦门市第五医院,福建 厦门 361000)
妊娠合并糖尿病为妊娠期首次发现或者妊娠期发生的血糖异常,糖尿病可导致巨大儿,巨大儿可造成过期妊娠、难产、产程延长、产后出血等,加大了分娩风险[1]。为提高本科医疗质量,减少分娩风险,提高母婴预后,笔者选取了2013年2月~2013年12月期间到我院就诊40例妊娠合并糖尿病患者展开研究,现报告如下。
1 资料与方法
1.1 一般资料:40例妊娠合并糖尿病患者均于2013年2月~2013年12月期间到我院就诊,将其设置为研究组,年龄19~42岁,平均(28.6±3.9)岁,孕周32~40周,平均(38.6±2.7)周,28例初产妇,12例经产妇;再随机抽取同时间段、无糖尿病史的40例产妇为对照组,年龄20~41岁,平均(28.7±3.6)岁,孕周33~41周,平均(38.5±2.8)周,29例初产妇,11例经产妇。两组患者年龄、孕周、产次比较,差异无统计学意义(P>0.05)。
1.2 方法:采用我院自行设计的分娩问卷表,包括患者信息(姓名、年龄、住院号、孕周、产次)、新生儿信息(性别、体重、出生时间、Apgar评分),查阅病例后由专人填写。
1.3 统计学处理:使用SPSS17.0软件对本次医学研究数据进行统计学分析。使用表示计量资料,使用单因素方差分析法对数据进行比较分析,使用χ2检验方法对计数资料进行统计学分析,若P<0.05,则表示数据之间差异具有明显的统计学意义。
2 结果
2.1 对母婴的影响:研究组孕妇总的并发症26例,发生率为65.0%,对照组孕妇总的并发症7例,发生率为17.5%,两组存在显著差异,具有统计学意义(P<0.05);研究组胎儿总的并发症22例,发生率为55.0%,对照组胎儿总的并发症5例发生率为12.5%,两组存在显著差异,具有统计学意义(P<0.05),见表1。
2.2 对新生儿影响:研究组新生儿总的不良影响发生率为37.5%(15/40),对照组新生儿总的不良影响发生率为12.5%(5/40),两组存在显著差异,具有统计学意义(P<0.05),见表2。
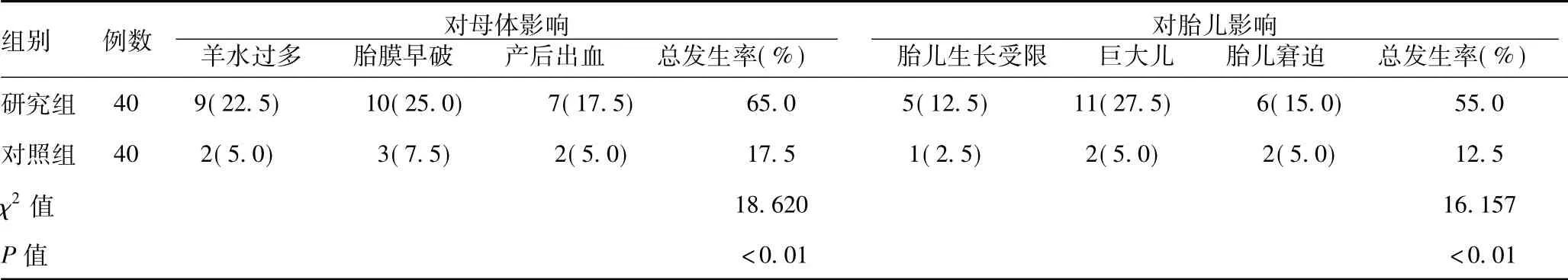
表1 对母婴的影响[例(%)]

表2 对新生儿影响(例)
3 讨论
3.1 母婴预后影响分析:本次研究显示,研究组孕妇总的并发症发生率为65.0%,胎儿总的并发症发生率为55.0%明显高于对照组孕妇及胎儿的并发症发生率,另外研究组新生儿总的不良影响发生率为37.5%也高于对照组,差异有统计学意义(P<0.05)。可以看出高血糖可以造成孕妇体内糖代谢异常,产妇微血管病变造成管腔狭窄,引发子痫前期、视网膜病变以及肾脏损害等;血糖升高产生高渗性利尿,造成胎儿尿量增加,羊水量也随之增加,羊水过多可以引起早产、胎膜早破等;巨大儿及羊水过多均可以子宫张力过大,在产后影响子宫收缩,引起产后出血[2]。妊娠早期高血糖可以引起胎儿发育畸形、流产以及胎死宫内,妊娠中期高血糖可以引起巨大儿、胎儿生长受限、早产等。高血糖可以造成胎儿肺部表面活性物质减少,引起新生儿肺透明膜病以及新生儿呼吸窘迫综合征,部分新生儿可以发生窒息或者低血糖[3]。
3.2 护理措施:①指导孕妇合理饮食,科学搭配食品,按照体重计算热能,合理控制食欲。②向孕妇进行健康宣教,使患者了解妊娠期糖尿病的危害及防范措施,督促产妇进行适量的运动,同时配合饮食及血糖监测,积极预防并发症,通过沟通取得孕妇信任,提高治疗配合度。③日常生活中进行合理的运动,注意劳逸结合,保证充足良好的睡眠,高血压患者应严格把握运动量,注意休息,避免不良情绪,运动后预防低血糖[4]。④妊娠合并糖尿病需要进行合理的胰岛素治疗,护理人员应教会患者胰岛素的使用方法、剂量、注射部位、注射时间等。如患者需要长期监测血糖,应教会患者学会自我检测,告知患者做好血糖测量记录,如发现血糖异常应立即来医院就诊。⑤产褥期绝对卧床休息,观察有无产后出血、恶露情况以及会阴、腹部切口情况,监测患者体温变化,每日进行会阴擦洗,保持皮肤清洁,嘱患者多饮水,病房内定期开窗通风,维持空气清新。重症糖尿病产妇不适合哺乳,轻症可以哺乳,做好乳房护理,预防乳腺炎[5]。⑥出院时,依据患者具体情况为其设定自我康复计划,告知患者遵医嘱服药,适当运动,维持心情舒畅,做好血糖监测,可以哺乳的患者应坚持母乳喂养,产褥期禁止性生活及盆浴,保持会阴清洁,做好避孕措施,产后42 d回医院复查。
[1] 唐雪萍.妊娠合并糖尿病56例临床分析及护理体会[J].现代医药卫生,2010,26(17):2674.
[2] 王月玲.糖尿病合并妊娠患者的健康教育及护理[J].全科护理,2011,9(22):2062.
[3] 庞建红.妊娠合并糖尿病的临床分析及护理研究[J].吉林医学,2014,35(22):5071.
[4] 陈巧玉,伍彦芬,李 玟.对妊娠合并糖尿病孕妇实施护理干预的效果分析[J].中国医药指南,2013,11(24):413.
[5] 覃绍芳.妊娠期糖尿病对妊娠结局的影响分析[J].吉林医学,2013,34(26):5343.

