恶性肠梗阻手术风险的评估
李辉,冯志鹏,高鹏,王静,王培戈
(青岛大学医学院附属医院,山东 青岛 266003 1 急诊内科; 2 急诊普外科)
恶性肠梗阻手术风险的评估
李辉1,冯志鹏2,高鹏2,王静2,王培戈2
(青岛大学医学院附属医院,山东 青岛 266003 1 急诊内科; 2 急诊普外科)
目的 评价联合应用急性生理学和慢性健康状况评分Ⅱ(APACHE-Ⅱ)、改良手术并发症和死亡率评分系统(POSSUM)手术侵袭度评分对恶性肠梗阻手术风险及预后的预警作用。方法 回顾性分析148例恶性肠梗阻手术病例,探讨其临床结果与评分系统的关系。结果 死亡组、并发症组和无并发症组APACHE-Ⅱ评分分别为17.69±5.06、12.72±4.55、9.03±3.36,组间比较差异均有显著性(F=10.65,q=4.16~8.44,P<0.01)。死亡组、并发症组和无并发症组手术侵袭度评分分别为15.81±3.12、13.65±2.54、12.45±2.86,死亡组手术侵袭度评分高于并发症组和无并发症组(F=40.73,q=2.45、4.43,P<0.05)。结论 APACHE-Ⅱ评分系统可较准确地评估恶性肠梗阻病人的手术风险和预后;改良POSSUM手术侵袭度评分可对恶性肠梗阻手术方式的选择起指导作用。
肠梗阻;肿瘤;急性病生理学和长期健康评价;改良POSSUM评分;外科手术;危险性评估
恶性肠梗阻(MBO)是晚期癌症病人的常见并发症。其手术危险性大,术后并发症发生率和术后死亡率均较高[1-2]。本研究联合应用急性生理学和慢性健康状况评分Ⅱ(APACHE-Ⅱ)及改良手术并发症和死亡率评分系统(POSSUM)中的手术侵袭度评分对148例恶性肠梗阻病例进行病情评估,探讨其对恶性肠梗阻手术风险预警作用。
1 资料与方法
1.1一般资料
2008年9月—2013年2月,我院收治的148例资料完整的恶性肠梗阻病例,男87例,女61例;年龄为24~95岁,平均年龄62.2岁,中位年龄61岁;病程6 h~10 d。均有腹胀、腹痛,大便习惯改变或便血史,肛门停止排气、排便58例。本组病例均经纤维结肠镜或术后病理检查确诊。梗阻部位:小肠27例,右半结肠28例,横结肠12例,左半结肠23例,乙状结肠34例,直乙状结肠交界或直肠24例。Dukes分期:A期1例(降结肠癌并肠套叠),B期35例,C期35例,D期77例。根据UICC的TNM分期(1997年):Ⅰ期1例,Ⅱ期35例,Ⅲ期36例,Ⅳ期76例。原发性结直肠癌92例;转移癌56例,其中结直肠癌复发18例,胃癌术后转移19例,卵巢癌术后转移11例,小肠恶性间质瘤1例,其他肿瘤转移7例。148例病人中急诊手术45例,非急诊手术103例。行一期切除吻合术37例;二期手术29例,其中先切除肿瘤并近端造瘘,以后再行肠吻合闭瘘12例;由于肿瘤广泛转移无法切除或全身情况差不能耐受长时间手术而行捷径手术者82例。术后出现并发症29例,其中切口感染19例、肺部感染6例、腹腔感染5例、胸腔积液1例、肺栓塞1例、肠瘘1例,经积极治疗后均痊愈;死亡16例。
1.2评分方法
入院后即开始监测生命体征,24 h内行血气分析、肝肾功能及血常规检查,作为计算APACHE-Ⅱ评分的指标,对部分病人进行动态评分监测(包括术前、术后或入院后1 d、3 d、1周及2周等)。
1.2.1APACHE-Ⅱ评分 ①急性生理学指标:包括生命体征、pH值、血电解质、血常规、格拉斯哥昏迷分度表(GCS)等12项参数。②慢性健康状况:伴随重要脏器功能不全者加分,其中非手术病人或急症手术后病人加5分,择期手术后病人加2分。③年龄:45岁以上者加分,其中45~54岁加2分,55~64岁加3分,65~74岁加5分,≥75岁加6分。以上3项积分之和总值为0~71分[3]。
1.2.2改良的POSSUM评分系统手术侵袭度评分以手术时间、总失血量、腹腔污染、恶性肿瘤和手术类别5个指标代表手术侵袭程度, 评分标准见表1。
2 结 果
死亡组、并发症组、无并发症组APACHE-Ⅱ评分比较,差异均有显著意义(F=10.65,q=4.16~8.44,P<0.01)。死亡组手术侵袭度评分高于并发症组和无并发症组(F=40.73,q=2.45、4.43,P<0.05)。见表2。
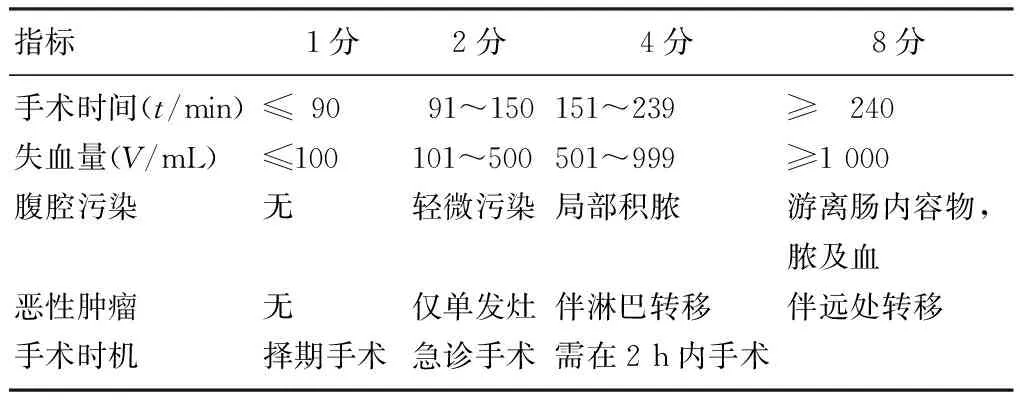
表1 改良的手术侵袭度指标及评分
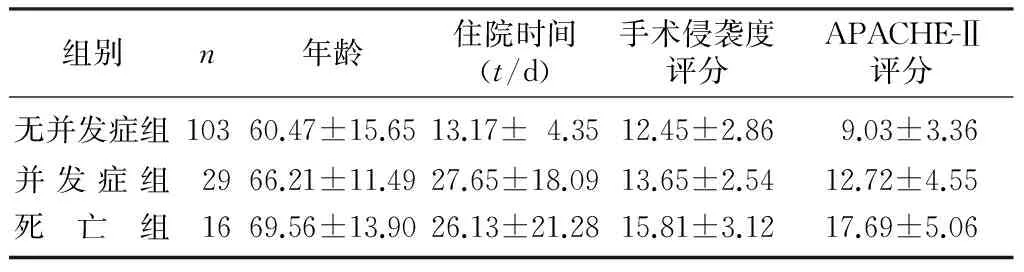
组别n年龄住院时间(t/d)手术侵袭度评分APACHE-Ⅱ评分无并发症组10360.47±15.6513.17±4.3512.45±2.869.03±3.36并发症组2966.21±11.4927.65±18.0913.65±2.5412.72±4.55死 亡 组1669.56±13.9026.13±21.2815.81±3.1217.69±5.06
3 讨 论
恶性肠梗阻为临床上常见的急腹症之一。文献报道晚期原发性或转移性肿瘤并发肠梗阻的发生率为5%~43%。最常见并发肠梗阻的原发肿瘤为结直肠癌、卵巢癌和胃癌[4-5]。手术治疗仍然是恶性肠梗阻的主要治疗方法之一。但晚期肿瘤并发肠梗阻病人术后并发症发生率和病死率较高,已有研究结果显示,手术病死率为5%~32%,并发症发生率为10%~50%[1,6]。因此,应用危重病评分预警系统,评估恶性肠梗阻病人的病情危重程度和预后,用以指导临床治疗有很大的实际意义。
已证实APACHE-Ⅱ评分系统对判断外科重症病人病情和预后有重要临床意义[7-8]。POSSUM系统可以预测大部分外科手术的并发症发生率和病死率[9]。TEKKIS等[10]改良POSSUM系统,从手术侵袭度评分6个指标中选取4个,即手术大小、腹腔污染、手术急缓和肿瘤分级指标,认为其更适合结直肠手术病情和预后评估。
本文研究结果显示,死亡组、并发症组及无并发症组APACHE-Ⅱ评分比较差异均有显著性。表明APACHE-Ⅱ评分与恶性肠梗阻病人术后并发症发生率和病死率密切相关,APACHE-Ⅱ评分可较准确地评估恶性肠梗阻病人的手术风险和预后。恶性肠梗阻治疗成功与否受多种因素的影响,如梗阻程度、病变类型、肿瘤临床分期、总体预后(之前和未来可能进行的抗肿瘤治疗)以及病人的健康和体力状况等[11]。目前,手术治疗仍然是恶性肠梗阻的主要治疗方法之一,但应严格掌握手术适应证。手术的同时,亦应注意手术损伤控制。本文结果显示,死亡组手术侵袭度评分显著高于并发症组和无并发症组,随着手术侵袭度评分升高,其术后并发症发生率及死亡率亦升高。APACHE-Ⅱ评分≥17分时,手术侵袭度评分≥14分病例的病死率为87.50%(7/8),显著高于手术侵袭度评分<14分病例的25%(2/8);APACHE-Ⅱ评分≥14分时,手术侵袭度评分≥14分者术后并发症发生率为78.95%(15/19),显著高于手术侵袭度评分<14分病例的61.54%(8/13),提示手术创伤较大亦是导致恶性肠梗阻术后并发症及死亡的原因之一。对于身体条件差或晚期癌症的病人,手术应该选择能最快、最安全和最有效地解除梗阻、缓解症状的术式,包括肠切除吻合术、旁路手术、单纯造口术[11]。最近,可扩张的金属支架(SEMS)已经被越来越多用于治疗幽门、近端小肠和结肠梗阻。对于晚期癌症病人,亦可选择单纯性结肠支架置入术。
作者认为,恶性肠梗阻病人手术方式的选择主要依据梗阻程度、病变类型、肿瘤临床分期及病人健康和体力状况等,而术前进行APACHE-Ⅱ评分可对病情和预后进行有效评估。对于APACHE-Ⅱ评分较高者,改良的POSSUM手术侵袭度评分可对手术创伤有预警作用。
[1] NAGULA S, ISHILL N, NASH C, et al. Quality of life and symptom control after stent placement or surgical palliation of malignant colorectal obstruction[J]. J Am Coll Surg, 2010,210(1):45-53.
[2] RIPAMONTI C I, EASSON A M, GERDES H. Management of malignant bowel obstruction [J]. Eur J Cancer, 2008,44(8):1105-1115.
[3] KNAUS W A, ZIMMERMAN J E, WAGNER D P, et al. APACHE——acute physiology and chronic health evaluation:a physiologically based classification system[J]. Crit Care Med, 1981,9(8):591-597.
[4] KROUSE R S. Surgical management of malignant bowel obstruction[J]. Surg Oncol Clin N Am, 2004,13:479-490.
[5] 吕兵兵,徐斌,周振理. 2 020例肠梗阻病因及治疗分析[J]. 中国中西医结合外科杂志, 2010,16(6):638-640.
[6] WONG T H, TAN Y M. Surgery for the palliation of intestinal obstruction in advanced abdominal malignancy[J]. Singapore Med J, 2009,50(12):1139-1144.
[7] 王培戈,李辉,李世宽,等. 改良APACHE-Ⅱ评分对结直肠癌并急性肠梗阻患者术后并发症的预测价值[J]. 中华胃肠外科杂志, 2011:4(14):257-260.
[8] 袁东,于海初. 脓毒症血清降钙素原与APACHEⅡ评分的相关性[J]. 青岛大学医学院学报, 2012,48(1):42-44.
[9] SAH B K, ZHU Z G, CHEN M M, et al. Effect of surgicalwork volume on postoperative complication: superiority of specialized center in gastriccancer treatment[J]. Langenbeck’s Arch Surg, 2009,394(1):41-47.
[10]TEKKIS P P, PRYTHERCH D R. Development of a dedicated risk-adjustment scoring system for colorectal surgery (colorectal POSSUM) [J]. BR J Surg, 2004,91(9):1174.
[11]于世英,王杰军,王金万,等. 晚期癌症患者合并肠梗阻治疗的专家共识[J]. 中华肿瘤杂志, 2007,29(8):637-640.
(本文编辑 马伟平)
ASSESSMENT OF THE RISK OF SURGERY FOR MALIGNANT BOWEL OBSTRUCTION
LIHui,FENGZhipeng,GAOPeng,WANGJing,WANGPeige
(Department of Emergency, The Affiliated Hospital of Qiingdao University Medical College, Qingdao 266003, China)
ObjectiveTo evaluate the operation risk and prognosis warning effect using both APACHE-Ⅱand modified POSSUM scoring system on malignant bowel obstruction (MBO).MethodsA retrospective analysis of 148 cases of MBO was done to investigate the relationship between the clinical results and scoring system.ResultsThe APACHE-Ⅱ scores of death group, complication group and no-complication were 17.69±5.06, 12.72±4.55, and 9.03±3.36, respectively, the differences between the three groups were statistically significant (F=10.65,q=4.16-8.44,P<0.01); That of POSSUM in the death group, complication group and no-complication group were 15.81±3.12, 13.65±2.54, and 12.45±2.86, respectively (F=40.73;q=2.45,4.43;P<0.05).ConclusionAPACHE-Ⅱ scoring system can accurately assess the operation risk and prognosis of patients with MBO, and the modified POSSUM plays a guidance in the option of surgery for this condition.
intestinal sbstruction; neoplasms; APACHE; modified POSSUM score; surgical procedures, operative; risk assessment
2014-06-17;
2014-10-06
李辉(1984-),男,硕士研究生。
王培戈(1966-),男,硕士,主任医师,硕士生导师。
R656
A
1008-0341(2015)01-0024-03

