多囊卵巢综合征伴SH 患者内分泌代谢特征及临床意义
任明委
多囊卵巢综合征(polycystic ovary syndrome,PCOS)是中青年女性中比较常见的一种内分泌综合征,其主要临床特征为高胰岛素血症、胰岛素抵抗、高雄激素血症以及长期无排卵或者少排卵。 目前,关于PCOS 的发病机制尚未完全明确, 多数研究学者认为该病与自身甲状腺功能减退有密切关系[1]。临床调查显示[2],15%~40%的PCOS 患者伴有亚临床甲状腺功能减退症(subclinical hypothyroidism,SH)。本研究对PCOS 伴SH 患者的内分泌代谢特征进行了研究,旨在为临床治疗提供参考依据。
1 对象与方法
1.1 研究对象 采取简单随机抽样法选择2012年8 月~2014 年2 月我院收治的PCOS 患者作为研究对象,入选标准:入组前3 个月未使用降糖调脂、促排卵、月经调节等药物;年龄18~45 岁;签署知情同意书,自愿参加本研究。 排除标准:甲状腺功能减退、甲状腺功能亢进症;合并全身慢性基础疾病者;第一次月经在3 年以内者; 其他疾病所致多囊卵巢、 月经紊乱以及性激素异常者。 共纳入174 例PCOS 患者,年龄19~41(27.9±3.6)岁。同时另选取同期门诊健康体检女性80 例作为对照组,年龄20~42(28.1±3.9)岁。根据促甲状腺激素(TSH)水平分为伴SH 组和无SH 组。
1.2 方法
1.2.1 临床特征调查 采用统一格式的调查问卷,由同一人员进行调查,调查内容包括家族疾病史、用药史、生育史、月经史、臀围、腰围、身高和体重等,并计算体重指数(BMI)和腰臀比(WHR)。
1.2.2 激素检测 月经干净后3~5 d 抽取研究对象静脉血5 ml,采用罗氏e170 全自动电化学发光仪检测患者的游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、TSH、性激素结合球蛋白(SHBG)、催乳素、雌二醇、总睾酮、卵泡刺激素(FSH)和黄体生成素(LH),并计算游离雄激素指数(FAI)和LH/FSH 值。
1.2.3 糖脂代谢检测 通过日立7600 全自动生化分析仪检测患者血糖指标和血脂指标,包括高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C)、总胆固醇、甘油三酯、空腹胰岛素(FINS)、空腹血糖水平,并计算胰岛素抵抗指数(HOMA-IR)和胰岛β 细胞功能指数(HOMA-β)[3]。
1.3 观察指标 比较PCOS 患者与健康对照组临床特征、激素水平,比较PCOS 患者不同TSH 水平者的激素和糖脂代谢水平,比较伴SH 组和无SH 组患者临床特征、激素和糖脂代谢水平;采取免疫化学发光法进行TSH 检测, 试剂盒由美国Beckman Coulter 公司生产,严格按照说明书操作进行。根据检查结果, 其中TSH 水平在0.27~4.20 μIU/ml 者为无SH,在4.21~10.00 μIU/ml 者为伴SH[4];根据四分位法,将患者分为0.27~1.71 μIU/ml、1.72~3.13 μIU/ml、3.14~4.82 μIU/ml、4.83~8.94 μIU/ml 四个亚组,比较不同TSH 水平患者之间的激素和糖脂代谢水平[5]。
1.4 统计学方法 所有数据均采用SPSS20.0 软件进行统计分析,计量资料以±s 表示,不同组别及不同时间段比较采用方差分析, 两两比较采用Bonferroni 法,两组间比较采用独立样本t 检验,P <0.05 为差异有统计学意义。
2 结果
2.1 PCOS 患者TSH水平 PCOS 患者TSH 水平在1.53~8.94 μIU/ml 之间,平均(4.59±1.32)μIU/ml。其中41 例 水 平 在4.20~10 μIU/ml 之 间,PCOS 伴SH 发生率23.56%;无SH 者133 例(76.44%)。
2.2 3 组激素水平及临床特征比较 无SH 组、伴SH 组患者BMI、WHR、LH、 总睾酮、TSH、FAI、LH/FSH 均高于对照组,SHBG 水平低于对照组(P <0.05); 伴SH 组催乳素、TSH 均高于无SH 组, 雌二醇、FT3、FT4均低于无SH 组(P <0.05),见表1。
2.3 PCOS 患者伴SH 组与无SH 组糖脂代谢水平比较 伴SH 组甘油三酯水平显著高于无SH 组(P <0.05),其他血脂指标和FINS 两组间无显著差异(P >0.05),见表2。
2.4 PCOS 患者不同TSH 水平激素和糖脂代谢水平比较 不同TSH 水平PCOS 患者之间,激素和糖脂代谢水平比较差异无统计学意义(P >0.05,表3)。
3 讨论
本研究中,无SH 和伴SH 的PCOS 患者TSH 水平均显著高于健康人群,与余芳等[5]的研究结果基本一致。 最近的研究发现[6],PCOS 患者TSH 水平升高与促性腺激素释放激素受体3′-UTR 中的基因片段rs1038426 变异有密切关系。 由此可以推测,PCOS 患者的甲状腺轴可能与垂体- 性腺轴存在着相互影响、相互作用的关系,从而引起PCOS 患者出现TSH 水平程度不同的升高。 同时在本研究中发现, 虽然伴SH 患者的FT3、FT4 水平均低于无SH患者, 但伴SH 患者的TSH 水平却显著高于无SH患者。 该发现与王颖等[7]的研究结果较为接近,其机制尚不清楚, 可能是当甲状腺激素处于较低水平时,其负反馈作用导致PCOS 患者出现TSH 升高。
目前,对于PCOS 伴SH 对催乳素、雌二醇是否存在影响存在争议。 部分研究学者认为[8],PCOS 伴SH 患者催乳素、雌二醇水平与无SH 患者无明显差异。 但本研究表明,PCOS 伴SH 患者催乳素水平显著高于无SH 患者, 雌二醇水平显著低于无SH 患者,与临床研究基本一致[9]。 引起PCOS 伴SH 患者催乳素、雌二醇水平出现变化的原因可能为当甲状腺激素水平较低时,可能会使得芳香化酶活性逐渐降低或者合成减少, 从而引起雌激素合成减少;当甲状腺激素水平降低时,增加了促甲状腺素释放激素的分泌,而促甲状腺素释放激素具有抵消多巴胺抑制催乳素合成的作用,从而使得催乳素增强了合成和释放。
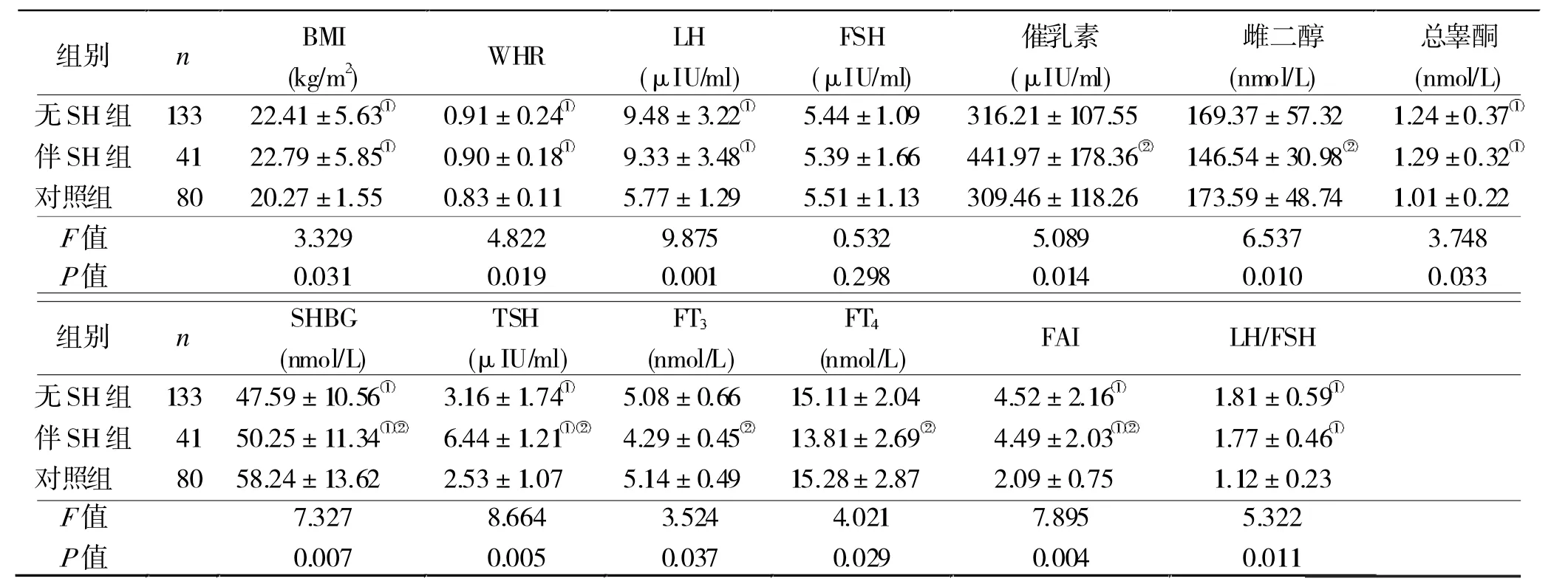
表1 3组激素水平及临床特征比较

表2 PCOS 患者伴SH 组和无SH 组糖脂代谢水平比较
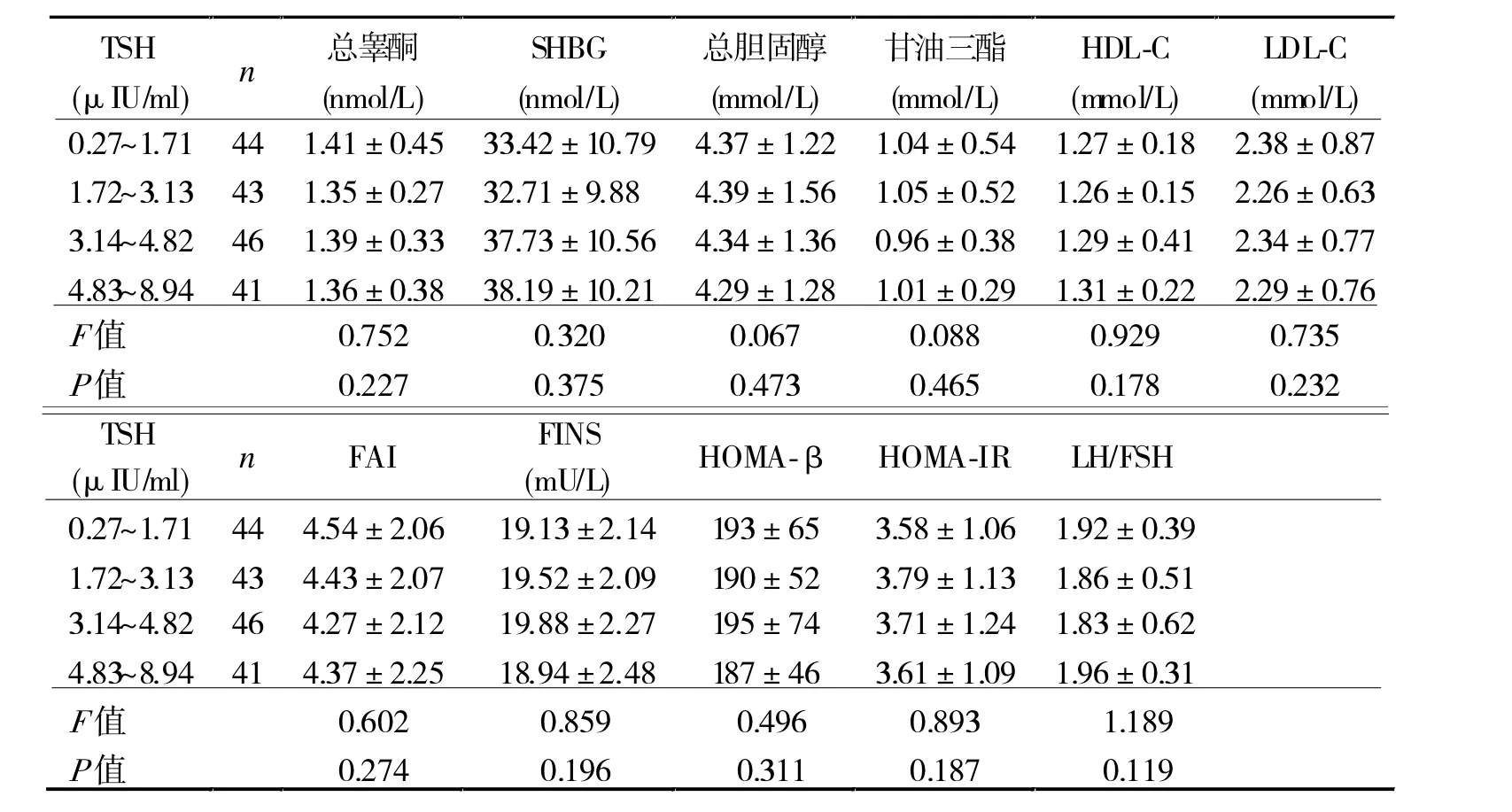
表3 PCOS 患者不同TSH 水平激素和糖脂代谢水平比较
在本研究中发现, 虽然伴SH 组总胆固醇、HDL-C、LDL-C 均较无SH 组有所升高, 但差异并不显著, 而甘油三酯伴SH 组水平显著高于无SH 组。Ganie 等[10]的研究显示,PCOS 伴SH 患者的甘油三酯水平明显高于无SH 患者,与本研究结果一致。 当甲状腺激素水平降低时,脂肪分解的作用也逐渐减弱,而且甲状腺激素的不足使得脂类物质底物利用效率增强,促进了甘油三酯合成,从而导致PCOS 患者的血脂水平不断升高。 由此可以看出,SH 对PCOS 患者的血脂代谢存在影响,但具体是对LDL-C或甘油三酯存在影响尚不能进行明确定论,这可能与患者生活方式、心理状况、年龄等有一定关系。 不过对于PCOS 伴SH 对血糖代谢影响无较大争议,大部分研究成果显示[11],PCOS 伴SH 患者空腹血糖、HOMA-IR 和HOMA-β 与 无SH 患 者 比 较 无 明 显 差异,与本研究结果一致。 同时,笔者对PCOS 患者不同TSH 水平之间激素和糖脂代谢水平进行了比较,结果显示,不同TSH 水平之间激素和糖脂代谢水平无较大差异,提示不同TSH 水平对PCOS 患者糖脂代谢无较大影响。因此,对PCOS 患者糖脂代谢是否存在异常不能仅仅依靠TSH 水平高低进行判断。
综上所述,PCOS 伴SH 患者对血脂代谢存在影响,要定期进行血脂和甲状腺功能筛查,以便及时给予血脂调节。 同时,在随后的研究当中,应当扩大样本量,综合考虑患者生活方式、对象年龄、心理状况等因素, 从而准确评估PCOS 伴SH 血脂代谢异常的类型,以为临床治疗提供更准确的理论依据。
[1] Celik C, Abali R, Tasdemir N, et al. Is subclinical hypothyroidism contributing dyslipidemia and insulin resistance in women with polycystic ovary syndrome[J]? Gynecol Endocrinol,2012,28(8):615-618.
[2] Mueller A, Schofl C, Dittrich R, et al. Thyroid-stimulating hormone is associated with insulin resistance independently of body mass index and age in women with polycystic ovary syndrome[J]. Hum Reprod, 2009,24(11):2924-2930.
[3] Benetti-Pinto CL, Berini Piccolo VR, Garmes HM, et al.Subclinical hypothyroidism in young women with polycystic ovary syndrome: an analysis of clinical, hormonal, and metabolic parameters[J]. Fertil Steril, 2013, 99(2): 588-592.
[4] 李美芝. 妇科内分泌学[M]. 北京: 人民军医出版社, 2001: 197.
[5] 余芳, 吴绮霞, 张遇娴. 青春期PCOS 患者甲状腺激素与胰岛素抵抗的关系[J]. 中国妇幼保健研究, 2013, 24(1): 117-118.
[6] Batista MC, Duarte Ede F, Borba MD, et al. Trp28Arg/Ile35Thr LHB gene variants are associated with elevated testosterone levels in women with polycystic ovary syndrome [J]. Gene, 2014,550(1): 68-73.
[7] 王颖,王祎驰,田英,等.多囊卵巢综合征患者血清甲状腺激素水平的变化及意义[J]. 陕西医学杂志,2011, 40(8): 994-995.
[8] Goodarzi MO, Dumesic DA, Chazenbalk G, et al. Polycystic ovary syndrome: etiology, pathogenesis and diagnosis [J]. Nat Rev Endocrinol, 2011, 7(4): 219-231.
[9] Glintborg D, Altinok M, Mumm H, et a1. Prolactin is associated with metabolic risk and cortisol in 1007 women with polycystic ovary syndrome[J]. Hum Reprod, 2014, 29(8): 1773-1779.
[10] Ganie MA, Laway BA, Wani TA, et al. Association of subclinical hypothyroidism and phenotype, insulin resistance, and lipid parameters in young women with polycystic ovary syndrome[J].Fertil Steril, 2011, 95(6): 2039-2043.
[11] Fonseca HP, Brondi RS, Piovesan FX, et al. Anti-Mullerian hormone and insulin resistance in polycystic ovary syndrome[J].Gynecol Endocrinol, 2014, 30(9): 667-670.

