地诺前列酮栓促宫颈成熟管理规范对妊娠结局的影响
蒋湘 单震丽 刘铭 许传露 钱小虎 王晔 袁英 刘丹
(同济大学附属第一妇婴保健院妇产科,上海 200040)
·论著·
地诺前列酮栓促宫颈成熟管理规范对妊娠结局的影响
蒋湘单震丽刘铭许传露钱小虎王晔袁英刘丹
(同济大学附属第一妇婴保健院妇产科,上海200040)
摘要目的:比较地诺前列酮栓促宫颈成熟管理规范实施前后的妊娠结局,探讨其促宫颈成熟的安全性。方法: 回顾分析2012年9月—2014年2月在同济大学附属第一妇婴保健院使用地诺前列酮栓促宫颈成熟并分娩的612例产妇的临床资料,2013年4月起地诺前列酮栓促宫颈成熟管理规范实施,通过比较管理规范实施前后的母婴结局及不良反应发生率,探讨其对妊娠结局的影响。结果:2013年4月管理规范实施前有449例产妇使用地诺前列酮栓促宫颈成熟,管理规范实施后有163例。共413例(67.5%)引产成功,管理规范实施后48 h内、24 h内及12 h内引产成功率均略低于规范实施前,但差异均无统计学意义。总剖宫产率为27.1%,管理规范实施前后剖宫产率差异无统计学意义。2组新生儿Apgar评分及入住重症监护病房率差异均无统计学意义。规范实施后宫缩过频过强以及羊水粪染的发生率较规范实施前显著降低,差异有统计学意义(P<0.05);规范实施前后子宫过度刺激的发生率、绒毛膜羊膜炎可能的发生率差异无统计学意义。2组均无羊水栓塞和会阴严重裂伤并发症的发生。结论:地诺前列酮栓是比较安全有效的促宫颈成熟及引产的方法,管理规范的实施有助于保障母婴安全及减少不良妊娠结局发生。
关键词地诺前列酮栓;促宫颈成熟,妊娠结局;不良反应
引产是产科最常见的操作之一。英国一项研究[1]表明,引产率持续增长了近20年,2011年及2012年引产率分别高达23.7%及23.3%。宫颈成熟度是影响引产成功率的关键因素。地诺前列酮栓(前列腺素E2,prostaglandin E2,PGE2)于1995年经美国食品与药品监督管理局批准用于足月引产前促宫颈成熟。循证医学证据也已经证实,PGE2可以明显提高宫颈成熟度及引产成功率,降低剖宫产率。因此,美国妇产科医师协会(American College of Obstetricians and Gynecologists,ACOG)[2]、英国国家卫生与临床优化研究院(National Institute for Health and Clinical Excellence,NICE)[3]和加拿大妇产科医师协会(Society of Obstetricians and Gynecologists of Canada,SOGC)[4]制定的指南均推荐PGE2作为首选的促宫颈成熟的方法。2005年PGE2被批准进入中国后曾一度广泛应用,但在使用过程中也发现其可能引起子宫过度刺激、羊水粪染、急产及其相关并发症,这使其安全性受到各方面质疑[5],尤其是可能造成羊水栓塞、会阴严重裂伤等严重并发症。考虑到一些并发症的发生可能与药物使用不规范有关,本研究比较了地诺前列酮栓促宫颈成熟管理规范实施前后的妊娠结局,以探讨地诺前列酮栓促宫颈成熟的安全性。
1资料与方法
1.1一般资料回顾分析2012年9月—2014年2月管理规范实施前后,于同济大学附属第一妇婴保健院使用地诺前列酮栓促宫颈成熟并分娩的612例产妇的临床资料。2013年4月起正式实施管理规范,2013年4月管理规范实施前使用地诺前列酮栓促宫颈成熟的449例产妇为对照组,管理规范实施后的163例为研究组。所有病例符合PGE2使用适应证[6],包括妊娠足月(从妊娠第38周开始)时促宫颈成熟,Bishop评分<6分,单胎头先露,有引产指征而无母婴禁忌证。排除标准[6]:PGE2使用禁忌证(哮喘、青光眼、严重肝肾功能不全等);急产史的经产妇或有3次以上足月产史;瘢痕子宫妊娠;有子宫颈手术史或宫颈裂伤史;已临产;Bishop评分≥6分;盆腔炎活动期;前置胎盘或不明原因出血;妊娠>38周臀位或横位;胎儿宫内窘迫;正在应用缩宫素。
1.2研究方法根据宫颈成熟度选择适宜人群,按照说明书上的用法正确置药,并参考ACOG指南[2]改进我院PGE2管理规范。管理规范包括使用前的评估、知情同意书、置药后的母儿监测以及产程的监测和管理。关键点在于规范置药前主治医师的评估,置药后的监测流程和严格取药指征。置药期间每2~4 h监测并记录母体的生命体征、自觉症状、宫缩、胎心率、胎儿电子监护(cardiotocography,CTG)及有无不良反应,并制作填写相应的PGE2观察记录表。严格规定取药指征和送入产房加强监测指征。
比较管理规范实施前后使用PGE2促宫颈成熟的妊娠结局,回顾分析2组病例宫缩异常、羊水粪染、胎儿宫内窘迫(使用电子胎心监护三级判读系统)、产前感染率、引产成功率、新生儿1 min及5 min Apgar评分、新生儿入住重症监护病房(intensive care unit,ICU)率等母儿结局。宫缩过频定义为宫缩>5次/10 min,30 min CTG提示胎心正常[7];宫缩过强指1次宫缩的持续时间≥120 s,CTG提示胎心正常[7];子宫过度刺激指宫缩过频或过强,且CTG异常。引产效果评定标准:48 h内分娩为引产成功[7],48 h后分娩或尚未临产为无效。体温升高(≥38 ℃)合并下述1项或1项以上标准诊断为临床绒毛膜羊膜炎[7]:(1)白细胞计数>15×109/L;(2)孕妇心率>100次/min;(3)持续胎心基线偏快(>160次/min);(4)子宫压痛;(5)阴道分泌物异味。

2结果
2.1一般资料比较管理规范实施前后2组产妇的一般资料差异无统计学意义,见表1。
2.2母婴结局比较共413例(67.5%)引产成功,研究组引产成功率(66.9%)略低于对照组(67.7%),但差异无统计学意义(P>0.05),2组缩宫素应用率差异无统计学意义(P>0.05)。研究组48 h、24 h内及12 h内引产成功率略低于对照组,但差异无统计学意义(P>0.05)。总剖宫产率为27.1%,2组剖宫产率差异无统计学意义(P>0.05)。2组剖宫产指征包括社会因素62例、产程阻滞41例、胎儿宫内窘迫29例、引产失败26例,另包括产前发热6例、产前出血1例、子痫1例。对照组新生儿1 min Apgar评分小于4分仅有1例,小于7分3例;研究组仅2例1 min Apgar评分小于7分,无新生儿1 min Apgar评分小于4分。所有新生儿5 min Apgar评分均大于7分。研究组新生儿ICU入住率较对照组有所降低,但差异无统计学意义(P>0.05)。2组均无羊水栓塞、会阴严重撕裂等严重并发症的发生。见表2。
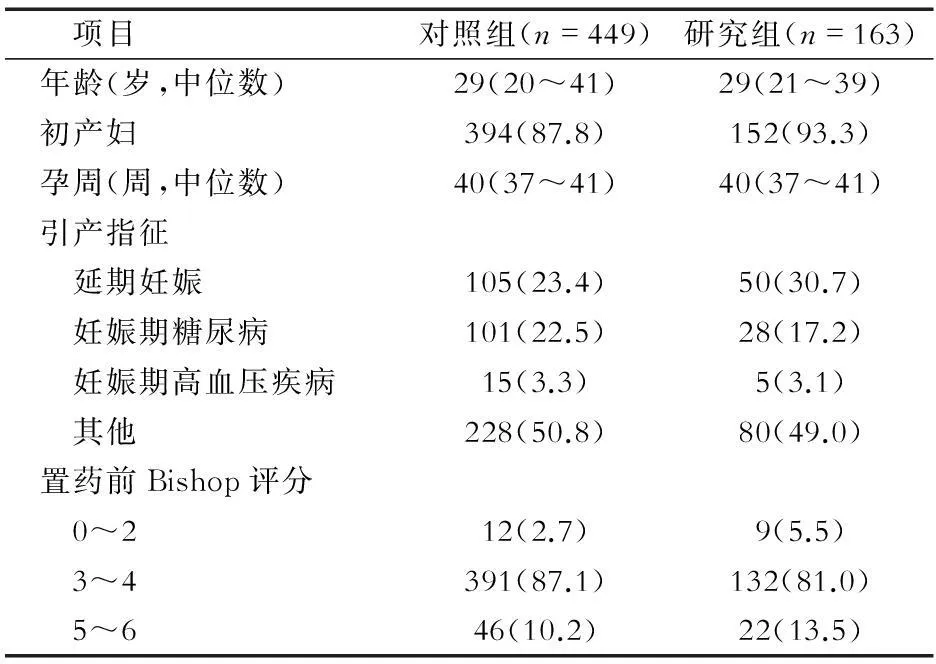
表1 管理规范实施前后2组产妇的一般资料比较 (n,%)

表2 管理规范实施前后2组母婴结局比较 (n,%)
2.3不良反应2组总的宫缩过频过强、子宫过度刺激、羊水粪染及绒毛膜羊膜炎可能发生率分别为7.2%、3.6%、13.9%及3.8%。研究组宫缩过频过强以及羊水粪染的发生率较对照组显著降低,差异有统计学意义(P<0.05);子宫过度刺激的发生率、绒毛膜羊膜炎可能发生率也有降低趋势,但差异无统计学意义(P>0.05),见表3。
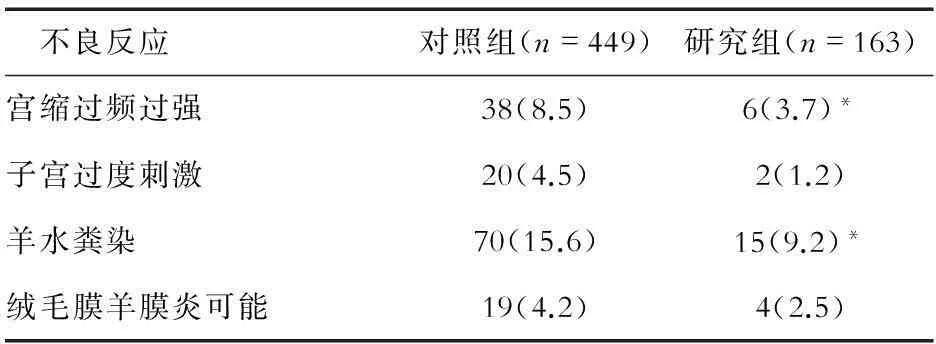
表3 管理规范实施前后2组产妇不良反应比较 (n,%)
注:与对照组比较,*P<0.05
3讨论
应用PGE2促宫颈成熟和引产是ACOG、NICE及SOGC等首选推荐的方法之一,尤其在阴道分娩成功率、使用及孕妇接受程度等方面具有很大优势。在我国,PGE2在产科临床中的应用也相当广泛,但近两年来开始有学者质疑其安全性,尤其在造成胎儿窘迫、羊水污染、宫缩异常、急产、会阴严重裂伤及羊水栓塞等方面。本研究认为,PGE2可比较有效而安全地促宫颈成熟,规范性使用有助于保障母婴安全、减少不良妊娠结局发生。
PGE2的有效性已经在临床实践中得到证实。2014年Cochrane文献对70个随机对照试验中的11 487例产妇进行系统综述,结果发现与无治疗、安慰对照组比较,阴道PGE2用药可显著提高24 h内阴道分娩成功率且各种剂型间差异无统计学意义[8]。对于不同剂型的PGE2的引产成功率,各研究报道不一,Edwards等[7]报道61.5%,国内[9]报道80%左右;原因可能和纳入的研究人群不同有关,还与引产成功率的定义以及影响引产成功率及阴道成功分娩的其他因素如产次、孕周、宫颈成熟度、胎儿大小等因素有关。本研究中,虽然80%以上产妇宫颈Bishop评分仅3~4分,48 h内的引产成功率仍达67.5%,总剖宫产率27.1%;考虑到部分患者因为社会因素要求剖宫产,并未进行充分的阴道试产,故实际的引产成功率可能更高。
有关应用PGE2后的不良反应,国内外文献均有报道,常见的不良反应包括母体发热、手抖以及宫缩过频过强、子宫过度刺激、羊水粪染、绒毛膜羊膜炎甚至子宫破裂等。2010年有研究[10]通过对27项随机对照研究中的3532例产妇进行系统综述发现,阴道药物引产的子宫收缩异常发生率较机械性引产高,如文献[4,11]报道,阴道PGE2凝胶或栓剂宫缩过频发生率5%~14%,但对妊娠结局影响似乎不显著;在Pennell等[11]对阴道PGE2凝胶的研究中,宫缩过频发生率为14%, 其中9%胎心正常,4%胎心变化不典型,仅1%存在明确异常胎心变化而需剖宫产终止妊娠;虽然阴道药物引产时羊水粪染发生率较机械性引产方法有所升高,有报告[9]中羊水粪染发生率达10%,但对新生儿结局似乎无显著不良影响。Heinemann等[12]通过系统综述发现,阴道PGE2与机械性引产比较产妇感染率高,但对新生儿感染无显著影响。子宫破裂仅见于个别报道。国内郑剑兰等[9]的研究中,54例产妇中2例(3.7%)发生子宫过度刺激;王晓宇等[5]研究中的50例产妇中过频宫缩16例(32%),发热6例(12%)、胃肠道反应5例(10%)、急产6例(12%);崔金晖等[13]报告的51例中5例(9.8%)子宫过度刺激,4例(7.8%)羊水粪染,7例(13.7%)急产。本研究中总的宫缩过频及羊水粪染发生率高于国外报道,低于国内其他报道,子宫过度刺激发生率低于国内报道,绒毛膜羊膜炎发生率低于国外报道,考虑可能和药物应用过程中操作规范执行不严格以及取药指征把握不严格、延迟取药时间有关。有研究发现引产与羊水栓塞的发生有关,在Knight等[14]的文献综述中,荷兰及英国引产和羊水栓塞发生的相关系数分别为5.6[95%可信区间(CI):1.5~20.9及3.5(95%CI):1.9~6.7],且在各种引产方法中以地诺前列酮和羊水栓塞相关性最为显著,澳大利亚数据显示相关系数达3.4(95%CI:1.3~9.0),但本研究中无羊水栓塞发生,这与羊水栓塞发生率较低而本研究样本量有限有关。
本研究通过比较地诺前列酮栓管理规范实施前后的临床结局发现,规范实施后的引产成功率略低而剖宫产率略高,但差异无统计学意义。规范实施后多数不良反应的发生率较规范实施前显著减少,如宫缩过频过强、羊水粪染;子宫过度刺激的发生率、绒毛膜羊膜炎可能发生率也有所降低,但差异无统计学意义。在新生儿预后指标方面,出生Apgar评分及ICU入住率在规范实施后均较之前略低,但差异无统计学意义,考虑可能和样本量较小有关。
综上所述,规范地诺前列酮栓的临床应用对改善临床预后尤其是降低一些不良反应的发生率具有重要意义,进一步扩大研究样本有助于临床医师更客观全面地了解其对新生儿预后的影响等。
参考文献
[1]Osterman MJ,Martin JA.Recent declines in induction of labor by gestational age[J].NCHS Data Brief,2014,(155):1-8.
[2]ACOG Committee on Prsctice Bulletins—Obstetrics.ACOG Practice Bulletin No.107:Induction of labor[J].Obstet Gynecol,2009,114(2 Pt 1):386-397.
[3]Induction of labour(CG70) www.nice.org.uk/CG70.
[4]Leduc M,Biringer A,Lee L,et al.Induction of Labour[J].J Obstet Gynaecol Can,2013,35(9):840-860.
[5]王晓宇,李斌,范颖.双球囊扩张、欣普贝生及催产素促宫颈成熟的疗效及安全性比较[J].山东医药,2014,54(16):72-74.
[6]欣普贝生临床应用规范专家组.欣普贝生临床应用规范专家共识[J].中国实用妇科与产科杂志,2013,29(12):996-998.
[7]Edwards RK,Szychowski JM,Berger JL,et al.Foley catheter compared with the controlled-release dinoprostone insert:a randomized controlled trial[J].Obstet Gynecol,2014,123(6):1280-1287.
[8]Thomas J,Fairclough A,Kavanagh J,et al.Vaginal prostaglandin(PGE2 and PGF2a) for induction of labour at term[J].Cochrane Database Syst Rev,2014,6:CD003101.
[9]郑剑兰,付景丽,张小琼,等.双球囊导管及0.8 mm控释地诺前列酮栓在促宫颈成熟与引产方面的随机对照研究[J].中华妇产科杂志,2011,46(8):610-612.
[10]Vaknin Z, Kurzweil Y, Sherman D. Foley catheter balloon vs locally applied prostaglandins for cervical ripening and labor induction: a systematic review and metaanalysis [J]. American journal of obstetrics and gynecology, 2010, 203(5): 418-429.
[11]Pennell CE,Henderson JJ,O'Neill MJ,et al.Induction of labour in nulliparous women with an unfavourable cervix:a randomised controlled trial comparing double and single balloon catheters and PGE2 gel[J].BJOG,2009,116(11):1443-1452.
[12]Heinemann J, Gillen G, Sanchez-Ramos L, et al. Do mechanical methods of cervical ripening increase infectious morbidity: A systematic review [J]. American journal of obstetrics and gynecology, 2008, 199(2): 177-187; discussion 187-178.
[13]崔金晖,滕奔琦,伍玲,等. 宫颈扩张球囊与控释地诺前列酮栓用于足月妊娠促宫颈成熟的临床研究 [J]. 中华同产医学杂志, 2013, 16(10): 622-625.
[14]Knight M,Berg C,Brocklehurst P,et al.Amniotic fluid embolism incidence,risk factors and outcomes:a review and recommendations[J].BMC pregnancy Childbirth,2012,12:7.
Effect of Management Specification of Cervical Ripening with Dinoprostone Suppository on Pregnancy Outcome
JIANGXiangSHANZhenliLIUMingXUChuanluQIANXiaohuWANGYeYUANYingLIUDanDepartmentofObstetricsandGynecology,FirstMaternityandInfantHospitalAffiliatedtoTongjiUniversity,Shanghai200040,China
AbstractObjective:To compare the pregnancy outcome before the implementation of management specification of cervical ripening with dinoprostone suppository with that after the implementation and explore its safety for cervical ripening. Methods:The clinical data of 612 puerperants, who received cervical ripening with dinoprostone suppository and delivered in First Maternal and Infant Hospital Affiliated to Tongji University during Sep 2012 and Feb 2014, were retrospectively analyzed.The management specification of cervical ripening with dinoprostone had been implemented since Apr 2013.The maternal and neonatal outcomes, as well as the rate of adverse reactions, before and after the implementation of management specification of cervical ripening with dinoprostone suppository were compared with each other, so as to explore its effects on pregnancy outcome. Results: There were 449 puerperants receiving cervical ripening with suppository before the implementation of management specification in Apr 2013 and 163 cases after that.Totally 413 cases(67.5%) were induced labour successfully.The success rates of inducting labor within 48 h,24 h and 12 h after the implementation of management specification were lower than that before the implementation of management specification, but there was no significant difference.The cesarean rate was 27.1% and there was no statistically significant difference between the cesarean rate before the implementation of management specification and that after the implementation.There was no statistically significant difference in Apgar score and admission rate to ICU between the two groups.The incidence rates of tachysystole and hypertonus,meconium-stained amniotic fluid after the implementation of specification were significantly lower than that before the implementation, and the difference was statistically significant(P<0.05).There was no statistically significant difference regarding the incidence rates of uterine hyperstimulation and the clinical chorioamnionitis.There was no occurrence of complications as amniotic fluid embolism and severe perineal laceration. Conclusions: Dinoprostone suppository is a safe and effective method for cervical ripening and labor induction.The implementation of management specification is conducive to protecting maternal and infant and reducing the adverse pregnancy outcomes.
Key WordsDinoprostone suppository;Cervical ripening;Pregnancy outcome;Adverse reactions
通讯作者刘铭,E-mail: liuming7678@163.com
中图分类号R 714
文献标识码A

