乳腺肿瘤患者的超声弹性成像技术与彩超诊断分析
湖北恩施自治州鹤峰县中心医院功能科(湖北 恩施 445800)
陈嫦娥
乳腺肿瘤患者的超声弹性成像技术与彩超诊断分析
湖北恩施自治州鹤峰县中心医院功能科(湖北 恩施 445800)
陈嫦娥
目的研究超声弹性成像技术联合彩色多普勒超声进行乳腺肿瘤的诊断价值。方法对357例乳腺肿瘤患者展开研究,采用两种不同的检查方式进行诊断,行超声弹性成像技术诊断的为对照组,行超声弹性成像技术联合多普勒彩色超声检查诊断的为研究组,对比两种检查方式的诊断的准确性。结果研究组与病理诊断比较无明显差异。对照组诊断灵敏性、准确率、特异性、误诊率及漏诊率与病理诊断比较χ2=13.83、8.29、5.10、10.47、7.21,P<0.05,差异有统计学意义。两组检查方式诊断灵敏性、准确率、特异性、误诊率及漏诊率与病理诊断比较χ2=3.88、4.69、5.10、4.01、4.66,P<0.05,差异有统计学意义。结论超声弹性成像技术联合多普勒彩色超声对临床乳腺肿瘤患者进行诊断准确率、特异性以及灵敏度均较超声弹性成像诊断高,促进临床对肿块良恶性的判断,有利于临床对乳腺肿瘤的尽早确诊,保证疗效,具有较高的临床使用价值。
乳腺肿瘤;超声弹性成像技术;彩色多普勒超声
乳腺癌在中国女性恶性肿瘤中位居第二,早期对此病的发现,并进行确诊,有助于后期临床治疗方案的制定,提高患者生存率并改善其生活质量[1]。当今临床应用于乳腺检查的方式多种多样,最常见的为乳腺触诊、超声、乳腺钼靶、乳腺红外线扫描等,超声检查凭借自身特有优势,如灵敏度高、特异性高、准确率高等,广泛应用于临床检查中,超声弹性成像技术可对乳腺组织进行定征分析,既保证临床诊断的准确性,又减少穿刺等为患者带来的痛苦,降低检查费用。其与彩色多普勒超声联合应用对乳腺癌的早期诊断具有重要意义[2]。为探索临床诊断准确性较高、安全有效的检查方式,笔者采用超声弹性成像技术以及彩色多普勒超声对357例乳腺肿瘤患者进行确诊,取得较满意效果,现展述如下。
1 资料与方法
1.1 一般资料选取乳腺外科2011年11月~2014年11月门诊及住院部收治的接受手术治疗的357例乳腺肿瘤患者为基础研究对象。所有入选对象均经病理证实,357例患者中共486个乳腺肿瘤,301个良性病灶,185个恶性病灶。患者均为女性,年龄最小18岁,最高68岁,平均年龄(41.3±2.1)岁;乳腺肿瘤直径在0.5cm~4.6cm,平均直径(2.1±0.9)cm。入选对象前期均未进行任何化疗与放疗,治疗后均经病理组织学证实。排除乳腺增生患者以及妊娠期妇女[3]。采用两种不同的检查方式进行诊断,分析比较其优劣。
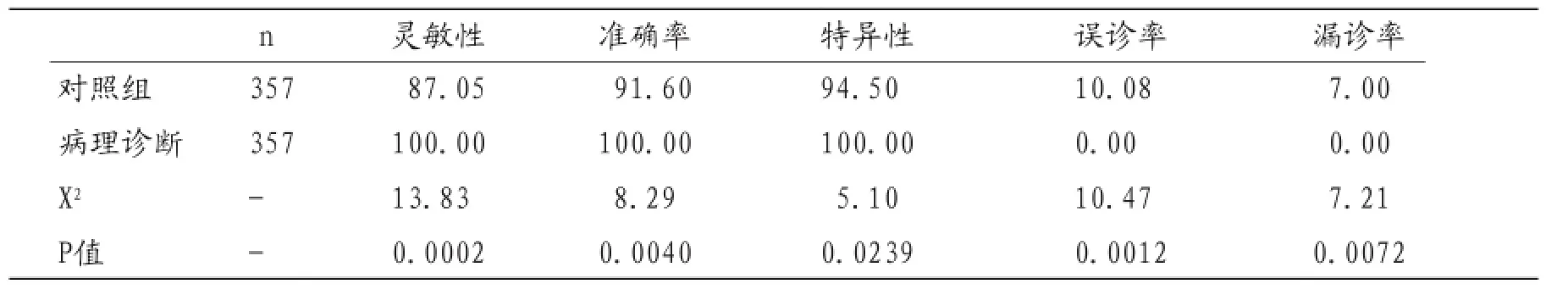
表1 对照组诊断率与病理诊断比较(n;%)
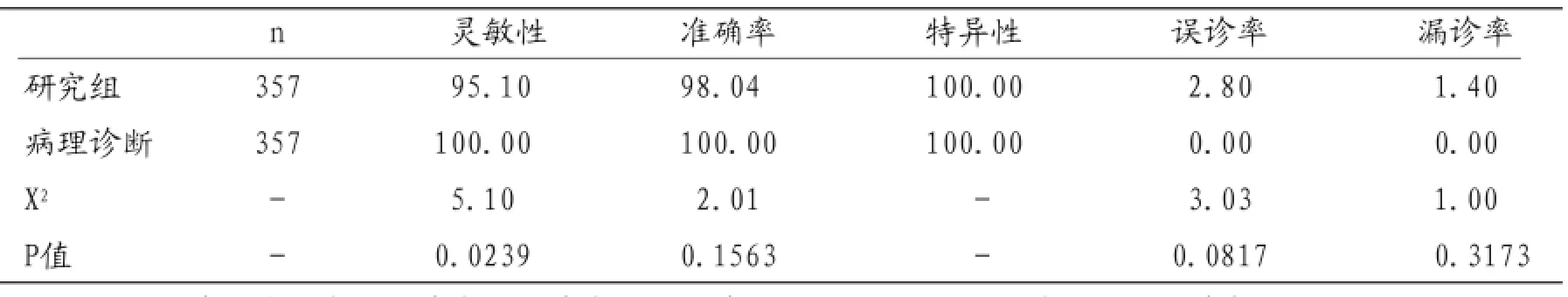
表2 研究组诊断率与病理诊断比较(n;%)
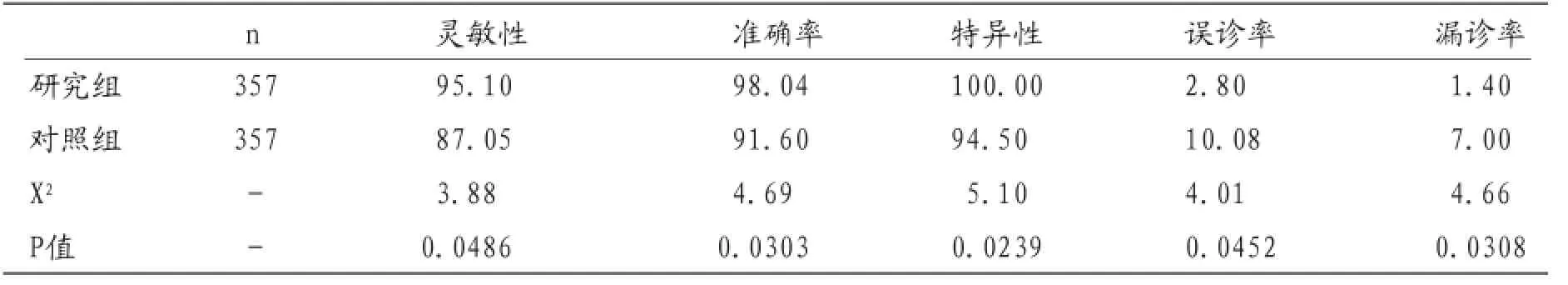
表3 两组诊断率比较(n;%)
1.2 检查方式采用飞利浦iu22彩超诊断仪进行检查,线阵探头,频率:7.0~12.0MHz。患者仰卧病床,充分暴露双侧乳房,平静呼吸。首先对病灶进行常规检查,通过多个切面仔细观察病灶直径大小、形态与边界情况,根据成像观察组织内部回声与周围组织关系。常规探查患侧腋窝、病灶周围淋巴结是否存在肿大情况。检查完毕后采用彩色多普勒超声检查,主要观察病灶周边及肿块内部血流情况,并根据检查结果记录相应血流信号分级。最后采用超声弹性成像检查,探头缓慢深入并轻触碰肿块,给予<10%的外力加压,探头方向与皮肤表面保持垂直,肿块呈现位置尽量调整至肿块中心位置,将感兴趣区图像调大致肿块面积2倍左右。声像位置前方触及皮下脂肪组织,后方触及胸大肌,然后调整到EI操作界面进行双幅实时观察。首先进行二维图像扫查,再观察超声弹性成像图像,取得相对稳定声像图时进行肿块纵横切面检查,根据图像进行评分。
1.3 观察指标①彩色多普勒超声根据ADIER血流信号进行分级[4]:肿瘤内部未探测到血流信号为0级;探测血流信号微量,且伴细棒状或1到2个点状肿瘤血管为1级;探测血流信号中等量,且伴长度接近甚至超过肿瘤半径的血管或3到4个点状血管为2级;探测血流信号较多,伴5个及以上点状血管或2条较长血管为3级。0级和1级评估为良性病灶,2级和3级评估为恶性病灶。②超声弹性成像技术参照Itoh5分法进行评分[5]:评分1~3分提示良性肿瘤,评分4~5分提示恶性肿瘤。③灵敏度=真阳性人数/(真阳人数性+假阴性人数)×100.0%;特异性=真阴性人数/(真阴性人数+假阳性人数)×100.0%;准确率=(真阳性人数+真阴性人数)/总人数×100.0%。
1.4 统计学分析研究数据采用SPSS14.0软件进行统计学分析,计数资料以频数(%)形式表示,并进行χ2检验,如果两组数据比较P值<0.05,则认为两组对比数据之间的差异有显著统计学意义。
2 结 果
2.1经病理学组织诊断357例患者中共486个乳腺肿瘤,其中301个良性病灶,185个恶性病灶。对照组(超声弹性成像)对乳腺肿瘤诊断真阴性206例、假阴性18例、真阳性121例、假阳性12例。36例发生误诊,25例发生漏诊。具体见表1。
2.2研究组(超声弹性成像联合彩色多普勒超声)对乳腺肿瘤诊断真阴性214例、假阴性7例、真阳性136例、假阳性0例。10例发生误诊,5例发生漏诊。具体见表2。
2.3两种诊断方式间进行比较,具体见表3。
3 讨 论
乳腺肿瘤是乳腺癌主要的症状和体征,一般为单个,形态大小不定,质硬且韧。症状转移主要为腋下、锁骨上及颈部淋巴结增大。乳腺肿瘤的性质常在肿块形成时就已经确定,少数随着病情发展而由良性转变为恶性[6]。乳腺恶性肿块呈浸润性生长,其与周围组织的粘连程度与肿块的生长时间呈正相关,肿块生长的时间越长,则其与周围组织的粘连越严重,受压以后位移越小。乳腺囊性增生症被认为是乳腺癌的癌前病变,恶变率为2~4%,患乳腺癌的危险性增加2~3倍[7]。影像学表现为多形性或者是异质性钙化灶,X线呈小线虫状,线样分布,呈现大小不规则的钙化灶,所以和乳腺癌X线显示为交叉性。此类患者需要做大量细致的跟进检查工作,以便在恶性病变的早期就对其进行确诊。
本文研究中对乳腺肿瘤患者采用不同的检查方式进行诊断,并与病理组织诊断进行比较,同时进行组间比较。通过对研究数据的分析可得:对照组检查方式对乳腺肿瘤诊断灵敏性为87.05%,准确率为91.60%,特异性为94.50%;研究组检查方式灵敏性为95.10%,准确率为98.04%,特异性为100.00%;以临床病理诊断为标准,研究组患者与其比较无明显差异(P>0.05),对照组与其比较具有明显差异(P<0.05),研究组与对照组比较,P<0.05,具有显著差异性。说明超声弹性成像技术联合彩色多普勒超声对乳腺肿瘤的诊断灵敏度高、准确率高以及特异性高的特点,对临床乳腺癌的早期诊断具有重要意义。我国如今使用的乳腺肿瘤疾病筛查方法为超声检查。常规超声是检查乳腺肿瘤最为常用的方法,临床主要利用常规超声判断肿块的病理性质,然常规超声不能评价肿块的软硬度,而肿块的软硬度又与其良恶性有关,故在对乳腺肿块进行评估时,不能鉴别肿块的良恶性[8]。弹性成像是利用组织的硬度以及肿块在弹力图及灰阶声像图中形态大小的差异来进行区分实性肿块的。恶性病灶在弹力图上的硬度较良性硬,且其所呈图像更暗。超声弹性成像检查无辐射,操作简单,可以用于普查,且能够评估病灶的软硬度,能够客观的评估病灶的相对硬度。且其能够客观的反映不同生物组织的弹性特征,为乳腺肿瘤的确诊提供更多的依据[9]。Gruber,R.等学者发现,恶性病灶内纤维组织增生明显,会截图上后方回声衰减明显,弹性图上边缘轮廓清晰。恶性病变边界复杂不规则,与周围组织联系紧密,牵拉周围的结缔组织,位移差,相对应变小,弹性系数大[10]。然而超声弹性成像也有其局限性,也可能导致误诊。对照组误诊率为10.08%、漏诊率为7.00%高于研究组的2.80%、1.40%。因此根据本研究结果建议临床采用两种检查方式联合使用,以提高临床诊断的准确率。
综上所述,超声弹性成像技术联合彩色多普勒超声对乳腺肿瘤进行诊断可有效鉴别其良恶性,并具有较高的准确率、特异度和灵敏性,具有较高的临床使用价值。
1. 李卫新,詹浩辉,程敬亮等.乳腺癌和乳腺纤维腺瘤的DCE-MRI鉴别诊断(附49例分析)[J].中国CT和MRI杂志,2011,09(2):29-31,48.
2. 邱建国,潘解萍,喻少波等.多层螺旋CT在诊断结缔组织病肺间质病变致肺动脉高压中的价值[J].中国CT和MRI杂志,2011,09(2):21-24.
3. 杨舟,张鹏.超声萤火虫联合弹性成像技术对乳腺肿瘤良恶性倾向的判断价值[J].临床和实验医学杂志,2014,13(3):218-221.
4. 董永兴,孙鹏飞.乳腺癌诊断和疗效评价的MRI研究进展[J].中国CT和MRI杂志,2014,17(2):117-120.
5. 徐晚虹,吕国荣,李拾林等.三维彩色直方图血流定量分析在乳腺肿瘤诊断中的应用价值[J].中国超声医学杂志,2011,27(4):307-309.
6. 吴国昌,李伟,胡茂清等.1H-MRS在乳腺肿瘤中的应用研究[J].中国CT和MRI杂志,2012,10(4):47-49.
7. 温静.超声弹性成像技术结合彩色多普勒超声诊断乳腺肿瘤的研究[J].实用医学杂志,2012,28(10):1669-1670.
8. Jung,H.J.,Hahn,S.Y.,Choi,H.-Y. et al.Breast sonographic elastography using an advanced breast tissuespecific imaging preset: Initial clinical results[J]. Journal of Ultrasound in Medicine,2012,31(2):273-280.
9. 陈丽,章春泉.超声弹性成像在乳腺良恶性肿块鉴别诊断中的应用[J].中国全科医学,2012,15(27):3201-3203.
10.Gruber,R.,Jaromi,S.,Rudas,M. et al.Histologic work-up of non-palpable breast lesions classified as probably benign at initial mammography and/or ultrasound (BI-RADS category 3)[J].European Journal of Radiology,2013,82(3):398-403.
(本文编辑: 唐润辉)
Analysis on Ultrasonic Elastography Color Doppler Ultrasonography for Patients Breast Tumor
ObjectiveThis paper is to discuss diagnostic value of ultrasonic elastography combining color Doppler ultrasonography on breast tumor.MethodsThree hundred and fifty seven patients with breast cancer were studied, two different approaches were applied to diagnose, patients in the control group were subject to ultrasonic elastography, and patients in the research group were subject to ultrasonic elastography technology combining color Doppler ultrasonography examination and diagnosis, and diagnostic accuracies of two examination modes were compared.ResultsThere was no obvious difference in pathological diagnosis on patients in the research group. The comparison in diagnosis sensitivity, accuracy, specificity, misdiagnosis rate, missed diagnosis and pathological diagnosis satisfied X2=13.83, 8.29, 5.10, 8.29 and 5.10 (P<0.05), and differences were statistically significant. The comparisons in diagnosis sensitivity, accuracy, specificity, misdiagnosis rate, missed diagnosis and pathological diagnosis of patients in two group satisfied X2=3.88, 4.69, 5.10, 4.69 and 5.10 (P < 0.05) respectively, and the differences were statistically significant.ConclusionsUltrasonic elastography combining color Doppler ultrasonography delivers high ultrasonography elasticity imaging diagnosis in diagnosis accuracy, specificity and sensitivity on patients with breast cancer, promotes clinical judgment on benign and malignant mass, makes for clinical diagnosis on breast tumor as early as possible, and guarantees the efficacy, posing high value of clinical services.
Breast Tumor; Ultrasonic Elastography; Color Doppler Ultrasonography
R737.9
A
10.3969/j.issn.1672-5131.2015.03.16
陈嫦娥
2015-01-21

