脂肪肝对肝切除术及术后并发症的影响
阴法文,刘 宁
(山东省肥城矿业中心医院,山东 肥城 271608)
脂肪肝对肝切除术及术后并发症的影响
阴法文,刘 宁
(山东省肥城矿业中心医院,山东 肥城 271608)
目的探讨脂肪肝对肝切除术及术后并发症的影响。方法选择初次行肝切除术的肝癌患者316例,根据是否合并脂肪肝分为脂肪肝组(n=74)和非脂肪肝组(n=242)。比较2组术前的临床资料、手术情况及并发症发生情况,分析并发症的危险因素。结果脂肪肝组年龄、BMI、合并糖尿病比例均明显高于非脂肪肝组(P均<0.05)。脂肪肝组手术时间、阻断时间均明显长于非脂肪肝组(P均<0.05),失血量、输红细胞及输血率明显高于非脂肪肝组(P均<0.05)。脂肪肝组并发症Ⅱ级比例最高,其次为Ⅰ级;非脂肪肝组并发症Ⅰ级比例最高,其次为0级。脂肪肝组并发症比非脂肪肝组严重(P<0.05)。输血、脂肪肝是术中、术后并发症发生的独立危险因素。结论脂肪肝会对肝癌患者肝切除术的实施及并发症造成一定程度的影响。因此,在制定手术方案时应充分考虑脂肪肝影响,以改善患者预后。
脂肪肝;肝切除术;并发症;肝癌
手术是治疗肝癌的主要手段,随着手术技术的进步及手术经验的积累,肝切除术安全性明显提高。而人们生活水平的提高及饮食结构的改变,使营养过剩呈普遍现象,脂肪肝的发生率也在逐年增加,已成为最常见的肝脏病变[1]。已有研究表明,肝脂肪变性可影响肝癌术后肝功能及并发症的发生[2]。肝脂肪变对肝脏手术疗效及安全性的影响已引起广大临床医生的重视,然而与之相关研究较少。本研究对本院收治的初次行肝部切除术的肝癌患者进行回顾性研究,观察肝脂肪变对肝切除疗效及安全性的影响,为肝癌患者手术治疗提供参考。
1 临床资料
1.1一般资料 选择2008年1月—2013年6月我院肝胆外科住院部收治的肝癌患者316例,均为初次行肝切除术,肝病等级为Child-Pugh A级,术前未接受任何治疗。根据是否合并脂肪肝分为脂肪肝组74例,非脂肪肝组242例。脂肪肝诊断参照《中国肝病诊疗管理规范》[3]。均于术后HE染色病理切片确诊为肝恶性肿瘤。
1.2方法
1.2.1肝切除范围的确定 0段:单纯肿瘤剜除术;1段:单一肝段切除或楔形切除;2段:左外叶、右前叶、右后叶切除;3段:左半肝、中肝切除;4段:右半肝切除;5段:扩大肝切除,包括左、右三叶切除。大范围切除指切除范围≥3段,小范围切除<3段。
1.2.2收集患者临床资料 包括性别、年龄、体质量指数(BMI),有无糖尿病,是否伴肝硬化、门静脉高压等。详细记录手术方式、肝切除范围、肝门阻断时间、手术时间、术中失血量、输血量、住院时间、住ICU时间。术前、术后均进行生化指标检查,主要包括肌酐(Cr)、白蛋白(ALB)、丙氨酸转氨酶(ALT)、天冬氨酸转氨酶(AST)、总胆红素(TBil)、直接胆红素(DBil)、凝血酶原时间(PT)和前清蛋白(PA)。
1.3观察指标 观察2组术中及术后30 d内并发症、死亡情况,分析并发症的危险因素。
1.4判定标准 根据严重程度将并发症分为6个等级。0级:无并发症;Ⅰ级:无需特殊治疗的并发症,包括切口感染、肝周积液、胸腔少量积液、电解质紊乱等;Ⅱ级:需药物治疗的并发症,包括肺炎、膈下积液感染、尿路感染等;Ⅲ级:需再次手术、穿刺等有创治疗的并发症,包括术后腹腔内出血、胆漏或膈下大量积液伴感染;Ⅳ级:脏器功能不全或危及生命的并发症,包括心、肝、肾衰竭及肺梗死等;Ⅴ级:术后并发症引起死亡。肝功能不全临床表现:黄疸、肝腹水或肝性脑病,血清胆红素(serum bilirubin,SB)及血氨水平持续增高、PT延长、白蛋白降低等。肝功能衰竭诊断:术后第5天PT<正常值的50%且SB>50 μmol/L。
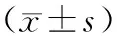
2 结 果
2.12组术前一般资料比较 2组性别、血Cr、ALB、ALT、AST、TBil、DBil、PT、PA比较均差异无统计学意义(P均>0.05),脂肪肝组年龄、BMI、合并糖尿病率明显高于非脂肪肝组(P均<0.05)。见表1。
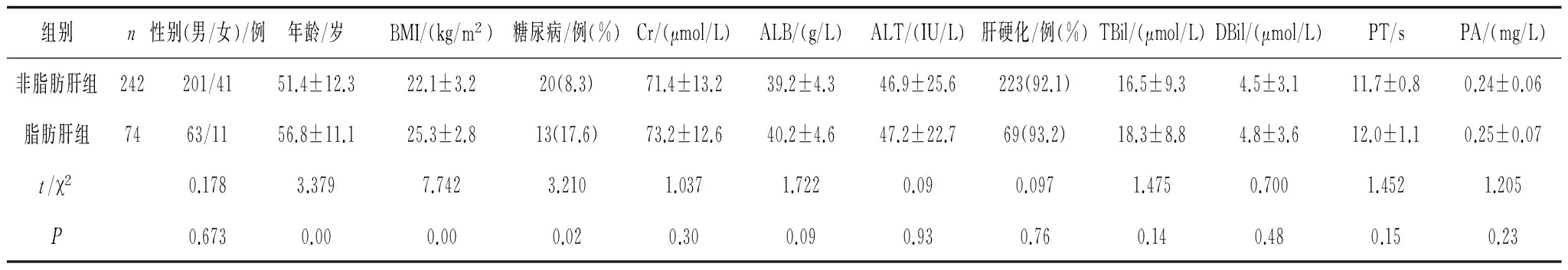
表1 2组临床资料比较
2.22组手术情况比较 脂肪肝组手术时间、阻断时间均明显长于非脂肪肝组(P均<0.05),失血量、输红细胞及输血率均明显高于非脂肪肝脏(P均<0.05),2组切除肝段、切除部位(左或右)及切除范围比较差异无统计学意义(P>0.05),见表2。
2.32组术中、术后并发症发生情况比较 脂肪肝组并发症Ⅱ级比例最高,其次为Ⅰ级;非脂肪肝组并发症Ⅰ级比例最高,其次为0级。脂肪肝组并发症比非脂肪肝组严重(P<0.05)。见表3。非脂肪肝组4例术后出现肝功能不全,2例治疗无效死亡,2例痊愈出院,病死率为0.8%(2/242);脂肪肝组2例术后出现肝功能不全,经治疗无效死亡,病死率为2.7%(2/74)。2组病死率比较差异无统计学意义(2=1.621,P=0.20)。
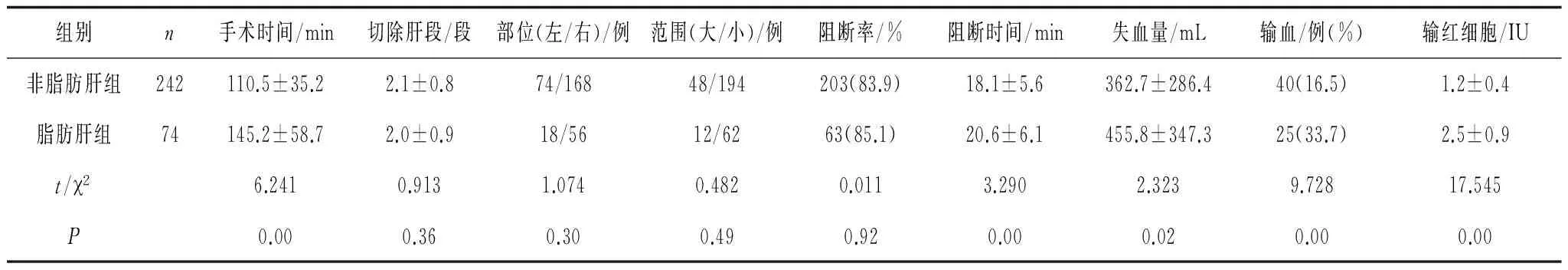
表2 2组手术情况比较
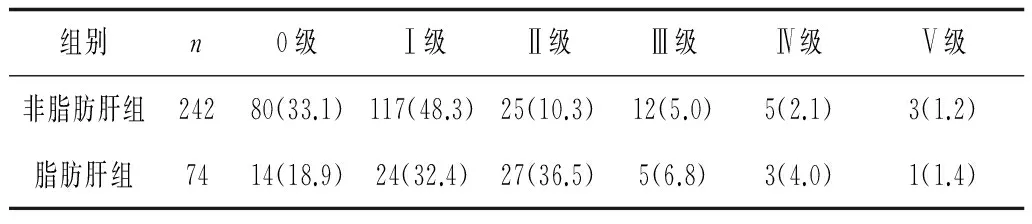
表3 2组并发症情况比较 例(%)
注:2组比较,U=31.817,P<0.005。
2.4各因素对肝脏手术、术后并发症影响 以肝脏手术术后并发症为因变量,患者年龄、性别、BMI、合并糖尿病、脂肪肝、阻断时间、手术时间、出血量、输血量等为自变量,进行Logistic回归分析,结果显示,输血、脂肪肝是术中、术后并发症发生的独立危险因素。见表4。
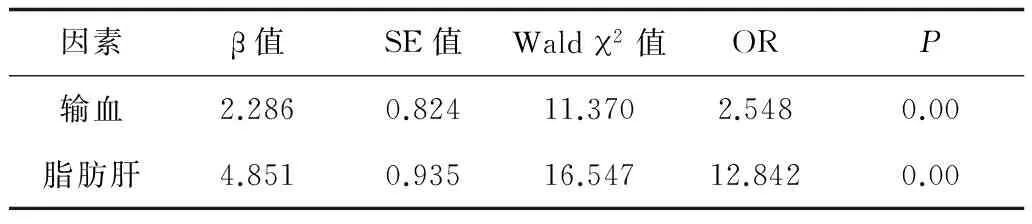
表4 肝脏手术、术后并发症的Logistic回归分析
3 讨 论
脂肪肝是最常见的肝实质性病变,近年来,其患病率呈逐渐增高趋势,肝脏手术患者合并脂肪肝的比例亦随之增加,脂肪肝对肝脏手术及并发症的影响日益受到关注。本研究行肝脏切除术的316例患者中,脂肪肝发生率为23.4%(74/316),通过对2组患者的一般临床资料进行对比发现,2组在性别、血Cr、ALB、ALT、TBil、PA、肝硬化比较差异无统计学意义,但脂肪肝组年龄及BMI、合并糖尿病比例均高于非脂肪组,这与近年来的研究结果相一致[4]。
本研究比较了脂肪肝和非脂肪肝的肝癌患者手术情况,发现合并脂肪肝的患者手术时间、阻断时间较非脂肪肝患者明显延长,术中出血量、输血率、输红细胞率明显增加,这可能与脂肪变使肝组织质地变软、脆性增加,易引起出血、止血相对困难,进而使手术难度增加,延长手术时间有关。术中大量出血可致循环紊乱、各器官灌注障碍,而输血量的增加则会导致凝血功能障碍,诱发严重的并发症;合并脂肪肝的患者术后肝脏合成功能恢复较慢会引起低蛋白血症,若不及时处理则会导致胸腹水的发生[5]。
据研究报道,脂肪肝会对肝癌患者肝切除术的安全性及预后产生影响[6]。本研究对合并脂肪肝的肝癌患者与单纯肝癌患者的术后并发症比较,发现合并脂肪肝的肝癌患者术后并发症的等级明显高于单纯的肝癌患者,提示脂肪肝可能是肝癌患者肝切除术后并发症发生的危险因素。为了进一步了解脂肪肝是否是肝切除术后并发症的危险因素,本研究对相关因素进行Logistic回归分析,结果表明,输血和脂肪肝是肝癌术后并发症发生的独立危险因素,且合并脂肪肝患者术后发生严重并发症的风险度是单纯肝癌患者的12.842倍。脂肪肝可引起能量内环境失调、ATP合成障碍、IL-6信号通路障碍等[7],使肝细胞更易受手术应激的影响,致使肝细胞坏死,影响肝细胞再生;肝切除术中为了减少出血,通常需降低中心静脉压、肝门阻断等手段来控制出血,之后再恢复肝血流灌注则会产生缺血再灌注损伤。脂肪变的肝组织由于存在游离脂肪酸,而这些脂肪酸可破坏线粒体膜,加重线粒体氧化损伤,导致ATP合成减少[8]。肿胀的脂肪肝细胞可致肝血窦管腔的狭窄,加重微循环灌注[9]。灌注量的减少则使肝细胞处于慢性缺氧状态,使脂肪变的肝细胞更易受缺血再灌注损伤[10]。
由于脂肪肝的发生与多种因素如年龄、性别、糖尿病等有关[11],本研究结果表明,肝癌患者合并脂肪肝患者的年龄较大、BMI较高,提示肝癌患者年龄较大、BMI较高者,存在脂肪肝的可能性较大,因此需加强对此类人群的检查,必要时可行肝活检以明确诊断,同时评估脂肪肝的严重程度以及可能对手术及术后并发症的影响,有利于及时处理术中、术后并发症,降低并发症的严重程度。
综上所述,脂肪肝会对肝癌患者肝切除术及并发症造成一定程度的影响。因此,在制定手术方案时应充分考虑脂肪肝可能对手术及并发症的影响,以改善患者预后。然而,脂肪肝术前诊断较困难,年龄、BMI及糖尿病是脂肪肝预示因子,对高BMI、年龄较大、合并糖尿病的肝癌患者,在行手切除前宜行肝穿刺明确是否存在脂肪变,以评估肝脏对手术切除的耐受情况。
[1] 李金萍,丁媛媛,王炳元. 东北地区城市脂肪肝的患病率及其危险因素的流行病学调查[J]. 胃肠病学和肝病杂志,2011,20(7):617-623
[2] Toshiya K,Kazuaki N,Hideki Y,et al. Analysis of the risk factors for early death due to disease recurrence or progression within 1 year afterhepatectomy in patients with hepatocellular carcinoma[J]. World J Surg Oncol,2012,10(7):107-110
[3] 贾继东,魏来,侯金林. 《中国肝病诊疗管理规范》白皮书(节选)[J]. 临床肝胆病杂志,2014:30(3):76-77
[4] 李金萍,丁媛媛,王炳元. 东北地区城市脂肪肝的患病率及其危险因素的流行病学调查[J]. 胃肠病学和肝病学杂志,2011,20(7):617-623
[5] 黄安中,邱双健,王晓颖,等. 肝脏脂肪变性对肝切除术后并发症的影响[J]. 中国临床医学,2009,16(5):736-738
[6] 潘华洋,姜洪池. 无损伤性肝癌手术的预后影响因素[J]. 中华肝胆外科杂志,2012,18(4):318-320
[7] Romancque P,Diaz A,Tapia G. Delayed.ischemic preconditioning protects against liver ischemia-reperfusion injury in vivo[J]. Transplantation Proceedings,2010,(5):1569-1575
[8] Camara-Lemarroy CR,Guzman-de la Garza FJ,Alarcon Galvan G. The effects of NMDA receptor antagonists over intestinal ischemia/reperfusion injury in rats[J]. Eur J Pharmacol,2009,13(1):78-85
[9] 秦红波,曹浩强,华志元,等. 诱导血红素氧合酶-1对脂肪供肝缺血再灌注损伤的影响[J]. 中华实验外科杂志,2009,26(5):62-63
[10] 佘刚, 段云飞,朱峰,等. 远端缺血预处理减轻脂肪肝大鼠肝缺血再灌注损伤[J]. 肝胆胰外科杂志,2014,26(2):46-47
10.3969/j.issn.1008-8849.2015.28.023
R575.5
B
1008-8849(2015)28-3138-03
2014-07-20

