初发脑卒中老年患者生存状况及死亡的相关因素分析*
王广君,周庆博
(1.山东省东营市胜利医院神经内科 257055;2.山东大学第二医院神经内科,济南 250033)
论著·临床研究
初发脑卒中老年患者生存状况及死亡的相关因素分析*
王广君1,周庆博2
(1.山东省东营市胜利医院神经内科 257055;2.山东大学第二医院神经内科,济南 250033)
目的描述初发脑卒中老年患者的生存状况,探讨其死亡的影响因素。方法选取2010年1月至2014年1月山东省东营市胜利医院收治的196例初发脑卒中老年患者,通过随访获得患者的生存状况,随访时间截至2014年7月30日,将因脑卒中死亡的患者归为死亡组,其余归为存活组。采用单因素比较和多因素Logistic回归分析患者死亡的影响因素。结果中位随访时间为41个月,其中有14例患者失访。发病28 d、1年、3年的生存率分别为73.47%、66.81%、58.89%。年龄、并发症、格拉斯哥评分、NIHSS评分及血液白细胞计数是导致患者死亡的独立影响因素(P<0.05)。结论初发脑卒中老年患者的死亡多集中于发病28 d内,高龄、有并发症、格拉斯哥评分降低、NIHSS评分增高及血液白细胞计数增多的患者死亡风险增加。
脑卒中;老年;生存分析;影响因素
脑卒中,即脑血管意外,是一种由各种诱发因素引起的急性脑血液循环障碍性疾病,其发病率、病死率、致残率均位于我国各项疾病的前列[1-2]。据报道[3],我国每年大约有200万新发脑卒中患者,死亡约150万,而存活患者中约有3/4已丧失劳动能力。由于老年人的基础疾病多,病情较危重,脑卒中已经成为老年人最重要的死亡或致残原因之一,给家庭及国家带来极大的负担[4-5]。本研究旨在描述初发脑卒中老年患者的生存状况,分析影响其死亡的相关因素,为临床上早期重点进行诊治提供依据。
1 资料与方法
1.1 一般资料 选取2010年1月至2014年1月期间山东省东营市胜利医院收治的初发脑卒中老年患者196例,纳入标准:(1)符合WHO制订的脑卒中的诊断标准,经头颅CT或MRI证实;(2)年龄大于或等于65岁;(3)首次发作,且发病14 d内;(4)临床资料完整,对本研究知情同意。排除标准:(1)合并有严重的心、肺、肝、肾、内分泌系统、血液系统、恶性肿瘤等原发性疾病者;(2)半年内有颅脑创伤史;(3)短暂性脑缺血发作(TIA);(4)在本院未完成诊疗、中途离院或转院者。196例患者中男109例,女87例,男女比例1.25∶1.00;年龄65~86岁,平均(74.2±7.1)岁。
1.2 方法 患者入院后均进行相关的检查,并进行个体化的治疗。记录全部患者的一般资料、临床表现及入院72 h内的首次辅助检查结果。出院后进行随访,截止日期是2014年7月30日,根据预后将未失访患者分为死亡组和存活组。
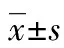
2 结 果
2.1 生存状况 196例患者的中位随访时间为41个月,其中有14例(7.14%)患者失访。至截止日期,共有95例患者死亡,其中因脑卒中死亡者80例,发病当天因脑卒中死亡者22例(11.22%),发病28 d内死亡52例(26.53%),1年生存率为66.81%(95%CI:66.53%~67.05%),3年生存率为58.89%(95%CI:58.64%~59.10%)。
2.2 两组一般资料比较 至截止日期,182例未失访患者中因脑卒中死亡80例,归为死亡组(n=80),因其他原因死亡者15例,存活者87例,归为存活组(n=87)。一般资料方面,死亡组的年龄明显大于存活组(P<0.05),其余资料比较差异无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较
2.3 两组临床表现比较 死亡组的脉搏、呼吸、收缩压、并发症、格拉斯哥评分及NIHSS评分均差异有统计学意义(P<0.05),两组的体温及舒张压比较,差异无统计学意义(P>0.05)。见表2。
2.4 两组临床检验指标比较 死亡组的白细胞(WBC)、三酰甘油(TG)、血清总胆固醇(TC)、PT、血糖(GLU)、肌酐(Cr)及血尿素氮(BUN)等比较差异无统计学意义(P<0.05),见表3。
2.5 Logistic多元回归分析结果 将单因素分析中有统计学意义的变量为自变量,以患者是否死亡为因变量进行Logistic多元回归分析,最终年龄、并发症、格拉斯哥评分、NIHSS评分及WBC进入模型中,是导致患者死亡的独立影响因素(P<0.05)。见表4。

表2 两组临床表现比较[M(QR)]
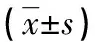
表3 两组临床检验指标比较
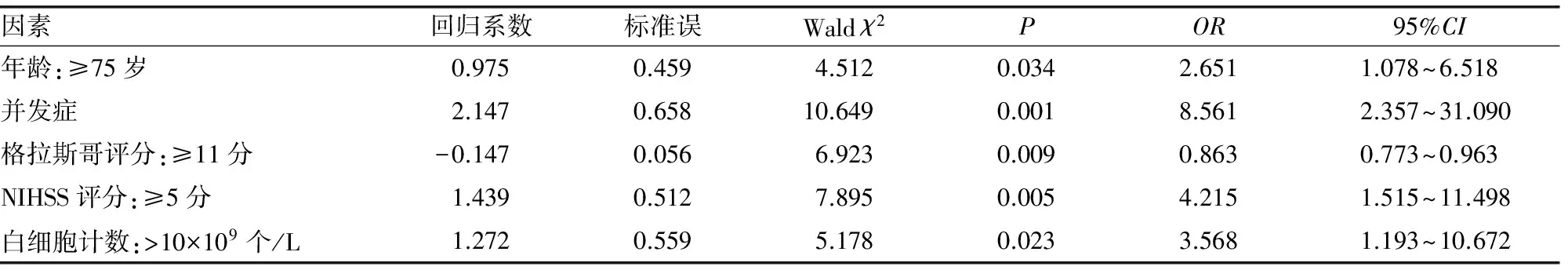
表4 Logistic多元回归分析结果
3 讨 论
脑卒中是导致我国老年人致残或死亡的一个重要原因,可引发卒中后抑郁等疾病,严重影响患者的生活质量[6]。本研究初发脑卒中老年患者中发病28 d、1年、3年的生存率为73.47%,66.81%及58.89%,均低于国内外报道的脑卒中病死率[7-10]。原因可能是本研究选取的是脑卒中老年患者,基础疾病较多,病情较危急,也与各国家或地区的医疗水平、疾病类型、病例的个体差异有关。本研究中脑卒中的死亡患者多发生于前1个月,之后患者的病死率逐渐下降,可见多数脑卒中是急性事件,死亡风险在早期最高,此后逐渐降低。
Modrego等[11]的研究结果表明,年龄是脑卒中患者预后不佳的独立危险因素,本研究结果同样提示大于或等于75岁的脑卒中患者比65~<75岁者的死亡风险更高(P<0.05),这主要是因为年龄越大的患者的脏器衰老更加严重,应激能力也更低,在卒中的打击下更容易诱发全身炎症反应综合征及多器官功能障碍综合征。当患者因脑卒中引起中枢神经系统损伤后,容易导致误吸,再加上老年患者基础疾病较多及侵入性操作,肺部感染的发生率明显升高,这可明显增加脑卒中患者的病死率,预后较差[12-13]。而上消化道出血主要是与卒中引起的应激性胃黏膜损害有关,意识障碍及植物神经功能降低、导尿管的创伤性操作均可增加尿路感染的风险。本研究结果表明,出现并发症的患者死亡风险明显提高(P<0.01),与以往的研究结果一致[14]。格拉斯哥评分包括对患者的睁眼反应、语言反应及肢体运动的评价,分数越高,患者的意识障碍越轻。本研究中格拉斯哥评分越低,患者死亡风险更大(P<0.01),与以往的研究报道一致[15-16]。可见意识状态可以反映患者病情严重程度,脑卒中患者如果出现昏迷,可能出现双侧大脑半球急性的弥散性病变或者累及脑干的网状上行激活系统,此时患者的脑组织损伤更重,死亡风险也更高。NHISS评分是目前最常用的评价脑卒中患者神经功能缺损严重程度的量表之一,其信度和效度也较高,也可用来预测脑卒中患者的预后。以往研究结果表明,患者的NHISS评分越高,脑卒中患者的预后更差。本研究中NIHSS评分大于或等于5分的初发脑卒中老年患者的死亡风险更高(P<0.01)。本研究还发现WBC>10×109个/L患者的死亡风险明显增加(P<0.05),脑卒中患者的动脉粥样硬化常伴随慢性炎症过程,此时如果过多的WBC聚集黏附在血管中,可以加重血管的堵塞,不利于局部的循环。因此,WBC增多与脑卒中的预后密切相关,过高的WBC可加大了患者死亡的风险。
[1]王娟,李志伟,余雨.脑卒中后抑郁的相关因素研究[J].重庆医学,2014,43(24):3165-3167.
[2]刘相佟,温萌,李文琦,等.徐州市脑卒中患者生存质量及相关因素研究[J].现代预防医学,2013,40(4):604-606.
[3]饶明俐.《中国脑血管病防治指南》摘要(一)[J].中风与神经疾病杂志,2005,22(15):388-393.
[4] Joo H,Dunet DO,Fang J,et al.Cost of informal caregiving associated with stroke among the elderly in the United States [J].Neurology,2014,83(20):1831-1837.
[5] Köseoglu BF,Kesikburun B,Oken O.Greater trochanteric pain syndrome:frequency and associated factors in patients with stroke[J].Top Stroke Rehabi,2014,21(5):383-390.
[6] Sun N,Li QJ,Lv DM,et al.A survey on 465 patients with post-stroke depression in China [J].Top Stroke Rehabi,2014,28(6):368-371.
[7]武海滨,龚巍巍,潘劲,等.首次脑卒中患者生存率和死亡影响因素的研究[J].中华流行病学杂志,2014,35(7):812-816.
[8]Zia E,Engstrom G,Sensson PJ,et al.Three-year survival and stroke recurrence rates in patients with primary intracerebral hemorrhage [J].Stroke,2009(40):3567-3573.
[9]刘学东,龙泳,段利平,等.617例缺血型脑卒中患者生存率及死亡影响因素的回顾性研究[J].中华流行病学杂志,2007,28(4):390-393.
[10]Goose De J,Lisette Van R,Fens K,et al.Stroke subtype and mortality:a follow-up study in 998 patients with a first cerebral infarct [J].J Clin Epidemiol,2003(56):262-268.
[11]Modrego PJ,Mainar R,Turull L.Recurrence and survival after first-ever stroke in the area of baojo aragon,spain.A prospective cohort study [J].J Neuro Sci,2004(224):49-55.
[12]徐洪山,陈健,尹健.老年急性脑卒中并发肺部感染的影响因素[J].中国老年学杂志,2013,33(6):1413-1414.
[13]门中华.急性脑卒中合并肺部感染相关因素及对预后的影响[J].中华医院感染学杂志,2012,22(10):2053-2055.
[14]Heuschmann PU,Kolominsky Rabas PL,Misselwitz B,et al.Predictors of in-hospital mortality and attributable risks of death after ischemic stroke:the German Stroke Registers Study Group [J].Arch Intern Med,2004(164):1761-1768.
[15]Baldi G,Altomonte F,Altomonte M,et al.Intracranial haemorrhage in patients on antithrombotics:clinical presentation and determinants of outcome in a prospective multicentric study in Italian emergency departments.[J].Cerebrovasc Dis,2006,22(4):286-293.
[16]杜敢琴,黄丽娜,富奇志,等.脑卒中预后的影响因素分析[J].中华神经医学杂志,2005,4(1):57-59.
Survival status and analysis of related factors of mortality among elderly patients with first-ever stroke*
WangGuangjun1,ZhouQingbo2
(1.DepartmentofMedicalNeurology,HospitalofShandongProvinceDongyingCityVictory,Dongying,Shandong257055,China;2.DepartmentofNeurology,SecondHospitalofShandongUniversity,Jinan,Shandong250033,China)
ObjectiveTo describe the survival status and to analyze the related factors of mortality among elderly patients with first-ever stroke.MethodsTotally 196 elderly patients with first-ever stroke from January 2010 to January 2014 were enroll for the study.The survival status of all cases was attained through follow-up,and the deadline of follow-up was July 30,2014.The deceased patients because of stroke were divided into death group while the others were divided into survival group.Univariate comparison and multivariate Logistic regression analysis were performed to screen out the related factors of death.ResultsThe median follow-up time was 41 months,and 14 cases were lost to follow-up.The survival rate 28 d,1 year and 3 years after the onset were 73.47%,66.81% and 58.89%.Age,complication,Glasgow score,NIHSS score and blood WBC were the independent influence factors of death (P<0.05).ConclusionThe death among elderly patients with first-ever stroke are more concentrated in 28 d after the onset.Advanced age,complications,decrease of Glasgow score,increase of NIHSS score and blood WBC could increase the death risk.
stroke;elderly;survival analysis;related factor
10.3969/j.issn.1671-8348.2015.26.015
国家自然科学基金资助项目(81072916)。
:王广君(1967-),本科,副主任医师,主要从事脑血管病研究工作。
R743
A
1671-8348(2015)26-3647-02
2015-04-08
2015-06-10)

