分析前质量控制在浆膜腔积液常规检查中的临床价值
李 霞,伍亚云,郭建华,刘俊宏(.湖北省十堰市竹山县妇幼保健院检验科 4400;.湖北省十堰市中西医结合医院检验科 44000;.湖北医药学院附属太和医院检验部,湖北十堰 44000)
正常情况下,浆膜腔内仅有少量液体起润滑作用,病理情况下可有大量液体潴留而形成浆膜腔积液,常分为漏出液和渗出液[1]。浆膜腔积液常规检查的目的是鉴别浆膜腔积液的性质,为临床诊断治疗提供依据。浆膜腔积液常规分析的质量控制,在分析中、分析后的检验质量控制中,实验室已有了较明确的质量控制措施,并有严格的规章制度、操作规程、室内质控、室间质评[2]。而分析前质量控制却是一个容易被忽视但又非常重要的环节。作者对28份浆膜腔积液分析前的不同环节,包括标本放置时间、标本检查前混匀程度、计数池充池后放置时间进行对比分析,以找出浆膜腔积液常规检查前的影响因素,消除不必要的误差,提高检验质量,现报道如下。
1 材料与方法
1.1 一般材料随机抽取竹山县妇幼保健院门诊和住院就医患者浆膜腔积液28份。其中男18例,女10例,年龄21~87岁,平均60岁。
1.2检验器材求精XB-K-25计数板(上海医用光学仪器厂一分厂生产),CX31RTSF-OLYMPUS显微镜,日本B80型自动平衡离心机(河北安新白洋离心机厂生产)。
1.3 检测方法
1.3.1 浆膜腔积液分别放置1、3、5、10h后常规分析 分别记录其红细胞数量、有核细胞数量取均值。通过对比分析,观察其结果与放置时间的关系。
1.3.2 浆膜腔积液标本混匀后常规分析、不混匀常规分析分别记录红细胞数量、有核细胞数量取均值,通过对比分析,观察其前后结果的差异。
1.3.3 计数池充池后浆膜腔积液放置0、1、3、5min细胞计数检查 分别记录红细胞数量、有核细胞数量。通过对比分析,观察其不同放置时间下计数结果的差异。
1.4 统计学处理采用SPSS17.0软件对数据进行统计学分析,检测结果比较采用t检验及方差检验,以α=0.05为检验水准,P<0.05为差异有统计学意义。
2 结 果
2.1 浆膜腔积液放置不同时间后常规分析结果比较浆膜腔积液取出后,标本中红细胞数量随放置时间的延长而降低。3h与1h比较,红细胞数减少,差异无统计学意义(P>0.05);1h与5h及10h比较,差异有统计学意义(P<0.05)。标本中有核细胞数量随放置时间的延长无明显改变,差异无统计学意义(P>0.05)。见表1。

表1 不同放置时间红细胞、有核细胞结果比较(109/L,x±s)
2.2 浆膜腔积液标本混匀与不混匀常规分析结果比较浆膜腔积液取出后,标本混匀与不混匀常规分析,其红细胞数量和有核细胞数量差异均有统计学意义(P<0.05),见表2。
表2 浆膜腔积液标本混匀与不混匀分析结果比较(109/L,±s)

表2 浆膜腔积液标本混匀与不混匀分析结果比较(109/L,±s)
注:与不混匀组比较,aP<0.05。
?
2.3 计数池充池后不同放置时间计数分析浆膜腔积液取出后计数细胞时,计数池充池后放置0、1、3、5min,其红细胞数0min与3min及5min分别比较,差异均有统计学意义(P<0.05);但0min与1min、3min与5min比较,差异无统计学意义(P>0.05)。有核细胞计数,0min与3min、5min分别比较,差异均有统计学意义(P<0.05);0min与1min、3min与5min比较,差异无统计学意义(P>0.05)。见表3。
表3 计数池充池后不同放置时间红细胞、有核细胞计数结果比较(109/L,±s)
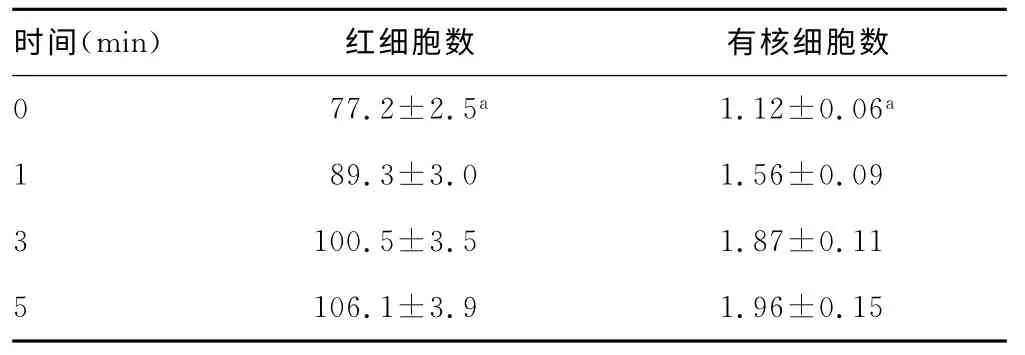
表3 计数池充池后不同放置时间红细胞、有核细胞计数结果比较(109/L,±s)
注:与3、5min比较,aP<0.05。
?
3 讨 论
临床实验室全面质量控制分为分析前、中、后3个主要过程。分析前质量控制是指从医生选择检测项目,提出检测申请单,直至将检测标本送至实验室阶段的质量控制[3-4]。而分析前质量控制却是一个容易被忽视却非常重要的环节,实验室工作人员在对每份标本的分析前预处理过程,更显得尤其重要。分析的每一步前期准备是否合格,都会对检验结果产生非常大的影响。有研究表明,临床实验室的误差大部分发生于标本的分析前阶段,分析前阶段的误差比例占总误差的半数以上[5-7]。因此,如何做好分析前质量控制已成为当务之急。
浆膜腔积液通常指胸膜腔(胸腔)、腹膜腔(腹腔)、心包腔积液等。其常规分析有助于鉴别渗出液与漏出液,为临床诊断和治疗提供依据。本文对28份浆膜腔积液常规分析前的不同环节,包括标本放置时间、标本检查前混匀程度、计数池充池后放置时间进行对比分析,以找出浆膜腔积液常规检查前的影响因素。浆膜腔积液由临床医生抽取后,如果不能及时送检或送检后实验室没有及时处理,经常会放置较长时间。在这段时间内,积液内细胞形态及数量会发生改变,如红细胞溶解、间皮细胞肿胀变性等,对常规分析结果产生影响。本组分析结果显示,浆膜腔积液取出后,标本中红细胞数量随放置时间的延长而降低。1h与3h比较,红细胞数减少,但差异无统计学意义(P>0.05);1h与5h及10h比较,差异有统计学意义(P<0.05);标本中有核细胞数量随放置时间的延长无明显改变,差异无统计学意义(P>0.05)。表明浆膜腔积液内红细胞,随着放置时间的延长而破坏增加。其原因是积液离体后,随着放置时间的延长,标本内中微生物(如细菌等)可分解积液中的糖类,导致积液渗透压发生改变,可使渗透压降低明显,使红细胞形态发生改变或破坏,导致红细胞数量减少。而有核细胞在此环境影响下,其细胞形态可有明显改变,如间皮细胞内出现空泡变性;或随着渗透压的改变,细胞内外水和离子的交换,导致有核细胞出现胞质和核肿胀变性,或核溶解现象,导致细胞形态上出现明显改变,常常在细胞学检查中出现误认,而出现假阳性结果,在此提示浆膜腔积液细胞学检查过程中应必须注意。标本中有核细胞形态虽有不同程度的改变,但有核细胞破坏不明显,其细胞数量随放置时间的延长无明显改变,差异无统计学意义(P>0.05)。
临床医生抽吸浆膜腔积液后,由护士或护工将标本送到实验室进行检查,但由于工作忙碌或与实验室之间的距离较远,或至实验室后没有及时进行检查,标本有一定时间的放置,其中的有核细胞、红细胞会自然沉降。所以在进行浆膜腔积液常规分析时,必须将标本充分混合后再进行常规分析,如直接取上清液进行常规分析,其细胞数量会明显减少。本研究结果显示,浆膜腔积液取出后,标本混匀与不混匀常规分析,其红细胞数量及有核细胞数量差异均有统计学意义(P<0.05)。因此,检验工作者的必须加强责任心,不能粗枝大叶,随心所欲。同时,在浆膜腔积液常规计数分析前,计数池充池后必须放置一段时间,再进行计数,否则会有较多细胞浮于计数池表面而使计数结果降低。作者对计数池充池后放置0、1、3、5min,其红细胞数0min与3min及5min分别比较,差异有统计学意义(P<0.05);但0min与1min、3min与5min比较,差异无统计学意义(P>0.05);有核细胞计数,0min与3min及5min分别比较,差异有统计学意义(P<0.05);0min与1min、3 min与5min比较,差异无统计学意义(P>0.05)。表明计数细胞过程时,必须在冲池后放置一定时间,否则会因为细胞悬浮于液面上,导致所计数细胞相互重叠或细胞未在一个平面上停留,导致少计数,而使细胞计数结果降低。显微镜的使用不当,也可使计数细胞减少,如聚光器未下降或光栅未关、光线太亮等都可使细胞计数出现明显误差。
浆膜腔积液常规检查,是一个非常普通的常检查项目,但在正常检测过程中的许多细节,并非都能做到,之前有借用血细胞分析仪替代手工操作的先例,但由于浆膜腔积液中纤维蛋白较高、易凝固,常常引起血细胞分析仪管道堵塞,影响仪器的正常工作而被禁止。检验工作的质量控制是一个非常重要的内容,是每位检验工作者必须注意的工作环节,细节决定成败,医学检验的细节可影响检验结果的准确性。本文阐述的浆膜腔积液常规分析,虽然是一个比较简单的常规检验项目,但在其分析过程中,每个医学检验工作者在分析前是否都能严格操作,尚难确定。因此,浆膜腔积液常规分析前的质量控制,对提高检验结果的准确性非常重要。
[1]熊立凡,刘成玉.临床检验基础[M].3版.北京:人民卫生出版社,2003:225-231.
[2]高文香,邹爱民,李秋生,等.临床实验室分析前质量控制的对策探讨[J].内蒙古中医药,2011,30(15):172-173.
[3]王清涛.临床生物化学检验分析前及分析后阶段的质量保证[J].中华检验医学杂志,2007,30(2):238-240.
[4]段洪云,段玲.检验标本采集与分析前的质量控制[J].国际检验医学杂志,2009,30(4):366.
[5]Plebani M.Errors in clinical laboratories or errors in laboratory medicine[J].Clin Chem Lab Med,2006,44(6):750-759.
[6]丛玉隆,邓新立.实验室ISO15189认可对学科建设的几点启示[J].中华检验医学杂志,2007,30(2):128-131.
[7]李华信.检验科样本分析前质量控制探讨[J].国际检验医学杂志,2011,32(1):133-134.

