地塞米松对老年下肢手术患者小剂量布比卡因复合芬太尼腰椎麻醉的影响
汪 伟,郁万友,钱燕宁
(1南京医科大学附属江宁医院,南京 211100;2南京医科大学第一附属医院)
腰椎麻醉是老年人下肢手术的常用麻醉方式之一。单一的局麻药,例如布比卡因,对老年人血流动力学影响较大,小剂量布比卡因复合芬太尼或舒芬太尼腰椎麻醉对血流动力学影响明显减小[1,2]。有研究发现,地塞米松鞘内联合阿片类药物使用可以减少术后恶心、呕吐,提高镇痛效果[3];地塞米松还可延长布比卡因及左旋布比卡因的作用时效[4~6]。本研究观察地塞米松对老年下肢手术患者小剂量布比卡因复合芬太尼腰椎麻醉的影响。
1 资料与方法
1.1 临床资料 2013年3月~10月南京医科大学附属江宁医院收治的择期行股骨、髌骨、胫腓骨、内外踝骨折固定术及内固定取出术的老年患者120例,ASA I或Ⅱ级,年龄65~80岁,体质量45~75 kg,无心、肺、肝、肾功能不全病史,无长期阿片类或安定类用药史。根据腰椎麻醉药物或静脉是否使用地塞米松分为A、B、C组各40例,3组性别、年龄、体质量等均具有可比性。本研究方案经本院医学伦理委员会审查通过,患者均签署知情同意书。
1.2 方法
1.2.1 麻醉方法 3组术前均常规禁食、禁饮,麻醉前30 min肌肉注射苯巴比妥钠0.1 g、阿托品0.5 mg,入手术室后平卧安静状态下20 min内每2 min记录1次无创平均动脉压(MAP)、HR,建立静脉通路,30 min内输入林格液8 mL/kg。采用25 G腰椎麻醉针内针法,选择L3~4间隙刺入蛛网膜下腔,于30 s内注入相应药物:A组注入总容积2 mL生理盐水(含布比卡因4 mg、芬太尼20 μg),同时静脉注射2 mL生理盐水;B组注入总容积2 mL生理盐水(含布比卡因4 mg、芬太尼20 μg、地塞米松粉剂5 mg),同时静脉注射2 mL生理盐水;C组注入总容积2 mL生理盐水(含布比卡因4 mg、芬太尼20 μg),同时静脉注射2 mL生理盐水溶解的5 mg地塞米松粉剂。
腰椎麻醉穿刺时患者取左或右侧位(根据手术部位),给药完毕均取平卧位。血压显著降低者(低于基础血压的70%)给予麻黄碱5 mg静注,HR<55次/min时给予阿托品0.3 mg静推。3组均控制输液量,术中鼻导管吸氧2~3 L/min。
1.2.2 观察指标及方法 3组入室后每2 min测1次无创血压,记录麻醉前20 min的MAP及HR,计算其平均值作为麻醉前基础值(T1)。腰椎麻醉给药后每2 min测1次 MAP及HR,记录用药后20 min内MAP及HR,求其平均值作为麻醉后平均值(T2)。感觉阻滞用针刺法判断,记录麻醉起效时间、阻滞最高平面、达最高平面时间。阻滞起效时间为痛觉消失的时间,感觉阻滞持续时间为痛觉消失到痛觉恢复的时间。运动阻滞采用Lovett分级法[7]评定。记录手术时间、术中补液量及失血量,术后头痛、恶心、呕吐等不良反应。
1.2.3 统计学方法 采用SPSS16.0统计软件。计量资料以±s表示,组间比较采用单因素方差分析;计数资料采用χ2检验。P≤0.05为差异有统计学意义。
2 结果
A组手术时间(70.6 ±5.1)min、术中补液量(1 350±260)mL、出血量(96±37)mL,B 组分别为(72.7 ±4.3)min、(1 520 ±170)mL、(90 ±45)mL,C组分别为(73.3 ±4.9)min、(1 480 ±220)mL、(101±35)mL;P均 >0.05。3组麻醉前后 MAP、HR比较差异均无统计学意义(P均>0.05),见表1。3组神经阻滞情况比较,见表2。A组使用麻黄碱1例、使用阿托品1例,B组分别为1、0例,C组分别为0、1例,P均>0.05。A组恶心呕吐、皮肤瘙痒、尿潴留、腰骶痛、头痛分别为 1、0、1、0、1 例,不良反应发生率 7.5%;B 组分别为 0、1、1、0、0 例,不良反应发生率5%;C 组分别为 0、1、0、0、1 例,不良反应发生率5%;P均 >0.05。
表1 3组麻醉前后MAP、HR比较(±s)
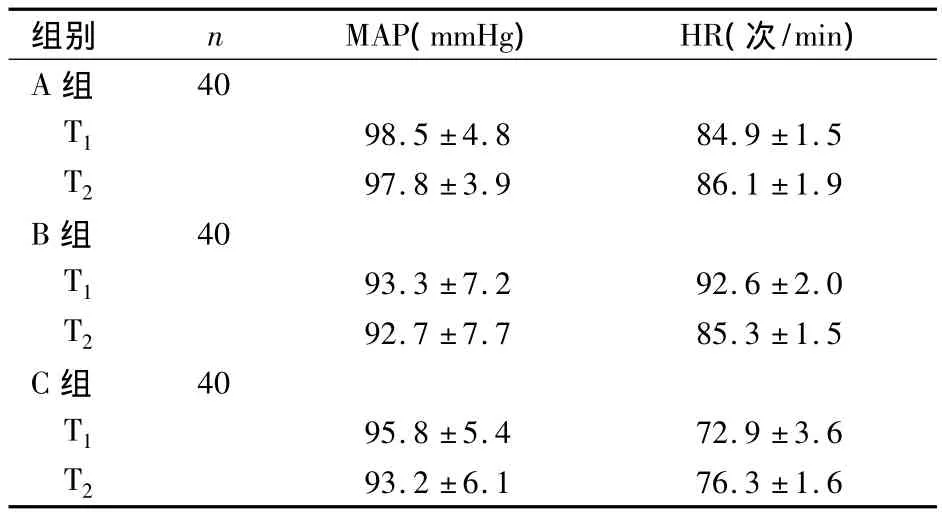
表1 3组麻醉前后MAP、HR比较(±s)
组别 n MAP(mmHg) HR(次/min)A组93.2 ±6.1 76.3 ±1.6 40 T1 98.5 ±4.8 84.9 ±1.5 T2 97.8 ±3.9 86.1 ±1.9 B组 40 T1 93.3 ±7.2 92.6 ±2.0 T2 92.7 ±7.7 85.3 ±1.5 C组 40 T1 95.8 ±5.4 72.9 ±3.6 T2
表2 3组神经阻滞情况比较(±s)

表2 3组神经阻滞情况比较(±s)
注:与 B 组比较,*P <0.05
组别 n 起效时间(s) 最高阻滞平面(T) 达最高平面时间(min) 感觉阻滞持续时间(min) 运动阻滞持续时间(min)A 组 40 2.5 ±1.7 10.2 ±0.9 9.2 ±1.8 108.7 ±8.4*36.2 ±3.5 B 组 40 2.8 ±1.1 9.7 ±1.3 9.3 ±1.1 132.6 ±1.6 39.6 ±2.3 C 组 40 2.3 ±1.8 9.6 ±1.1 9.8 ±1.1 112.6 ±7.1*37.9 ±2.6
3 讨论
老年人各器官、系统结构和功能退化,手术并发症增加[8]。研究表明,蛛网膜下腔给予阿片类药物与局麻药物联合应用,可以协同增强感觉神经的阻滞作用,而不增强交感神经阻滞,从而有效提高椎管内麻醉的感觉阻滞并延长镇痛时间[9]。由于局麻药用量减少,故降低低血压的发生并减少血管活性药物的应用。芬太尼与脊髓表面μ受体结合可产生镇痛作用,而不产生交感神经和运动神经阻滞。由于大剂量阿片类药物会产生皮肤瘙痒、寒颤等不良反应,以及老年人的生理特点和对药物的敏感性增加,所以本研究选择20 μg芬太尼复合小剂量布比卡因蛛网膜下腔用药。Lee等[10]报道,蛛网膜下腔分别给予布比卡因联合芬太尼(20 μg)或舒芬太尼(2.5 μg)组的恶心和瘙痒发生率分别均高于单纯使用布比卡因组;Abdel-Aleem等[11]指出,鞘内使用地塞米松联合阿片类药物可以明显减少术后恶心呕吐发生率。本研究中恶心呕吐以及瘙痒例数很少,是否与地塞米松的使用有关,需更进一步研究。另外,蛛网膜下腔注射阿片类药物有导致呼吸抑制的风险,特别是在老年患者。本研究中未发生呼吸抑制,可能与所用芬太尼剂量较小有关。
糖皮质激素用于手术后减少疼痛和延长局麻药作用时间已被广泛探讨,其作用机制尚不完全清楚。Lim等[12]研究表明,围术期静脉注射地塞米松有明显的镇痛效果,并且没有显著的与治疗相关的不良反应。Ammar等[4]认为,糖皮质激素的镇痛机理可能与以下方面有关:①通过影响神经细胞膜,抑制异位神经放电;②通过脊髓水平调节痛觉信号传递;③通过作用于特定的糖皮质激素受体触发血管收缩,并且可通过调节可兴奋细胞钾通道功能增强局部麻醉药的作用。Movafegh等[13]指出,糖皮质激素亲脂性强,易与细胞外受体结合,从而改变细胞膜表面的分子排列,产生膜阻塞,使底物和代谢物乃至水分的进出受阻。布比卡因脂溶性高,与蛋白质结合,作用于神经轴突。两种药物混合应用后,地塞米松作为载体可对布比卡因起协同增强作用,使布比卡因代谢减慢,存留于鞘管内的时间延长。本研究发现,鞘内加入地塞米松后局麻药阻滞感觉神经时间显著延长。
本研究中腰椎麻醉药物中加入地塞米松明显延长感觉阻滞时间,而静脉注射地塞米松感觉阻滞时间并没有延长,提示地塞米松是在鞘内对脊神经发挥局部作用,而不是通过体循环发挥的全身作用。3组麻醉前后血流动力学都没有明显变化,麻醉平面最高不超过T8,比较适合老年人下肢手术,术后不良反应例数很少。然而,Bani-hashem等[5]报道,腰椎麻醉中使用0.5%布比卡因15 mg+地塞米松8 mg组感觉阻滞时间为(119±10.69)min,单独使用0.5%布比卡因15 mg的腰椎麻醉对照组为(89.44±8.37)min。本研究结果显示,B组感觉阻滞时间为(132.6±1.6)min,未使用地塞米松的 A 组为(108.7±8.4)min,相比较感觉阻滞时间均长于 Bani-hashem等的报道,这可能与本研究观察对象年龄高有关。
综上所述,蛛网膜下腔辅用地塞米松,可延长老年患者下肢手术中小剂量布比卡因复合芬太尼腰椎麻醉的感觉阻滞持续时间,不引起明显的血流动力学波动,无明显不良反应,不增加患者经济负担,可供临床应用参考。
[1]Bogra J,Arora N,Srivastava P.Synergistic effect of intrathecal fentanyl and bupivacaine in spinal anesthesia for cesarean section[J].BMC Anesthesiol,2005,17(5):5.
[2]Kumar S,Bajwa SJ.Neuraxial opioids in geriatrics:a dose reduction study of local anesthetic with addition of sufentanil in lower limb surgery for elderly patients[J].Saudi J Anaesth,2011,5(4):142-149.
[3] Allen TK,Jones CA,Habib AS,et al.Dexamethasone for the prophylaxis of postoperative nausea and vomiting associated with neuraxial morphine administration:a systematic review and meta-analysis[J].Anesth Analg,2012,114(4):813-822.
[4] Ammar AS,Mahmoud KM.Effect of adding dexamethasone to bupivacaine on transversus abdominis plane block for abdominal hysterectomy:a prospective randomized controlled trial[J].Saudi J Anaesth,2012,6(7):229-233.
[5]Bani-hashem N,Hassan-nasab B,Pour EA,et al.Addition of intrathecal Dexamethasone to Bupivacaine for spinal anesthesia in orthopedic surgery[J].Saudi J Anaesth,2011,5(11):382-386.
[6] Kim YJ,Lee GY,Kim DY,et al.Dexamathasone added to levobupivacaine improves postoperative analgesia in ultrasound guided interscalene brachial plexus blockade for arthroscopic shoulder surgery[J].Korean J Anesthesiol,2012,62(2):130-134.
[7]Kapral S,Gollmann G,Wahl B,et al.Tramadol added to mepivacaine prolongs the duration of an axillary brachial plexus blockade[J].Anesth Analg,1999,88(4):853-856.
[8]Hyderally H.Complications of spinal anesthesia[J].Mt Sinai J Med,2002,69(1-3):55-56.
[9]Ben-David B,Frankel R,Arzymonov T,et al.Minidose bupivacaine-fentanyl spinal anesthesia for surgical repair of hip fracture in the aged[J].Anesthesiology,2000(92):6-10.
[10]Lee JH,Chung KH,Lee JY,et al.Comparison of fentanyl and sufentanil added to 0.5%hyperbaric bupivacaine for spinal anesthesia in patients undergoing cesarean section[J].Korean J Anesthesiol,2011,60(2):103-108.
[11]Abdel-Aleem M,Osman A,Morsy K.Effect of coadministration of dexamethasone with intrathecal morphine on postoperative outcomes after cesarean delivery[J].Int J Gynaecol and Obstet,2012,116(2):158-161.
[12]Lim SH,Jang EH,Kim MH,et al.Analgesic effect of preoperative versus intraoperative dexamethasone after laparoscopic cholecystectomy with multimodal analgesia[J].Korean J Anesthesiol,2011,61(10):315-319.
[13]Movafegh A,Razazian M,Hajimaohamadi F,et al.Dexamethasone added to lidocaine prolongs axillary brachial plexus blockade[J].Anesth Analg,2006,102(1):263-267.

