Arch钢板在颈椎管单开门扩大成形术中的早期应用
马金超 伍骥 郑超 文偃伍 黄蓉蓉
颈椎管狭窄症 (Cervical spinal stenosis)是临床上的常见疾病,多由发育性颈椎管狭窄、退变性颈椎管狭窄、多节段颈椎间盘突出、颈椎后纵韧带骨化 (OPLL)等因素引起,狭窄的节段往往超过两个,其结果是导致压迫以脊髓为主的神经伤害。颈椎管形态学结构的变化在不同节段的颈椎管狭窄中扮演重要的角色,当颈椎管矢状径小于13mm有进一步狭窄的风险[1],因此目前认为颈椎管狭窄确诊后,在未发生脊髓不可逆性损害之前,应尽早进行治疗。由 Hirabayashi等[2,3]提出的颈后路单开门椎管扩大成形术(Expansive opendoor laminoplasty,ELAP)目前仍是学界公认的治疗各种原因引起的颈椎管狭窄症的简便、有效的外科手段之一。传统的通过丝线固定的单开门手术存在操作不够简便、术后再关门以及术后轴性疼痛等缺点[4-6]。近年来围绕单开门椎管扩大成形术的改良方法层出不穷,单开门椎管扩大成形 Arch钢板内固定术为其中之一。因Arch钢板具有固定可靠、不需塑性、操作方便等优势,我科自2009年开展单开门椎管扩大成形 Arch钢板内固定术,本研究回顾分析2010年4月~2012年6月应用单开门椎管扩大成形Arch钢板内固定术治疗颈椎管狭窄症患者25例,短期疗效满意,报道如下。
1 资料与方法
1.1 一般资料
选取我科2010年4月~2012年6月采用单开门椎管扩大成形Arch钢板内固定术治疗并获得6个月以上随访的颈椎管狭窄症患者。纳入标准:C3-C7范围内≥3个节段的颈椎管狭窄;颈椎无后凸畸形;随访时间>6个月。排除标准:颈椎反曲;颈椎存在明显失稳;颈椎疾病行前后路联合手术者;合并肩周炎等影响轴性症状判断者。共纳入25例,男19例,女6例;年龄44~78岁,平均59岁,所有患者均有不同程度的颈肩痛或四肢麻木无力,其中12例患者跛行,8例患者有踩棉花感,均无大小便失禁。术前JOA评分(17分法)为 (8.8±1.53)分。专科检查:11例双上肢痛触觉减退,5例双下肢痛触觉减退,16例躯干痛触觉减退,8例步态蹒跚,14例四肢肌力减弱,11例四肢肌张力增高,14例腱反射亢进,15例Hoffmann征 (+),7例Babinski征 (+)。影像学检查:术前常规检查颈椎正侧位及功能位X线、CT及MRI。术前观察颈椎X片可见颈椎生理曲度减小或变直,无颈椎反曲,侧位片测量C5节段椎管矢状径平均为(9.6±0.9)mm,颈椎功能位片可见部分患者颈椎轻度不稳;CT及MRI显示19例椎间盘突出,11例后纵韧带骨化,3例黄韧带增生肥厚,均表现为颈椎管狭窄和脊髓受压,部分病人(8例)脊髓内可见斑片状或条状长 T1长 T2信号改变,其中7例3个节段狭窄 (C4-C63例,C3-C54例),12例4个节段狭窄(C3-C68例,C4-C74例),6例5个节段狭窄 (C3-C76例)。所有患者均根据颈椎管狭窄的节段进行后路单开门椎管扩大成形Arch钢板内固定术。
1.2 手术方法
所有病人均采取全身麻醉,麻醉成功后,患者取俯卧位,常规进行脊髓监护,消毒手术区,铺巾,以 C4棘突为中心做一纵行切口,切开皮肤、皮下及项韧带,达棘突后向两侧切开,骨膜下剥离,注意止血,向两侧达关节突,单爪自动拉钩牵开,在 C臂机透视下定位颈椎棘突序数,确认后咬骨钳咬除 C3-C7部分棘突,气动磨钻 (3mm)打磨两侧关节突内侧的椎板外侧面骨皮质,选择神经症状较重或影象学较重的一侧为开门侧,若双侧症状一样则依术者习惯而定,小心磨至开门侧椎板的内侧骨皮质,切断及咬除 C2-C3及C7/T1棘突间韧带及黄韧带,至此则可向门轴侧完整掀起椎板以扩大狭窄椎管,小心分离掀起椎板与硬膜之间的粘连,见硬膜张力明显减小,脊髓及硬膜膨隆,减压满意,开门角度约30~45°,开门的距离为8~10mm。将翻至门轴侧的椎板与关节突用Arch钢板 (Synthes公司,AO)固定,钢板两端各用两枚长度为4~6mm的螺钉固定,固定牢靠,透视下见钢板及螺钉位置良好。术中注意保持各椎板间黄韧带和棘间韧带的完整以达到开门的整体完整性。彻底止血及冲洗后放置引流管1根,清点纱布、棉片及器械无误后逐层缝合关闭切口,敷料包扎,术毕。术中对部分 (8例)重度狭窄的患者,在开门前30分钟给予 MP(甲强龙)500mg加入100ml生理盐水中静滴(15分钟内)。术中脊髓监护顺利,部分患者出现信号的波动,暂停操作后恢复正常,术后观察四肢运动正常。术后24~48小时根据引流量拔除引流管,颈托保护下床活动。
1.3 疗效评价标准
术前及术后6个月进行JOA评分[7],以JOA评分改善率 [(术后评分-术前评分)/(17-术前评分)×100%]评价术后神经功能的改善情况,改善率≥75%为优,75%>改善率≥50%为良,50%>改善率≥25%为可,改善率<25%为差;术后复查颈椎 X线、CT,在术前及术后7天、6个月颈椎侧位 X线片上测量 C5节段椎管矢状径,计算椎管扩大率[(术后椎管矢状径-术前椎管矢状径)/(术前椎管矢状径)×100%],评价椎管扩大和维持情况,于颈椎CT上观察门轴侧骨融合、开门角度、颈椎管扩大情况,于颈椎MRI上观察脊髓受压缓解及信号改变情况。
1.4 统计学处理
采用SPSS13.0进行统计学分析。计量资料以均数±标准差(±S)表示,术前、术后及术后各组之间比较采用配对t检验, <0.05为差异有统计学意义。
2 结果
手术开门后Arch钢板置入顺利,共3例患者发生术后并发症,1例术后第二天出现右侧 C5神经麻痹,经脱水及营养神经等保守治疗7天后症状明显缓解;1例术后出现轴性症状,经保守治疗后症状好转;1例术后出现脑脊液漏,卧床、延迟引流管拔出时间 (术后6天拔除)等对症治疗2周后治愈。术后随访时间6~24个月,平均15.96个月,术后患者自觉症状明显改善,术前JOA评分为(8.8±1.53)分,术后 6个月为 (13.48±1.45)分,较术前明显升高,差异有统计学意义 (<0.05,表1)。术后6个月 JOA 评分改善率为 (57.05±16.97)%,优良率为72%(表1)。术后6个月颈椎X线及CT检查见门轴侧椎板骨性融合、颈椎管扩大维持良好,无再关门表现;脊髓受压明显缓解 (椎管容积明显改善,脑脊液流通通畅,术前脊髓内有高信号改变者术后部分信号逐渐恢复)、Arch钢板及螺钉固定确实 (见图1)。术前颈椎侧位片测量C5节段椎管矢状径平均为(9.72±0.55)mm,术后7天、术后6个月分别为(19.19±0.49)mm、(19.18±0.46)mm,与术前比较明显增宽,差异有统计学意义(<0.05,表2),术后6个月与术后7天比较,差异无统计学意义(>0.05);术后6个月椎管扩大率为(97.74±9.06)%。术后7天椎管开门角度为 (33.92±3.59)°,6个月为 (33.72±3.34)°,术后7天与术后6个月之间比较差异无统计学意义(>0.05,表2),所有患者均未出现术后再关门。
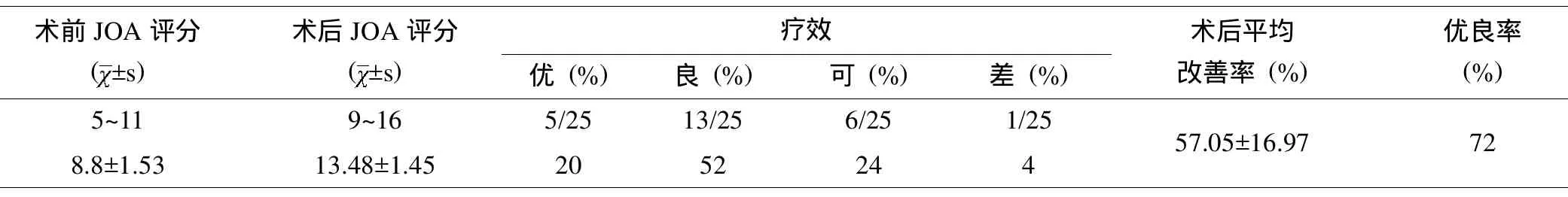
表1 术前术后JOA评分及其术后疗效

表2 术前术后患者C5节段椎管矢状径、开门角度、再关门情况

图1 患者男性,47岁,A、B术前颈椎正侧位X线片;C术前颈椎CT;D术前颈椎MRI;E、F术后7天颈椎正侧位片;G术后7天颈椎CT;H术后7天颈椎MRI
3 讨论
颈椎管狭窄症 (Cervical spinal stenosis)是由各种原因引起的骨科临床常见病、多发病,凡诊断为颈椎管狭窄症者,均提示颈髓已受压,应尽快治疗,目前为止手术方式包括:前路手术、后路手术或前后路同期或分期手术,选择的依据是狭窄的程度、狭窄的范围、是硬性 (骨性)狭窄还是软性 (软组织)狭窄、颈椎的稳定性、医生的技术和经验、患者及家属的认知和认可程度等多因素。从手术的效果和安全角度来看,多数文献认为3个及3个节段以上的颈椎病变应首先考虑后路手术[8]。自 Hirabayashi提出颈后路单开门椎管扩大成形术,30余年以来仍是治疗颈椎管狭窄症的有效外科手段。其原理包括直接的减压和间接的减压:通过后路扩大椎管矢状径解除颈椎管狭窄,对脊髓后方的压迫起到直接减压作用;利用颈椎生理前凸的“弓弦”作用,使脊髓后移,对脊髓前方的压迫起到间接减压作用。虽然由于解剖结构的限制,脊髓向后方移动的范围有限,但很小的位移就足以使大多数病例的受压状况得到明显改善[9]。
3.1 传统单开门技术的问题及改良
国内外早期应用的传统单开门椎管扩大成形术是关节囊悬吊法,即用粗丝线将棘突和侧块关节囊缝扎在一起,我院在上世纪80年代末期采用该方法,根据我们20多年的临床经验,体会并认为:这是一种软性的门轴固定,术中要非常确定的缝合并悬吊在门轴侧的关节囊上并不是太容易的事,或者只能笼统地缝合并悬吊在该侧的软组织上;这种软性的固定是在手术切口被牵开器牵开的情况下固定的,当移出牵开器后关节囊附近的软组织回位,必然随着缝合而导致悬吊高度下降,即刻致使开门角度降低;术后由于颈部活动时产生缝线对周围软组织的切割、椎板的弹性回缩力,掀起的椎板可能长时间处于微动状态,不利于门轴侧骨性愈合,导致关节囊松弛,掀起的椎板原位还纳,因此容易出现再关门现象,造成颈椎管再狭窄[10]。丝线缝合固定稳定性较差,术后需要颈部制动时间较长,难以及时康复锻炼,以及关节囊由于缝扎损伤导致的瘢痕挛缩使得颈椎活动度减少,从而导致术后出现颈部慢性疼痛、僵硬不适等轴性症状[11,12]。
根据我们对“脊柱三柱”学说的理解和对文献的研究,后路开门切开部分椎板,影响后柱的生物力学,易造成颈椎不稳定,加剧原来存在或潜在的颈椎不稳定,极易导致晚期发生滑椎或颈椎畸形,使症状加重,影响远期疗效,故后路减压的同时,提供有效的后方骨性结构的修复或重建,对颈椎稳定很有必要。基于以上原因,Lee等[13]和Yang等[14]发明了带线锚钉固定的方法,与传统的关节囊悬吊法比较,可以减少对关节囊的刺激并且具有较好的稳定性,达到了扩大椎管进行脊髓减压的目的,但是仍然主要用于固定门轴侧的稳定,对开门侧没有相应的固定处理,在外力作用下仍有很大可能发生再关门,而且开门侧硬膜囊无相应的保护措施,可能会因为瘢痕组织的增生进入而出现再压迫。上世纪90年代O'Brien等[15]首次将颌面部的Centerpieces微型重建钛板应用于单开门椎管扩大成形术中,并且取得了较好效果,但陈华等[16]认为Centerpieces微型重建钛板操作精细,术中对开门角度及开门高度有一定要求,限制了其在临床的应用。此后,Deutsch等[17]也提出了"微型钛板固定技术",在掀起的椎板和同侧侧块之间通过利用微型钛板形成稳固的桥接结构,对开门侧形成真正的稳定支撑,维持脊柱后结构固定在手术时的位置,达到了手术后即刻稳定,可有效防止术后再关门或角度减小。Ahmed HU等[18]认为Neulen钛板能够为开门后扩大的椎管提供一个稳定的支撑系统,有利于提高轴侧骨愈合率并长期维持椎管扩张状态,但其存在着操作复杂、螺钉脱出或钢板断裂等风险。Deutsch等在尝试使用微型钛板固定的同时进行了门轴侧自体骨植骨,取得了较好临床效果,而Arch钢板因为具有操作简单、无需塑性以及固定可靠等优点,在单开门椎管扩大成形术的临床应用中受到了广泛的关注。
3.2 单开门椎管扩大成形 (ELAP)Arch钢板内固定术的优缺点
本研究中,我们回顾分析了25例颈椎管狭窄症患者采用单开门椎管扩大成形Arch钢板内固定术的短期治疗效果,所有病例均采用颈椎后路固定Arch钢板系统(Synthes公司,AO)的专用微型钢板,具有良好的韧性、强度及组织相容性,多种选择型号、术中无需塑型,操作简单,固定可靠。置入时将钢板贴附打开的椎板及侧块并于两端各以2枚螺钉固定,为开门侧提供可靠的力学支持,维持脊柱后柱的解剖完整性,与传统术式对比,其优点为:根据椎管狭窄程度,可直接扩大椎管矢状径,解除脊髓压迫,本研究通过对病人术前及术后影像学检查中颈椎椎管矢状径的测量计算术后椎管扩大率,术后椎管扩大率可高达80%左右;减少术后再关门的发生,Freedman等[19]对364篇采用各种固定方法行颈椎单开门椎管扩大成形术的文献进行综合分析,再关门的发生率为0~34%,颈椎单开门椎管扩大成形术后随访一年门轴侧骨性愈合率可达93%[20]。本组病例所有患者均未发生术后再关门现象且术后6个月已形成骨性愈合,考虑原因为Arch钢板可提供有力支撑,使抬起的椎板获得牢固固定,从而达到术后即刻稳定,同时术中将咬除的部分棘突植于门轴侧开槽处对门轴侧骨缺损处的骨性愈合也起到了促进作用;通过将掀起的椎板和同侧的侧块固定,使得同一节段的椎板和侧块结成一整体,开门后的椎板在颈椎屈伸和旋转过程中不会受到任何应力,实现了真正的刚性固定,减少了颈部功能受损,术后制动时间缩短,可早期进行颈部肌肉锻炼和颈椎屈伸活动锻炼,很大程度上降低了颈椎后伸肌群肌肉的粘连和萎缩,使得颈椎后伸肌群的功能得到了及时的提升,有效地维持了颈椎正常的生理前凸,降低了颈椎生理曲度进一步的丢失,提高稳定性的同时也减少了轴性疼痛等并发症的发生[21,22],有利于术后恢复。本研究随访结果显示术后轴性症状发生率 (4%)显著低于以往文献报道[23](45%~80%),病人经保守治疗后症状缓解。利用螺钉将钢板分别固定在开门后的椎板及侧块上,不仅达到了即时固定的效果,同时也起到了保护暴露在外的硬脊膜的作用,减少了术后瘢痕增生造成的脊髓压迫。组织相容性好且可多节段同时减压。缺点:对于脊髓前方压迫严重的患者,颈后路手术中有限的脊髓后移,不能够完全有效地解除脊髓前方的压迫,此时加行颈前路减压手术就显得很必要[24];仅能通过使脊髓后移达到减压的目的,并不能阻止病情的发展,远期有二次手术可能;与传统手术比较,Arch钢板的应用增加了患者的经济负担,因此术者需根据实际情况选择固定节段,但Hui-Lin Yang等[25]认为间断固定时未固定的节段有较高的再关门的风险。
3.3 Arch钢板操作技巧
如何实施该技术和手术,我们的体会是:术前严格掌握手术适应症:影像学检查存在颈椎管狭窄症且脊髓存在受压,无后凸畸形,特别是对于K线的应用和识别[26];多节段 (3节或3节以上)颈椎间盘病;颈椎后纵韧带骨化并突出;黄韧带肥厚或骨化所致脊髓背侧受压者;颈椎管狭窄严重无法实施双开门手术[27]。虽然手术操作相对简单,但对于重度骨质疏松患者术前需监测骨密度以防止术后远期发生再关门。术中需注意:应行广泛减压,以防止上下两端脊髓形成减压疝,加重术后症状,原则上要超出上下各一个节段,但是如有可能尽可能保留C7,以防止交界性颈前凸;显露双侧椎板时尽量减少对小关节囊和韧带组织的剥离损伤,以免增加轴性症状的发生;一般选择症状重的一侧作为开门侧,充分缓解受压脊髓,减轻患者症状;先在门轴侧开槽,操作轻柔,开槽深度不宜过深或过浅,一般磨穿椎板外侧面骨皮质后再稍深入一点即可,以防其折断,一旦骨折仍可以另一侧作为门轴侧;在切断C2-C3及C7∕T1棘突间黄韧带时应先用神经剥离子作韧带下剥离,以确保硬膜表面的静脉未与黄韧带粘连,力求保留 C2的全部韧带结构的完整性;翻转椎板时,应轻柔持续的用力一个紧接另一个逐步掀开,如椎板与硬膜粘连严重,应用神经剥离子紧贴椎板腹侧自上而下分离粘连,以便使椎板掀开顺利完成,切忌操之过急,未能掀开各个椎板完成开门前不要试图分离椎管内软组织,更不要粗暴操作;椎板掀开角度不宜过大,一般开大在30~45°左右,既达到了充分减压,又避免了脊髓后移过多造成神经根的牵拉及远期瘢痕组织填塞椎板裂隙致疗效欠佳等情况的发生;如掀开椎板时门轴侧完全断裂,应将此椎板完整切除,以免术后断裂的椎板陷入椎管内,造成对脊髓的压迫损伤;旋入螺钉时要选择合适长度的螺钉,一般为 4~6mm,以免过长刺穿硬膜囊或术后颈部长期活动磨损硬膜囊。术中患者的体位应调置为头高脚低位,以降低颈部的静脉压,减少术中静脉出血;术后常规安放负压吸引,防止硬膜外血肿形成压迫脊髓;颈托固定1~3个月,以防术后早期出现后凸畸形。
总之,这是一个初步的研究,目的是探讨Arch钢板在单开门颈椎管扩大成形术中早期应用。应用Arch钢板固定的单开门椎管扩大成形术具有可直接扩大椎管矢状径,解除脊髓压迫,减少椎板再关门、保持椎管扩大效果,同时又有不过多地破坏颈椎稳定性,减少轴性症状的发生,是一项治疗颈椎管狭窄症有效的方法。但和传统单开门椎管扩大成形术比较,Arch钢板的置入在一定程度上增加了患者的经济负担。本组病例Arch钢板的早期应用虽然取得了较理想的临床疗效,但平均随访时间较短,远期是否会发生Arch钢板的松动移位、疲劳断裂而导致再关门、再狭窄等仍需要更进一步的临床随访。
[1]Morishita Y,Naito M,Wang JC,etal.Cervicalspinal canalstenosis:the differences between stenosis at the lower cervical and multiple segment levels[J].Int-Orthop,2011,35(10):1517-22.
[2]Hirabayashi K,Watanabe K,Wakano K,et al.Expansive open-door laminoplasty for cervical spinal stenotie myelopathy[J].Spine,1983,8(7):693.
[3]Hirabayashi K.Operative procedure and results of expansive opendoor aminoplasty[J].Spine,1988,13(7):870-876.
[4]Yang SC,Yu SW,Tu YK,et al.Open-door laminoplasty with suture anchor fixation for cervical myelopathy in ossification of the posterior longitudinal ligament[J].J Spinal Disord Tech,2007,20(07):492-8.
[5]Matsumoto M,Watanabe K,Tsuji T,et al.Risk factors for closure of lamina after open-door laminoplasty[J].J Neurosurg Spine,2008,9(12):530-537.
[6]Zhang J,Tsuzuki N,Hirabayashi S,et al.Surgical anatomy of the nerves and muscles in the posterior cervical spine:a guide for avoiding inadvertent nerve injuries during the posterior approach[J].Spine,2003,28(13):1379-84.
[7]Daniel Laguerre,Thomas Wavasseur,Jean-Marc Vital,et al,A disabling cervical compressive myelopathy with normal JOA score[J].Clinical Neurology and Neurosurgery,2013,115:1147-1149.
[8]Geck MJ,Eismont FJ,et al.Surgical options for the treatment of cervical spondylotic myelopathy[J].Orthop Clin North Am,2002,33:329.
[9]刘忠军.对脊髓型颈椎病手术入路与术式的思考[J].中国脊柱脊髓杂志,2009,19(7):481-482.
[10]Matsumoto M,Watanabe K,Tsuji T,et al.Risk factors for closure of lamina after open-door laminoplasty[J].J Neurosurg Spine,2008,9(12):530-537.
[11]Takeuchi K,Yokoyama T,Aburakawa S,et al.Axial symptoms after cervical laminoplasty with C3laminectomy compared with conventional C3-7laminoplasty:a modified laminoplasty preserving the semispinalis cervicis inserted into axis[J].Spine,2005,30(22):2544-2549.
[12]Kowatari K,Ueyama K,Sannohe A,et al.Preserving the C7spinous process with its muscles attached:effect on axial symptoms after cervical laminoplasty[J].J Orthop Sci,2009,14(3):279-284.
[13]Lee JY,Hanks SE,Oxner W,et al.Use ofsmall suture anchorsin cervical laminoplasty to maintain canalexpansion:a technicalnote[J].J Spinal Disord Tech,2007,20(1):33-35.
[14]Yang SC,Niu CC,Chen WJ,et al.Open-door laminoplasty for multilevel cervical spondylotic myelopathy:good outcome in 12 patients using suture anchor fixation[J].Acta Orthopaedica,2008,79(1):62-66.
[15]O'Brien MF,Peterson D,Casey AT,et al.A novel technique for laminoplasty augmentation of spinal canal area using titanium miniplate stabilization:a computerized morphometric analysis[J].Spine,1996,21(4):474-483.
[16]陈华,刘浩,林书,等.Centerpiece钢板应用于颈椎后路单开门椎板成形术的临床效果观察 [J].生物骨科材料与临床研究,2012,9(6):12-16.
[17]Deutsch H,Mummaneni PV,Rodts GE et al.Posterior cervical laminoplasty using a new plating stem:technical note[J].J Spinal Disord Tech,2004,17(4):317-320.
[18]Ahmed HU,聂林,侯勇,等.Neulen钛板治疗颈椎后路单开门椎管扩大成形术[J].中国矫形外科杂志.2013,21(9):850-854.
[19]Freedman B,Heller J,Rhee J.Cervical laminoplasty myths and realities:a Meta-analysis of outcomes and complications[J].The Spine J,2009,9(Suppl 1):23.
[20]John M.Rhee,Bradley Register,Takahiko Hamasaki,et al.Plate-Only Open Door Laminoplasty Maintains Stable Spinal Canal Expansion with High Rates of Hinge Union and No Plate Failures[J].Spine,2010,36(1):9-14.
[21]Fujibayashi S,Neo M,Yoshida M,et al.Neck muscle strength before and after cervical laminoplasty:relation to axial symptoms[J].J Spinal Disord Tech.2010,23(3):197-202.
[22]Kowatari K,Ueyama K,Sannohe A,et al.Preserving the C7spinous process with its muscles attached:effect on axial symptoms after cervical laminoplasty[J].J Orthop Sci,2009,14(3):279-284.
[23]Kawaguchi Y,Matsui H,Ishihara H,et al.Axial symptoms after enbloc cervical laminoplasty[J].J Spinal Disord,1999,12(5):392-395.
[24]Denis K,Serdar O,Aral G,et a1.Outcomes for combined anterior and posterior surgical approaches for patients with mulfisegmental cervical spondylotic myelopathy[J].J Clin Neurosci,2009,16(3):404-409.
[25]Hui-Lin Yang,Guang-Dong Chen,Hong-Tao Zhang et al.Opendoor Laminoplasty With Plate Fixation at Alternating Levels for Treatment of Multilevel Degenerative Cervical Disease[J].J Spinal Disord Tech,2013,26(1):13-18.
[26]Takayuki Fujiyoshi,Masashi Yamazaki,Junko Kawabe,et al.A New Concept for Making Decisions Regarding the Surgical Approach for Cervical Ossification of the Posterior Longitudinal Ligament:The K-Line[J].Spine,2008,33(26):990-993.
[27]Hirabayashi S,Yamada H,Motosuneya T,et al.Comparison of enlargement of the spinal canal after cervical laminoplasty:opendoor type and double-door type[J].Eur-Spine-J,2010,19(10):1690-4.

