血清降钙素原检测对血流感染的诊断价值分析
黄燕新,姜朝新,叶振望,曾庆洋(广东省佛山市南海区第三人民医院检验科 528244)
近年来,随着抗菌药物和激素的广泛应用,以及有创诊疗技术的广泛开展,血流感染发病率逐年上升。血培养检测是诊断血流感染的“金标准”方法,但耗时较长,且抽血前抗菌药物的过度使用、抽血时机的把握以及抽血过程中可能导致的污染对血培养检测的灵敏度和特异度均有一定的影响。因此,以血培养检测结果诊断血流感染和指导抗菌药物使用存在不足。其他实验室指标,如白细胞计数、中性粒细胞百分比、红细胞沉降率等,也可用于细菌感染的诊断,但特异性较弱。目前,降钙素原(PCT)已广泛应用于感染性疾病的诊断和鉴别诊断[1-2]。本研究对本院2013年2~11月同时进行血培养和血清PCT检测的356例患者资料进行了回顾性分析,并以血培养作为“金标准”方法,探讨了血清PCT检测对血流感染的诊断价值。现将结果报道如下。
1 资料与方法
1.1 一般资料 2013年2~11月,于本院同时接受血培养及血清PCT检测的患者356例,所有患者血培养标本和血清标本送检时间间隔小于24h。若同一患者1周内送检标本次数超过1次,只分析第1次血培养及PCT检测结果;若同一患者多次送检标本时间间隔超过1周,则每次检测结果均纳入分析。
1.2 试剂与仪器 mini-VIDAS全自动免疫荧光分析仪及配套PCT检测试剂,BacT/Alert 3D全自动血液培养仪及配套血液培养瓶,ATB New微生物鉴定仪及API生化鉴定系统均购自法国生物梅里埃公司。
1.3 方法
1.3.1 血培养 以严格无菌操作的方式采集患者静脉血10~20mL,立即注入血培养瓶,采用BacT/Alert 3D全自血液培养仪进行标本培养。仪器发出阳性报警时,查看细菌生长曲线,并用无菌注射器抽取培养瓶内培养液直接涂片,经革兰染色镜检后,将明确的涂片检测结果报告至临床医生。同时将抽取的培养液转种于血平板、麦康凯平板或厌氧血平板(35℃培养)、巧克力平板(5%CO2、35℃培养)。培养18~24h,待菌落形成后,采用ATB New微生物鉴定仪及API生化鉴定系统对病原菌进行鉴定及药敏试验检测。
1.3.2 血清PCT检测 采集患者静脉血标本,常规离心后分离血清标本,采用mini-VIDAS全自动免疫荧光分析仪进行PCT检测。以PCT≥0.50ng/mL作为判断阳性结果的临界值。
1.4 统计学处理 采用SPSS19.0软件进行数据处理和统计学分析。总体PCT检测结果用中位数(下四分位数~上四分位数),即M(P25~P75)表示。组间PCT水平比较采用 Mann-Whitney U检验进行比较。P<0.05为差异有统计学意义。
2 结 果
2.1 血培养及PCT检测结果 356例患者血培养及PCT检测结果见表1。血培养阳性率为23.31%(83/356),PCT阳性率为46.91%(167/356)。将血培养阴性患者纳入非血流感染组,其PCT水平中位数小于0.50ng/mL,PCT阳性率为35.9%(98/273);将血培养阳性患者纳入血流感染组,PCT阳性率为83.1%(69/83)。血培养阳性且病原菌鉴定为凝固酶阴性葡萄球菌患者22例,综合考虑血培养阳性结果报告时间、白细胞计数、中性粒细胞百分比、C-反应蛋白、红细胞沉降率等指标,判断其中6例为污染菌,未纳入统计学分析。病原菌鉴定为微球菌患者1例、假丝酵母菌2例,因例数较少,未纳纳入统计学分析。非血流感染组PCT水平低于血流感染组(P<0.05)。革兰阴性(G-)菌感染组PCT水平高于革兰阳性(G+)菌感染组(P<0.05)。
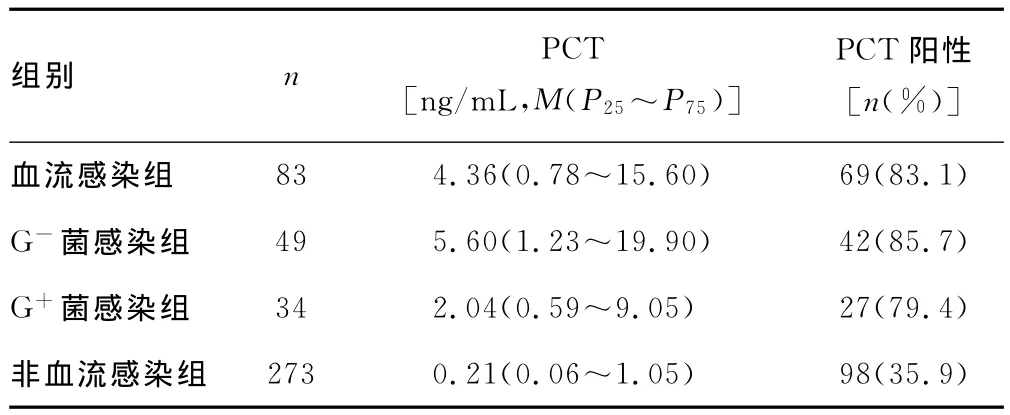
表1 血培养及PCT检测结果
2.2 血流感染患者病原菌种类及PCT水平分析 83例血流感染患者中,病原菌以 G-菌为主,占59.1%(49/83),其中肠杆菌科细菌感染占89.8%(44/49);G+菌占40.9%(34/83),以葡萄球菌属细菌为主,占73.5%(25/34),其中金黄色葡萄球菌及凝固酶阴性葡萄球菌分别占26.5%(9/34)、47.1%(16/34)。见表2。
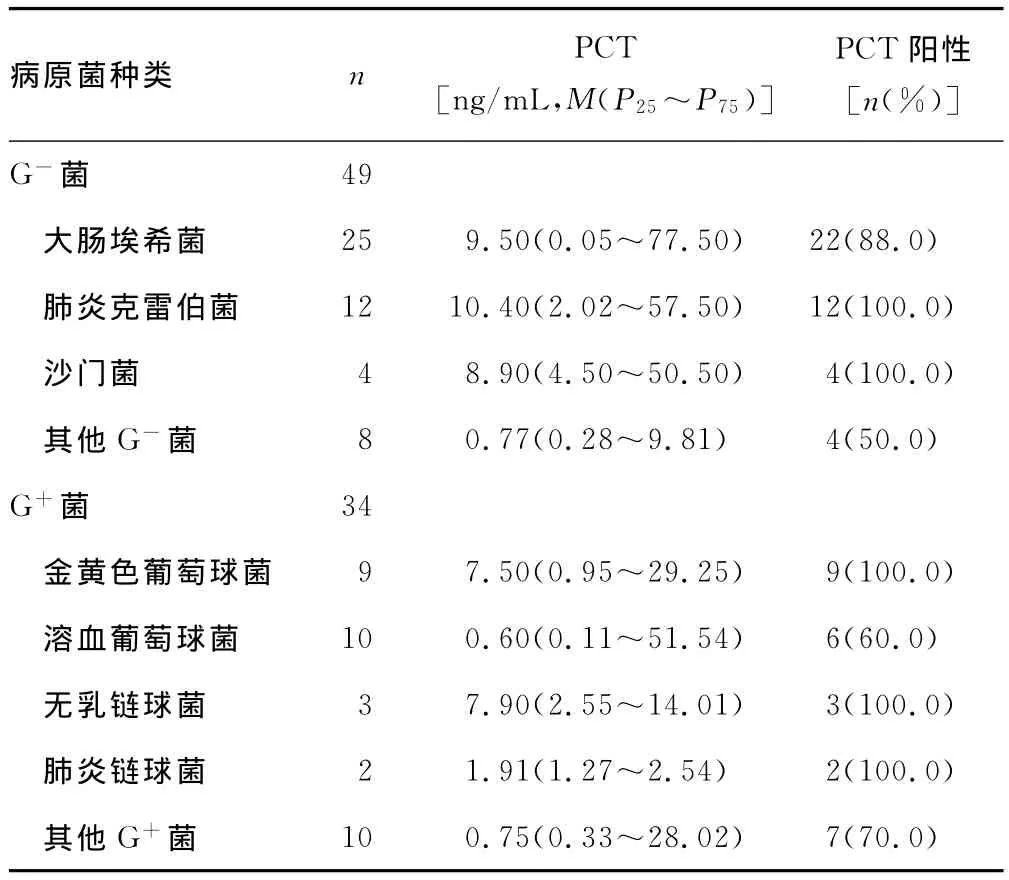
表2 血流感染患者病原菌种类及PCT检测结果
2.3 血清PCT诊断血流感染灵敏度和特异度分析 以PCT≥0.05ng/mL作为诊断临界值时,诊断血流感染的灵敏度、特异度分别为100.0%、19.0%。以 PCT≥10.00ng/mL作为诊断临界值时,诊断灵敏度、特异度分别为36.1%、100.0%。见表3。
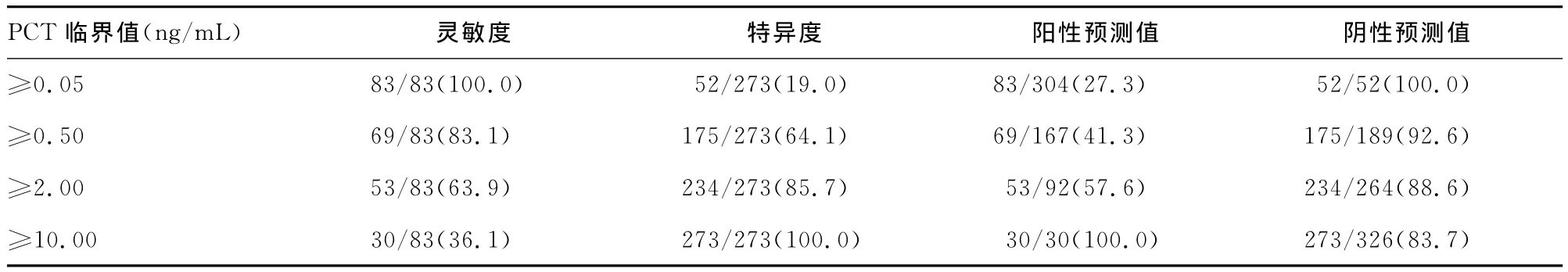
表3 血清PCT诊断血流感染灵敏度和特异度分析[n/n(%)]
3 讨 论
生理情况下,PCT由甲状腺C细胞产生,但在发生全身性感染时,PCT主要来源于甲状腺以外的器官。在细菌感染引起全身性炎性反应时,外周血PCT浓度明显升高,但在发生病毒感染、自身免疫性疾病、器官移植排斥反应时,外周血PCT浓度仍维持在较低水平[3-4]。因此,PCT已广泛应用于感染性疾病的诊断和鉴别诊断[5]。
本研究显示,血流感染患者血清PCT水平明显高于非血流感染患者,考虑与细菌细胞壁脂多糖成分刺激机体分泌各种炎性因子[如白细胞介素-6(IL-6),肿瘤坏死因子α(TNF-α)],并进一步导致组织和细胞合成和释放大量PCT有关。Becker等[6]对健康者注射一定剂量的内毒素,发现在外周血TNF-α和IL-6水平出现峰值后,PCT水平也有所升高,提示内毒素可促进PCT的分泌。血液G-菌感染患者血清PCT水平高于G+菌感染患者,可能与G-菌细胞壁裂解后释放较多的内毒素有关[7]。
在本研究纳入的356例患者中,83例患者血培养阳性,病原菌种类以G-菌为主,考虑可能与患者住院时间长、接受有创诊疗操作、抗菌药物过度使用等因素导致院内感染风险大大增加有关。此外,在G+菌感染中,凝固酶阴性葡萄球菌占47.1%,考虑可能与患者抵抗力降低及免疫抑制剂的使用有关。因此,临床治疗过程中应提高患者的免疫力及营养支持水平。
本研究中,83.1%的血培养阳性患者血清PCT检测也为阳性,说明对疑似血流感染的患者,应尽快进行血清PCT检测或同时进行血培养与PCT检测,实现血流感染的早期诊断和治疗,从而改善患者的预后。然而,有16.9%的血流感染患者血清PCT为阴性,考虑可能与抗菌药物的使用有关。有研究证实,大剂量头孢他啶可抑制大鼠体内PCT的分泌[8],牛磺酸则可减少体外循环术中婴幼儿PCT的分泌[9]。因此,当PCT水平未升高时,不能排除血流感染,应综合考虑C-反应蛋白定量检测、白细胞计数、中性粒细胞百分比等指标进行判定。
本研究结果显示,以0.50ng/mL作为临界值时,血清PCT对血流感染的诊断灵敏度为83.1%,特异度为64.1%,阳性预测值为41.3%,与国内文献报道大致相符[10]。本研究结果还显示,35.9%的血培养阴性患者PCT检测结果为阳性,可见PCT检测存在一定程度的假阳性,可能与PCT水平受创伤、重度心源性休克等多种因素影响有关[11-12]。因此,在以PCT阳性结果诊断血流感染时,应尽量排除上述因素的影响。此外,血培养结果易受送检次数、采血量和采血时机等因素的影响,因此血培养结果为阴性时,不能完全排除血流感染。有学者认为,当血培养结果为阴性,但PCT检测结果为阳性时,应在6~9h之内或24h后,再次进行PCT检测,通过动态监测和分析PCT浓度的变化趋势,提高血流感染的诊断准确率,并通过及时、合理用药,改善患者预后[13]。本研究中,当临界值设为0.05ng/mL时,血清PCT对血流感染的诊断灵敏度达到100.0%,说明PCT<0.05ng/mL时,可以排除血流感染。因此,采用血培养双瓶送检,但只有单瓶检测结果为阳性或所分离的菌株为污染菌(如凝固酶阴性葡萄球菌、微球菌、棒状杆菌属等细菌)时,可结合PCT检测结果及血培养阳性结果报告时间,排除血流感染的可能,从而避免抗菌药物的过度使用及多重耐药菌的产生。以10.00ng/mL作为临界值时,PCT对血流感染的诊断特异度及阳性预测值均达到100.0%,说明当血清PCT≥10.0ng/mL时,血流感染可能性极大。此时,若血培养结果为阴性,则应通过多次采集标本进行血培养检测的方式,提高病原菌检出率,从而为临床经验性治疗转变为靶向治疗提供重要依据。
[1]刘飞,王前,曾方银,等.降钙素原在局部感染及败血症早期临床诊断的价值评价[J].南方医科大学学报,2010,30(3):614-619.
[2]Uckay I,Garzoni C,Ferry T,et al.Postoperative serum procalcitonin and C-reactive protein levels in patients with orthopaedic infections[J/OL].Swiss Med Wkly,2010-11-19[2014-04-21],http://www.ncbi.nlm.nih.gov/pubmed/21104474 .
[3]叶晓涛,马焕丽,陈日炳,等.降钙素原检测联合血培养阳性时间评分用于严重败血症患者的预后判断[J].国际检验医学杂志,2013,34(15):1932-1934.
[4]童海明.血清降钙素原联合血培养对ICU患者菌血症的早期诊断价值[J].中国微生态学杂志,2013,25(3):321-322.
[5]马春芳,汪强,陈雪静,等.血清降钙素原在ICU血流感染患者中的诊断价值分析[J].浙江中医药大学学报,2013,37(8):987-989.
[6]Becker KL,Snider R,Nylen ES.Procalcitonin in sepsis and systemic inflammation:a harmful biomarker and a therapeutic target[J].Br J Pharmacol,2010,159(2):253-264.
[7]Riedel S.Procalcitonin and the role of biomarkersin the diagnosis and management of sepsis[J].Diagn Miclobiol Infect Dis,2012,73(3):221-227.
[8]张智洁,刘勇,孙继梅,等.头孢他啶影响大鼠降钙素原产生机制的初步研究[J].中华医院感染学杂志,2007,17(1):129-133.
[9]马超,赵春玉,王元祥,等.牛磺酸对婴幼儿体外循环术下血浆降钙素原的影响及意义[J].中国当代医药,2010,17(1):9-13.
[10]蒋伟,李少增,周峥,等.定量检测降钙素原在患者感染诊断及其预后判断中的临床价值[J].中国感染控制杂志,2012,11(3):189-191.
[11]孙胜男,吕菁,君魏捷,等.脓毒症患者降钙素原浓度与病原学感染证据之间的相关性研究[J].中华急诊医学杂志,2013,22(10):1136-1140.
[12]叶晓涛,习慧明,张旭,等.降钙素原及血培养阳性时间对严重败血症早期预后的价值[J].中国感染控制杂志,2013,23(16):4075-4077.
[13]黄伟平,黄澄温,妙云,等.脓毒性休克患者降钙素原的变化规律及其与预后的关系[J].中华危重病急救医学,2013,25(8):467-470.

