肺泡灌洗联合机械通气治疗慢性阻塞性肺疾病急性加重期并Ⅱ型呼吸衰竭
郭晓云,陈诗华,何芳志
(萍乡市第二人民医院呼吸科,江西 萍乡 337000)
支气管镜下肺泡灌洗技术的应用为肺部难治性感染的治疗开辟了一条新的途径,应用支气管镜下局部支气管肺泡灌洗治疗方法,可清除黏液和脓性分泌物,使气道通畅,减轻感染。慢性阻塞性肺疾病(COPD)常因呼吸道感染、气流阻塞、免疫力低下、营养不良、呼吸肌疲劳而导致Ⅱ型呼吸衰竭。COPD患者多为老年人,因肺部感染而诱发呼吸衰竭的约占80%~90%[1],感染是促使慢性支气管炎发展的重要因素,主要病因为病毒和细菌[2]31,常伴有营养不良,中枢神经系统严重受抑制和呼吸肌疲劳,使咳痰无力,分泌物持续增多且无法排出,造成严重的呼吸道阻塞,使肺部感染、呼吸衰竭、呼吸肌疲劳进行性加重,易致病情迅速加重、死亡,此时建议机械通气,但减少痰液淤积、保持气道通畅成为治疗的关键。笔者采用支气管镜下肺泡灌洗术有效清除气道内痰痂及分泌物同时联合有创-无创序贯机械通气方法抢救30例COPD并Ⅱ型呼吸衰竭的患者,取得了较好疗效,报告如下。
1 资料与方法
1.1 一般资料
2012年4月至2013年9月萍乡市第二人民医院ICU和呼吸科共收治60例经内科常规保守治疗无效、病情进行性加重、出现肺性脑病、血气分析均显示COPD急性加重期合并Ⅱ型呼吸衰竭的患者,诊断标准均符合内科学(第2版)中关于慢性呼吸衰竭的诊断标准[2]158,其中男 38 例,女 22 例,年龄 55~76岁,平均(70.6±8.2)岁。按简单随机方法将患者分为2组,每组30例。观察组男20例,女10例,年龄55~75 岁,平均(64.21±9.63)岁;对照组男 18 例,女12 例,年龄 53~76 岁,平均(63.26±9.88)岁。2 组患者的年龄、性别、病情、病程及心肺功能等比较差异均无统计学意义(均P>0.05),具有可比性。
1.2 治疗方法
对所有患者均积极进行抗感染、祛痰、气道分泌物引流、扩张支气管、纠正电解质紊乱及营养支持等综合治疗,连续监护生命体征、血氧饱和度,定期检测动脉血气分析、血常规、C-反应蛋白(CRP)、电解质,反复做深部痰培养,根据药敏结果选择抗生素。
对照组:在常规治疗基础上采用有创-无创序贯机械通气治疗。在内科常规处理的同时,使用德昌公司Achiva容量型辅-控制(A/C)机械通气4~36 h,肺性脑病减轻后,改为同步间歇指令通气加压力支持方式(SIMV+PEEP),根据患者的通气状况、血气分析结果,调整吸入氧浓度、潮气量、呼吸频率和PEEP水平,并予常规吸痰。当患者出现肺部感染控制窗,逐步降低SIMV呼吸频率和PEEP水平,直至SIMV 呼吸频率降至 10~12 次·min-1、PEEP 水平降至 3~5 cmH2O(0.29~0.49 kPa)时,拔出气管内导管,改用BiPAP呼吸机(美国伟康公司)无创通气治疗:先选择合适的鼻面罩,软帽固定,使其不漏气,采用S/T 通气模式,备用呼吸频率 16~20 次·min-1,吸气压(IPAP)从 6 cmH2O(0.59 kPa)开始,逐步提高到 12~20 cmH2O(1.18 kPa);呼气压(EPAP)为 4~6 cmH2O(0.39~0.59 kPa),吸氧浓度 30%~50%;开始每天通气2次,每次5~8 h,每天应用10 h以上,通气过程中可以短暂休息15~20 min,以便进食和排痰,病情好转后逐步下调参数,缩短通气时间,延长停机时间,直至疲劳的呼吸肌得到恢复后可以完全撤机。
观察组:在常规治疗基础上采用支气管镜下肺泡灌洗联合有创-无创序贯机械通气治疗。内科常规处理的同时,使用德昌公司Achiva容量型辅助-控制机械通气,供给35%~45%的氧气,床旁用纤支镜(PENTAXBF-15BS型纤支镜)直视下经气管导管进镜,根据肉眼所见及胸部CT或X线片判定感染的肺叶或肺段,进入相应叶或段支气管开口,发现分泌物立即吸引,并收集标本进行培养与药敏试验。遇到炎症明显的部位有黏稠痰液不易吸出时,用温生理盐水100 mL(内加丁胺卡那0.2 g或庆大霉素 8 万 U)灌洗,每次 10~20 mL,3~4 次·d-1,总量不超过100 mL,逐段分侧进行,直至将各气道内痰痂及分泌物吸净。每次吸痰时间不超过40 s,每次吸痰前后供给100%高浓度氧气约5 min,保证动态无创监视下维持SaO2>90%。操作过程中严密监测生命体征,SaO2<85%停止操作。多数患者短时间内可使支气管-肺部感染迅速得到有效控制,呼吸衰竭好转患者自主呼吸无抑制后改用SIMV+PEEP及BiPAP呼吸机无创通气治疗,直至疲劳的呼吸肌得到恢复。
1.3 观察指标
治疗2周后比较2组临床疗效。痊愈:治疗后2周,患者咳嗽、咳痰、胸闷、气促症状明显好转,肺部啰音消失,胸部X线片示阴影基本吸收;有效:患者咳嗽、咳痰、胸闷、气促症状好转,肺部啰音较前减少,胸部X线片示阴影有不同程度吸收;无效:治疗2周后,患者症状无明显改善或加重。
比较2组血清CRP水平、抗生素静脉用药时间及血气分析(PaO2和PaCO2)及不良反应发生率。
1.4 统计学方法
2 结果
2.1 2组临床疗效比较
观察组在治疗2周后,10例患者咳嗽、咳痰症状明显好转,肺部啰音消失,生活质量提高,达到痊愈标准。 观察组总有效率高于对照组(P<0.01),见表1。
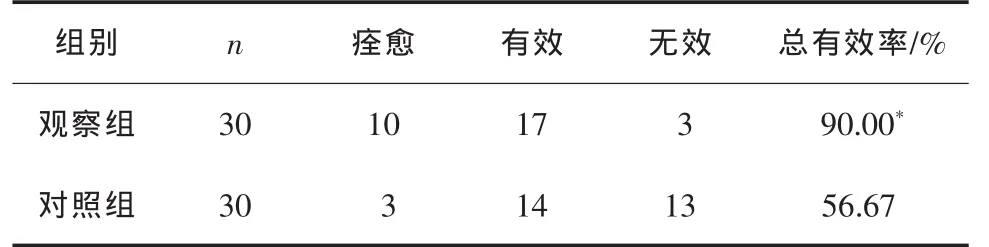
表1 2组临床疗效比较例
2.2 2组抗生素静脉用药时间及血清CRP水平比较
观察组抗生素静脉用药时间明显少于对照组(P<0.05)。 2组治疗前血 CRP 值差异无统计学意义(P>0.05),治疗后血清 CRP 水平均有明显下降(P<0.05 和 P<0.01),治疗后 2 组间 CRP 差异无统计学意义(P>0.05)。 见表 2。
表2 2组抗生素静脉用药时间及血清CRP水平比较
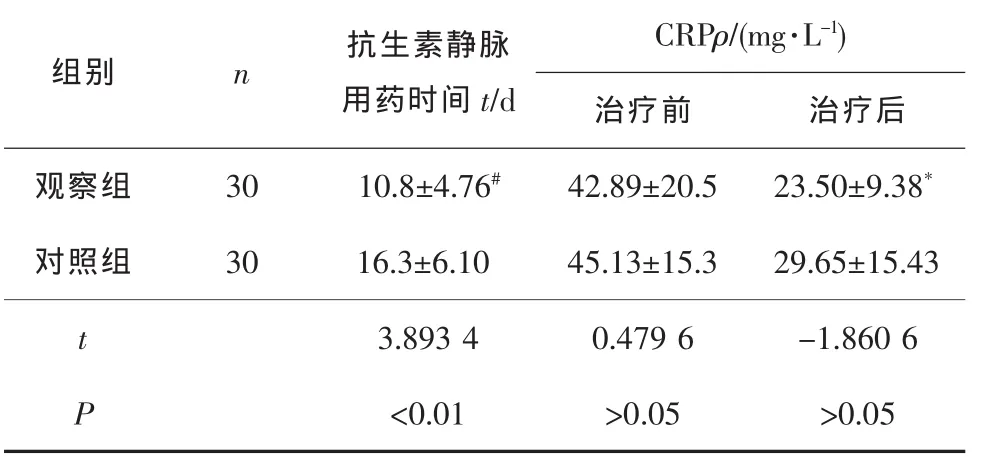
表2 2组抗生素静脉用药时间及血清CRP水平比较
*P<0.05(t=-4.7109)、#P<0.01(t=3.9058)与治疗前比较。
组别 n 抗生素静脉用药时间t/d CRPρ/(mg·L-1)治疗前 治疗后观察组 30 10.8±4.76# 42.89±20.5 23.50±9.38*对照组 30 16.3±6.10 45.13±15.3 29.65±15.43 t 3.8934 0.4796 -1.8606 P<0.01 >0.05 >0.05
2.3 2组PaO2和PaCO2的比较
2组PaO2、PaCO2治疗后均较治疗前有不同程度改善(P<0.05),说明通气和换气功能得到改善;与对照组比较,观察组PaO2上升、PaCO2下降更明显(P<0.05 或 P<0.01)。 见表 3。
表3 2组治疗前后 PaO2、PaCO2比较 ,p/kPa
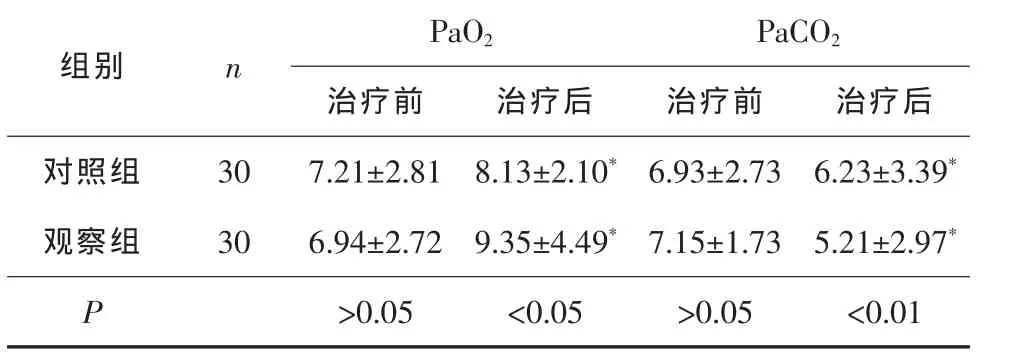
表3 2组治疗前后 PaO2、PaCO2比较 ,p/kPa
*P<0.05 与治疗前比较。
PaO2 PaCO2治疗前 治疗后 治疗前 治疗后对照组 30 7.21±2.81 8.13±2.10*6.93±2.73 6.23±3.39*观察组 30 6.94±2.72 9.35±4.49*7.15±1.73 5.21±2.97*P>0.05 <0.05 >0.05 <0.01组别 n
2.4 不良反应
对照组患者在操作过程中未出现严重不良反应。观察组出现心动过速2例;血氧饱和度下降至85%5例,予以纯氧吸入症状改善;气道少量出血3例,未予特殊处理。2组各种不良反应发生率比较差异无统计学意义(均 P>0.05)。
3 讨论
COPD是常见病、多发病,农村人口发病率相对较高。由于历史及国情等原因,COPD患者经济状况与文化水平相对较低,患病后常得不到及时有效的治疗,经常因COPD合并呼吸衰竭住院。COPD患者存在不同程度的气道阻塞、肺泡弹性纤维降低、肺泡壁毁损、肺组织弹性减退,而在急性加重期这一病理改变更为明显,而老年COPD往往存在多种并发症:如低氧血症、电解质紊乱、高碳酸血症等容易产生呼吸机疲劳。对于因肺部感染诱发呼吸衰竭的COPD患者,机械通气是抢救的重要手段。近年来的研究[3]表明,机械通气是治疗COPD合并感染所致呼吸衰竭的有效方法,可以缩短患者有创机械通气和入住ICU的时间,减少再插管率,并降低住院病死率;但由于气道内痰痂及分泌物堵塞影响机械通气效果,因此解除严重的呼吸道阻塞是提高机械通气抢救成功率、减少呼吸肌疲劳和呼吸机相关并发症的关键[4]。以往用的长吸痰管只能吸出隆突以上的痰液,导致不能有效控制肺部感染,甚至痰阻塞了支气管而使肺有效通气面积减少,气道阻力上升,呼吸肌吸气负荷增加易致呼吸肌疲劳,而使机械通气的时间延长甚至可发生呼吸机依赖等难题[4],早期应用纤支镜直视下行支气管肺泡灌洗治疗,可吸出大量脓性痰液,清除彻底、干静,缓解支气管阻塞,特别是因痰栓引起肺不张时,经纤支镜吸痰后效果特别明显[5]。同时局部注入抗生素,可直接起到杀菌效果,减少全身用药量;其留取下来的呼吸道痰液标本污染少,进行培养药敏检查结果准确,可进行针对性选药。
本研究结果提示,应用支气管镜下局部吸痰、灌洗可缩短抗生素静脉用药时间,可能因该方法能稀释和清除黏液和脓性分泌物,使气道引流通畅,有利于支气管扩张病灶的愈合,因而提高了治疗效果;局部注入抗生素,药物直接注射在病变部位,局部药物浓度高,直接起到了杀菌作用[6],有利于控制感染。与对照组相比,观察组血清CRP水平均有明显下降,PaO2有明显上升、PaCO2明显下降(P<0.05 或P<0.01),表明早期及时应用气管插管行有创高浓度供氧帮助控制机械通气迅速纠正缺氧后,联合纤支镜有效排除气道内分泌物和痰痂,并予以肺泡灌洗,有利于控制肺部感染,改善通气和换气,从而迅速扭转病情恶化的趋势,能获得较好的临床效果,缩短住院时间,是治疗COPD并Ⅱ型呼吸衰竭患者安全有效的手段[7]。
需要注意的是,有多器官功能损害和严重心律失常、高血压、凝血功能障碍患者不宜采用该治疗方法,为避免气胸发生,肺大泡患者也不宜采用该治疗方法[8-9]。 同时操作一定要熟练,动作要轻柔,吸引时应避免同一时间吸引同一个部位,以免局部黏膜损伤,并按照一定顺序,从上往下灌洗,避免遗漏,并注意尽可能吸出灌洗液。
[1]陈灏珠.李宗明内科学[M].4版.北京:人民卫生出版社,1997:42-43.
[2]王吉耀.内科学 [M].2 版.北京:人民卫生出版社,2010.
[3]王辰,商鸣宇,黄克武,等.有创与无创序贯性机械通气治疗慢性阻塞性肺疾病所致严重呼吸衰竭的研究[J].中华结核和呼吸杂志,2000,23(4):212-216.
[4]罗红,陈平,周锐,等.慢性阻塞性肺疾病呼吸衰竭患者有创机械通气后BiPAP序贯治疗[J].湖南医科大学学报,2001,26(6):563-565.
[5]文永康.肺泡灌洗联合机械通气治疗COPD并呼吸衰竭的分析[J].临床肺科杂志,2013,18(1):27-29.
[6]吕晓东,刘加良.Bipap无创通气在COPD急性加重合并重度呼吸衰竭的应用价值[J].临床肺科杂志,2007,12(4):377-378.
[7]文强,吴恒义.ICU中纤维支气管镜的临床应用[J].中国内镜杂志,2002,8(11):64-65.
[8]中华医学会呼吸分会支气管镜学组.纤维支气管镜临床应用指南[J].中华结核和呼吸杂志,2000,23(3):134.
[9]苏毅.支气管肺泡灌洗在慢性阻塞性肺疾病机械通气患者中的应用[J].国际呼吸杂志,2011,31(12):916-918.

