尾状叶肝细胞癌手术切除疗效的对照研究
苏 瑛 龚 昭
肝脏尾状叶是恶性肿瘤频繁发生的部位,占原发性肿瘤的80%~90%左右,肝尾状叶的切除是治疗肝细胞癌的最佳手段。Kumon等将尾状叶分为Spiegel叶、腔静脉旁部和尾状突三个部分[1]。尾状叶由于其位置深、隐蔽且形状不规则,使之手术非常复杂,成为临床外科手术的禁区。近年来伴随着新的手术切除方式及手术径路的发展,肝脏尾状叶切除手术的数量逐渐增加,但其远期的疗效尚不明确。本研究主要探讨尾状叶与非尾状叶肝细胞癌手术切除的患者的疗效差异,为进一步提高肝细胞癌尾状叶手术疗效提供临床依据。
1 资料与方法
1.1 一般资料
以我院1999年1月至2007年12月收治的并行手术切除的83例尾状叶肝细胞癌作为研究组,其中男性58例,女性25例,年龄23~72岁;对照组为从同期的非尾状叶肝细胞癌手术患者中筛选出83例,筛选按照患者的性别、年龄、肝癌部位、肿瘤大小及分期和肝硬化程度进行匹配,对手术情况、复发率及术后生存率进行对比研究。
1.2 术前检查
患者术前均行腹部超声、胸部X射线、CT或MRI检查,实验室检查包括乙型肝炎表面抗原(HBsAg)、甲胎蛋白(AFP)、丙氨酸转氨酶、天冬氨酸转氨酶等。术前均对患者进行肝功能Child-Pugh分级。根据欧洲肝脏研究协会规定的标准,肝癌的确诊至少要有两项影像学检查结果符合肝癌的特征;或者有一项影像学检查结果符合,同时AFP>400 ng/ml,或有细胞学/组织学检查依据。
1.3 手术方法
右尾状叶的肿瘤选择右肋缘下斜切切口,左尾状叶的肿瘤选择左右肋缘下斜切切口。进腹探查肝脏后,切断肝脏周围的韧带,充分分离出肝脏。所有患者未进行胸腹联合切口。手术过程中通过超声评估病灶浸润程度,以确定有无转移。肝尾状叶切除主要分为单独全尾状叶切除及联合其他肝段的尾状叶切除两种。手术方式主要有4种:左入路、右入路、前入路、左右入路[2]。手术方式的选择主要依据于病变的大小和位置。肿瘤位于左尾状叶或需行尾状叶合并左肝切除术患者选择左入路的方式;右入路主要适用于肿瘤位于尾状突或腔静脉旁部患者或需行尾状叶合并右肝切除术的患者;肿瘤位于整个尾状叶的肿瘤患者则主要选择左右联合入路的方式;对于瘤体巨大、显露困难的肿瘤可采用前入路的方式。
1.4 术后化疗
肝细胞癌患者行TACE治疗1~3次,化疗的药物为5-Fu、表阿霉素、顺铂、羟基喜树碱或丝裂霉素,所用栓塞剂为超液化碘油。
1.5 术后随访
术后半年内每个月随访1次,之后每3个月随访1次,2年后改为每6个月随访1次。包括甲胎蛋白、腹部超声和肝功能检查。怀疑肿瘤复发或转移时行CT及MRI检查。在必要时进行病理检查。
1.6 统计学处理

2 结果
2.1 临床病理结果
两组肝细胞癌患者的基线临床病理结果对比差异无统计学意义(P>0.05),见表1。
2.2 手术情况
研究组83例尾状叶肝癌患者中,64例(77.1%)行单纯的尾状叶切除术,余19例(22.9%)行肝尾状叶联合其他肝段/叶切除术。其中8例尾状叶切除术需要修补门静脉(3例)或下腔静脉(5例)。本组患者手术方式及类型见表2。对照组83例患者中,21例实施了肝脏大部切除术,62例行肝脏部分切除术。两组肝癌患者的手术结果对比见表3。尾状叶肝癌患者手术时间较长(198.4 min vs 127.9 min),术中出血量较多(726.7 ml vs 341.5 m1),血管阻断时间较长(29.8 min vs 21.3 min),并发症发生率两组比较无显著差异(18.1% vs 15.7%)。两组均无手术死亡患者。

表1 两组肝癌患者的临床病理结果对比/例
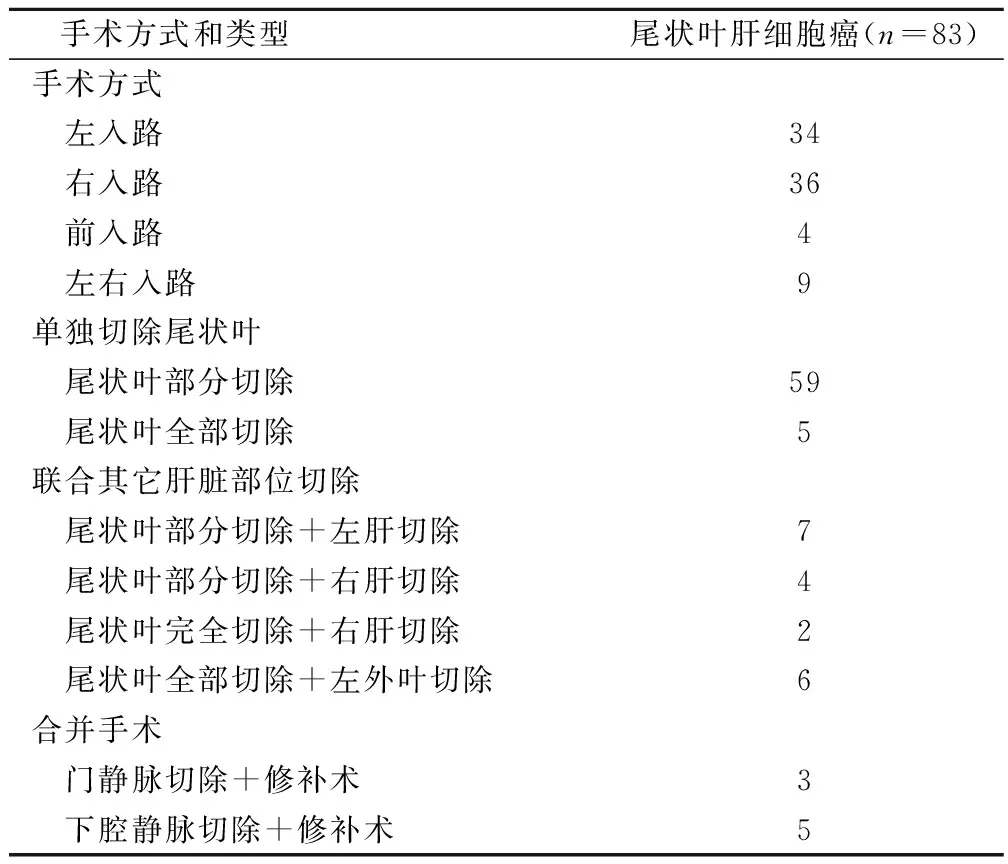
表2 尾状叶肝细胞癌患者的手术方式及类型/例

表3 两组肝细胞癌患者的手术结果和并发症情况/例
2.3 术后复发转移及生存状况
尾状叶肝细胞癌组总复发率为55.4%,对照组肝癌总复发率为37.3%,两组比较差异具有统计学意义。采用寿命表法计算两组患者术后1、3、5年生存率。研究组1、3、5年生存率分别为72.3%、53.2%、30.6%,对照组1、3、5年生存率分别为90.6%、79.1%、47.8%。两组比较差异有统计学意义,P<0.05,见表4。

表4 两组肝细胞癌患者肿瘤复发、转移及生存情况/%
3 讨论
尾状叶位于第一肝门后上方,其主要部分位于腔静脉的左侧。尾状叶的左下端呈游离状,位于小网膜囊内。由于其位置的特殊性,其手术治疗的准确性及有效性受到非常大的限制。所以肝切除仍是目前尾状叶肝癌的主要治疗方式。具体手术方式的选择对尾状叶切除手术的安全是至关重要的。本研究根据病灶的大小、位置和肝脏功能状况选择左入路、右入路、前入路、及左右入路的手术方式。对于那些有足够的肝脏功能储备的肝癌患者,行联合切除;而对于肝功能储备较差的患者,行单独尾状叶切除。如果瘤体较大或下腔静脉及主要肝静脉受到肿瘤的压迫时,行尾状叶切除术在技术方面是非常困难的,则根据实际情况联合不同的血流阻断方法才能使得手术顺利进行[3-4]。
本研究的83例尾状叶肝细胞癌手术的5年生存率为30.6%,低于同类文献报道的水平。尤其是Sakamoto等[5]对46例尾状叶肝细胞癌患者进行了对照研究,显示尾状叶肝细胞癌与非尾状叶肝细胞癌有同样的手术效果,其尾状叶肝细胞癌组的总生存率76%。这与本研究意见不一致。主要原因是本组研究的瘤体平均直径为5.4 cm比他们的3.7 cm要大的多,并且他们病例为单发病灶,术中采用超声导引进行肝解剖切除术。
当前的研究显示尾状叶肝癌与其他位置肝癌相比有较差的预后[6-7]。本研究同样存在该问题,考虑预后较差主要因素与以下方面有关系。首先,尾状叶肝癌的生长空间比较小,并且一般呈浸润性生长,尤其是在右侧段肿瘤常常浸润到Ⅳ、Ⅴ、Ⅵ等肝段。所以,在手术切除过程中如果肿瘤边界不清或者经常紧贴肝脏主要门静脉和肝静脉,从而产生脉管侵犯的可能性会增大。其次,肝尾状叶或者联合肝叶切除手术中,肝尾状叶的游离和显露比非尾状叶要困难的多,而过度的翻动肝叶和牵拉可能会导致肿瘤细胞沿门静脉和肝静脉转移的状况增加。Wang等发现前入路法能更好地控制出血,并保护下腔静脉且暴露切开的肝结构[8]。尽管前如路的方式进行尾状叶切除术可避免以上问题,但对于肝尾状叶小肝癌和伴有肝硬化的患者来说,应用受到了限制,这是由于前人路尾状叶切除术需要行Ⅳ段的分离,延长了行手术时间,并增加了出血量。以上因素增加了尾状叶肝癌术后局部复发和远处转移的风险[9-10]。
尾状叶肝细胞癌切除术要做到有足够的切缘是非常有难度的。其主要原因在于尾状叶毗邻左、右门静脉和下腔静脉,位置深且不易显露,如果单纯追求足够的阴性切缘而使得周围大血管受到损伤,那么手术的风险将会很大。因此,对于那些肝功能储备良好并且瘤体局限于尾状叶的患者我们主张应采取联合其他肝叶切除的方式,以使得手术的切缘取得良好的远期效果。而对于那些肝功能储备差或瘤体较大不能耐受与其他肝叶一起切除的患者,我们建议可采取姑息性的局部切除方式,术后我们根据实际情况给予辅助性肝动脉插管化疗也能取得较满意的效果。
总之,尽管尾状叶肝细胞癌切除术具有风险大、术中失血多、死亡率高、手术时间长及术后并发症率高的特点,但是实践证明尾状叶肝细胞癌的切除是合理可行的。但是行尾状叶切除,尤其是行静脉旁肝细胞癌的切除术仍然是一个很大的技术挑战[11-12]。尾状叶肝癌手术切除预后差可能与手术切缘不足和术中出血多等因素有关。希望随着手术技术的不断提高和经验的进一步积累尾状叶肝细胞癌切除术将会日益普及且水平会将达到一个新的高度。但是目前由于尾状叶肝癌手术例数较少,更加确切的结论需要更多的病例进行进一步的对照研究证实。
[1] 何贤禄,曾 勇.肝脏尾状叶的应用解剖与手术入路〔J〕.四川医学,2008,29(3):363-365.
[2] 邓志成,秦 磊,钱海鑫,等.肝脏尾状叶肿瘤手术切除一例及手术方式探讨〔J〕.中华肝胆外科杂志,2011,17(11):942-943.
[3] 杨甲梅,刘 鹏,牛文洋,等.手术切除治疗肝脏尾状叶巨大肿瘤〔J〕.中华肝胆外科杂志,2010,16(2):99-102.
[4] Liu P,Yang JM,Niu WY,et al.Prognostic factors in the surgical treatment of caudate lobe hepatocellular carcinoma
〔J〕.World J Gastroenterol,2010,16(9):1123-1128.
[5] Sakamoto Y,Nara S,Hata S,et al.Prognosis of patients undergoing hepatectomy for solitary hepatocellular carcinoma originating in the caudate lobe 〔J〕.Surgery,2011,150(5):959-967.
[6] Sakoda M,Ueno S,Kubo F,et al.Surgery for hepatocellular carcinoma located in the caudate lobe 〔J〕.World J Surg,2009,33(9):1922-1926.
[7] 张淑莲,马 武,范志刚,等.肝动脉栓塞化疗联合三维适形放疗治疗原发性肝细胞癌的疗效观察 〔J〕.实用癌症杂志,2010,25(6):629.
[8] Wang CC,Javada K,Yap AQ,et al.Resection of large hepatocellular carcinoma using the combination of liver hanging maneuver and anterior approach 〔J〕.World J Surg,2010,34(8):1874-1878.
[9] 莫一我,王天朝,孙志为,等.离体肝肿瘤切除余肝自体移植术治疗肝占位性疾病〔J〕.中国实用外科杂志,2008,28(10):880-882.
[10] Felekouras ES,Kaparelos DC,Papalambros E.The history of liver surgery,hepatectomy and haemostasis 〔J〕.Hellenic J Surg,2010,82(5):280-295.
[11] 胡 雷,尉公田,孙延富,等.肝细胞癌合并门静脉癌栓外科治疗的疗效观察〔J〕.实用癌症杂志,2009,24(1):72-74,78.
[12] 姚和祥,邹忠东,王 瑜,等.肝全尾状叶的解剖学研究及切除体会〔J〕.中华肝胆外科杂志,2011,17(8):624-626.

