非冲洗钻孔引流治疗慢性硬膜下血肿的临床分析
常 奎,徐敬斌,马思贤
慢性硬膜下血肿(chronic subdural hematoma,CSDH)是神经外科的常见病,外科治疗慢性硬膜下血肿包括钻孔冲洗引流,或者不冲洗。现对我院106例患者资料进行回顾性分析,现报告如下。
1 资料与方法
1.1临床资料 从1996-2003年我科收治慢性硬膜下血肿106例,男62例,女44例,年龄8~97岁,平均年龄66.5岁。有颅脑外伤史81例(76.4%)。从外伤到出现临床症状8~55 d。从最初症状到手术5~30 d。左侧45例(42%),右侧48例(45%),双侧13例(12%)。CT检查:证实血肿45~150 ml,高密度22例,低密度21例,等密度35例,混合密度28例,入院症状:偏瘫72例(69%),头痛48例(40%),意识错乱41例(22%),昏迷40例(40%)。术前一侧瞳孔散大14例,无双侧瞳孔散大。术前临床实验室检查包括出凝血时间,血小板计数,血常规,肝肾功能检查,心电图,全胸片等。按治疗方法不同随机分为非冲洗组(A组)和冲洗组(B组),2组患者在年龄、性别、出血量及临床症状等方面均无统计学差异(P>0.05),具有可比性。见表1。

表1 2组患者一般临床资料比较
1.2手术方法 根据术中患者配合程度行局麻或全麻,CT定位在血肿最厚处作直切口颅骨钻孔。A组打开硬膜后直接置入硅胶管,缓慢放出血肿,血肿腔不冲洗,引流管接密闭引流袋,防止空气进入硬膜下。B组切开硬膜及血肿包膜后,用生理盐水冲洗血肿腔,基本冲洗液澄清后保留引流管。术后根据引流及CT复查情况保持2~3 d。术后管理相同。
1.3观察指标 对2组患者在全麻使用率、手术时间、术后颅内大量积气、术后临床症状(主要为头痛、呕吐)、复发率、死亡率等进行观察比较。
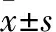
2 结果
非冲洗组(A组)在全麻使用率、手术时间、术后颅内大量积气、术后临床症状(主要为头痛、呕吐)均优于冲洗组(B组),差异有统计学意义(P<0.05),见表2。A组52例患者无脑内血肿、急性硬膜外血肿等严重并发症;B组出现急性硬膜外血肿2例,行开颅血肿清除,脑内小血肿1例,行保守治疗好转,术后颅内大量积气23例,张力性气颅1例,行再次气体引流,随访复发3例其中2例是采用冲洗方法治疗,1例是采用非冲洗方法治疗。A组复发率1.99%,B组复发率3.5%,2组差异无显著性(P>0.05)。死亡率A组无,B组为0.94%。

表2 2组患者临床效果比较
3 讨论
慢性硬膜下血肿是神经外科常见病且大多治疗效果良好。多见于老年人,大部分有轻微外伤史,由于脑萎缩使脑组织在颅腔内的移动度增大,最易撕破自大脑表面汇入上矢状窦的桥静脉,由于患者脑萎缩、颅内压较低、静脉张力增高及凝血机制障碍等因素导致血肿增大[1]。
慢性硬膜下血肿的治疗方法较多,如骨瓣开颅血肿清除,包膜切除,内窥镜辅助等,目前公认的传统外科治疗是单孔或双孔灌洗引流[2],90%都能治愈。从本组数据分析:冲洗组由于强调冲洗干净,手术时间较长,对于术中配合不好及耐受较差者需要全麻配合,增加了手术风险。术中冲洗后血肿残腔会或多或少形成颅内积气[3],情况严重时会引起张力性气颅,由于术中冲洗等操作及颅内压的快速下降引起脑皮层的损伤及水肿,术后出现头痛、恶心、呕吐症状增加,术中过多的操作容易引起脑内及皮层血管的损伤形成血肿。本文资料中1例脑内小血肿考虑是因为冲洗时引流管进入脑内或者碰伤血管引起,并且突然下降的颅内压在冲洗组表现更突出;2例急性硬膜外血肿是冲洗组患者,与压力差引起硬脑膜剥脱有关[4]。
而钻孔不冲洗单孔引流由于术中不抽吸、不冲洗,操作简单省去冲洗步骤,手术时间较短,对脑组织的骚扰较少,一般不需要全麻,笔者认为在手术操作中我们应该更缓慢的释放血肿,避免颅内压的突然下降,这在预防并发症方面是非常重要的,从本组复发3例在年龄性别,外伤史临床症状,CT血肿密度,临床实验室检查分析,复发与高龄,凝血障碍脑萎缩,原发颅内压过低有关系[5],与手术方式无明显关系。
综上所述,单孔无冲洗引流是安全有效的。复发与治疗方法包括灌洗与否无关,而过多的术中操作是引起术后并发症的原因。
【参考文献】
[1] 王忠诚.王忠诚神经外科学[M].湖北科学技术出版社,2004:442-443.
[2] 吴承远,刘玉光.临床神经外科学[M].第2版.北京:人民卫生出版社:2007:132.
[3] 周武涛,崔丙周.慢性硬膜下血肿钻孔引流术及并发症的防治[J].中国实用神经病学杂志,2011,4(14):65-66.
[4] 马 骥,郭之通,王廷友.慢性硬膜下血肿钻孔引流术并发症原因及防治[J].蚌埠医学院学报,2000,25(6):435-435.
[5] 喻敬国.慢性硬膜下血肿钻孔引流术后复发16例诊治分析[J].中国误诊学杂志,2008,8(31):7762-7763.

