腹腔镜全子宫切除术与腹腔镜辅助阴式全子宫切除术治疗子宫肌瘤的疗效比较
全正华
(湖北省荆门市掇刀人民医院妇科,荆门市 448000)
腹腔镜全子宫切除术与腹腔镜辅助阴式全子宫切除术治疗子宫肌瘤的疗效比较
全正华
(湖北省荆门市掇刀人民医院妇科,荆门市 448000)
目的探讨腹腔镜全子宫切除术(TLH)与腹腔镜辅助阴式全子宫切除术(LAVH)治疗子宫肌瘤的效果。方法将92例子宫肌瘤患者随机分为腹腔镜辅助阴式全子宫切除术(LAVH组)和腹腔镜全子宫切除术(TLH组)各46例,比较两组手术时间(含阴道娩出子宫的时间)、术中出血量、术后肛门排气时间、住院时间等指标;术后3个月观察两组阴道残壁愈合情况及盆腔情况。结果92例患者手术均成功。LAVH组手术时间和术中出血量多于TLH组,两组比较,差异有统计学意义(P均<0.05);两组肛门排气时间及住院治疗时间比较,差异无统计学意义(P均>0.05)。术后3个月随访,两组患者阴道残端均愈合较好,盆腔检测结果未见异常,未见并发症的发生。结论对于需行子宫全切除术的患者,腹腔镜全子宫切除术与腹腔镜辅助阴式全子宫切除术相比,手术疗效更好,术程时间短,并发症少,更利于操作。
子宫肌瘤;腹腔镜;全子宫切除术;腹腔镜辅助;阴式全子宫切除术
子宫肌瘤(Myoma of uterus,UM)是女性生殖系统最常见的良性肿瘤,多发于30~50岁的妇女,以40~50岁发生率最高,病因尚不明确,可能与雌激素长期刺激有关[1,2]。目前治疗方法较多,若肌瘤大于2.5月妊娠子宫大小或症状明显致继发贫血者,常需手术治疗[3,4]。随着腹腔镜技术的日臻完善,腹腔镜辅助阴式全子宫切除术(Laparoscopic assisted vaginal hyst-erectomy,LAVH)和腹腔镜全子宫切除术(aparoscopic total hysterectomy,TLH)在子宫肌瘤的治疗中起到了重要的作用。本文主要分析LAVH和TLH两种术式对于子宫肌瘤患者的安全性和有效性,旨在为子宫肌瘤的手术治疗提供参考。
1 资料与方法
1.1 一般资料 选取2011年4月至2013年4月我院收治的92例子宫肌瘤患者为研究对象。患者年龄在41~69岁,平均(54.5±14.4)岁;体重40~66 kg,平均(53.0±13.0)kg;子宫重量190~560 g,平均(344.0±34.0)g。术前行B超、液基细胞及阴道镜检查。手术排除标准[14]:子宫体积大于13 孕周,无宫颈及子宫内膜恶性病变,伴有出血等合并症者,凝血功能障碍者,心血管疾病史,盆腔粘连及多次手术史和伴有其他恶性病变者。将92例患者随机分为LAVH组和TLH组各46例,两组患者的平均年龄、平均子宫体积、平均体重等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法 两组患者均取膀胱截石位,留置导尿管,气管插管,全麻后行手术切除[5~7]。
1.2.1 TLH组 (1)于脐孔上缘行1 cm切口,置入套管和腹腔镜;于腹腔镜下行左右下腹穿刺,穿刺成功后分别置入1 cm及5 mm套管,并于脐耻间植入5 mm套管。后将杯状子宫器置入阴道。(2)使用电凝器电凝并切断两侧子宫圆韧带,再切断输卵管及其韧带。平举上推子宫,分离膀胱子宫反折腹膜并下推膀胱,使其于宫颈外口处,将阔韧带前后叶分离。(3)待子宫血管暴漏后,电凝并切断两侧子宫血管、主韧带及宫骶韧带。(4)上推举宫器,使阴道穹窿凸起,使用单击铲自阴道前穹窿起于举宫器杯缘环切阴道穹窿,使子宫断离。(5)自阴道娩出子宫,阴道填塞装纱布的橡皮手套,腹腔镜下使用1号微乔线缝合阴道断壁,检查创面无出血后,包埋前后腹膜,手术结束。
1.2.2 LAVH组 本组手术方法(1)、(2)步骤与TLH组。以下区别:(3)阔韧带前后叶分离后,上推举宫器,使阴道穹窿凸起,使用单级电钩于阴道前、后穹窿洞穿。关闭气腹,将举宫器取出,暴露宫颈;向下牵拉宫颈,以洞穿处作指引将阴道黏膜环宫颈切开。(4)电凝并切断主韧带及宫骶韧带及子宫血管。(5)娩出子宫,经阴道使用1号微乔线缝合阴道残端,阴道填塞纱布。腹腔重启,待检查无出血后清洗盆腔,结束手术。
1.3 观察指标 比较两组手术时间(含阴道娩出子宫时间)、术中出血量、术后肛门排气时间、住院时间等指标;术后3个月观察两组阴道残壁愈合情况及盆腔情况。
1.4 统计分析 采用SPSS 17.0软件分析,计量资料采用t检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 治疗效果比较 92例患者手术均成功,术中未见脏器损伤;术后均常规给予抗生素抗感染治疗48 h,术后12~24 h进食、24 h拔出导尿管后可自行下床活动。其中,LAVH组手术时间和术中出血量多于TLH组,且两组比较,均P<0.05,差异有统计学意义;但两组肛门排气时间及住院治疗时间比较,均P>0.05,差异无统计学意义。见表1。
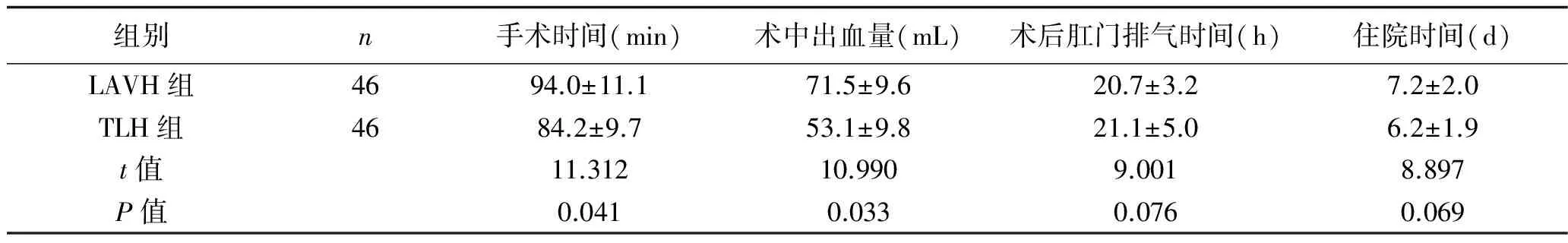
表1 两组治疗指标的比较 (x±s)
2.2 术后随访情况 术后3个月随访,两组患者阴道残端均愈合较好,盆腔检测结果未见异常,未见并发症的发生。
3 讨 论
子宫肌瘤的确切病因尚不明了,多好发于生育年龄妇女,绝经后肌瘤停止生长,甚至萎缩、消失[8,9]。子宫肌瘤组织中雌激素受体和雌二醇含量较正常子宫肌组织高,但17-β羟类固醇脱氢酶含量较低,故雌二醇转变为雌酮的量少,雌激素能使子宫肌细胞增生肥大,肌层变厚,子宫增大,子宫肌瘤的发生可能与女性激素有关[10,11]。对于肌瘤较大,症状明显,经药物治疗无效,不需保留生育功能,或疑有恶变者,可行子宫切除术。
腹腔镜阴式子宫全切除借助于腹腔镜技术,能探查盆腔脏器及盆腔粘连情况,可有效避免盆腔脏器病变的漏诊;同时手术在腹腔镜指导下经阴道操作相对简单,手术难度较小,术后并发症发生率低,且其具有微创的优点,在各大医院普遍开展[12,13]。TLH为完全依靠腹腔镜的全子宫切除术,手术难度较大,但术中对盆腔内部结果观察较好,可达到手术切口小、患者住院时间短、术后疼痛较小及并发症较少等优点,还可降低对术后性生活的影响。
本文研究结果表明,LAVH组手术时间(94.0±11.1)min,TLH组手术时间为(84.2±9.7)min,LAVH组术中出血量(71.5±9.6)mL多于TLH组(53.1±9.8)mL,两组手术时间与术中出血量分别进行比较,差异均有统计学意义。与陈美红等[14]报道的手术治疗效果相似,表明两种术式手术时间有一定的差异。笔者分析差异发生的主要原因可能为TLH术式术中视野可能更加清晰,不仅仅有利于操作,缩短操作时间,还能够使操作中及时止血;同时,术中及时电凝止血也有利于减少术中出血量。因此,LAVH组手术时间及术中出血量较高[14,15]。但本文研究还表明,两种术式患者术后阴道残壁愈合情况及盆腔恢复情况、肛门排气时间及住院治疗时间等比较,差异无统计学意义,两种术式结果相似。
综上所述,对于需行子宫全切除术的患者,其具体的术式选择在严格掌握适应症的前提下,还应根据医生的熟练程度、患者的病情等多因素进行综合考虑。
[1] 王莉莉.腹腔镜辅助阴式子宫全切除治疗子宫肌瘤129例分析[J].中国社区医师(医学专业),2012,14(11):143.
[2] 谢家滨.腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤疗效观察[J].海南医学,2012,23(11):31-32.
[3] Li M,Han Y,Feng YC,et al.Transumbilical single-port laparoscopic hysterectomy using traditional laparoscopic instruments: A report of 20 cases[J].Clinical and experimental obstetrics and gynecology,2012,39(2):218-221.
[4] 邱 骏,郭玉娜,钟蕙芳,等.妇科腹腔镜手术73例并发症的临床分析[J].实用妇产科杂志,2010,26(3):212-215.
[5] 陈金平,徐雪莲.腹腔镜辅助阴式全子宫切除术护理体会[J].临床合理用药杂志,2011,4(8):113-114.
[6] Puntambekar S,Rayate N,Nadkarni A,et al.Single-incision total laparoscopic hysterectomy with conventional laparoscopy ports[J].International journal of gynecology and obstetrics,2012,117(1):37-39.
[7] 葛伟平,陈 龙,刘艳生,等.腹腔镜辅助阴式与开腹大子宫全切术的比较[J].中国微创外科杂志,2012,12(10):878-880.
[8] 吴群英,谭 洁,谢学新,等.腹腔镜辅助阴式子宫切除术的临床应用[J].现代中西医结合杂志,2010,19(20):2514-2515.
[9] Deslyn TGH,Anthony NI,Zain AA,et al.Comparative analysis of different laparoscopic hysterectomy procedures[J].Archives of gynecology and obstetrics,2012,285(5):1353-1361.
[10]于晓红,盛修贵,冯羽,等.腹腔镜辅助阴式不同手术方式治疗子宫肌瘤的临床研究[J].中国现代医生,2013,51(10):29-31.
[11]冯晓娟,郭 红.阴式子宫切除术与腹腔镜辅助下经阴道子宫切除术两种术式比较分析[J].浙江临床医学,2011,13(4):411-412.
[12]张静平.腹腔镜辅助阴式子宫切除术临床特点探讨[J].中国血液流变学杂志,2012,22(2):298-300.
[13]Li M,Han Y,Feng YC,et al.Single-port laparoscopic hysterectomy versus conventional laparoscopic hysterectomy:A prospective randomized trial[J].The Journal of international medical research,2012,40(2):701-708.
[14]陈美红,张晓玲.腹腔镜子宫切除术两种手术方式疗效的比较研究[J].实用妇产科杂志,2012,28(10):886-888.
[15]刘 艳.腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤临床研究[J].中国实用医药,2012,7(24):108-109.
Comparisonoflaparoscopichysterectomywithlaparoscopic-assistedvaginalhysterectomyforuterineleiomyoma
QUANZhenghua(DepartmentofGynecology,People′sHospitalofDuodaoJingmen,Jingmen,Jingmen448000,Hubei,P.R.China)
ObjectiveTo evaluate the efficacy of total laparoscopic hysterectomy (TLH) and laparoscopic-assisted vaginal hysterectomy (LAVH) for uterine leiomyoma.Methods92 patients with uterine leiomyoma were randomly divided into the TLH group and the LAVH group.ResultsAll oparations were successful. The operation time and blood loss of the LAVH group were significantly more than those of the TLH group (P<0.05). While there were no significant differences between two groups in the postoperative exhaust time and hospitalization time. The vaginal stump healed well and the pelvic test results were normal 3 months after operation. No complication occurered.ConclusionCompared with laparoscopic-assisted vaginal hysterectomy, total laparoscopic hysterectomy for uterine leiomyoma has the advantages of better effect, shorter operation time, less complications and being easier to operate.
Uterine fibroids; Laparoscopic hysterectomy; Laparoscopically assisted vaginal hysterectomy; Efficacy
全正华(1976~),女,本科,主治医师,研究方向:妇科。
R 737.33
A
1673-6575(2014)06-0744-03
10.11864/j.issn.1673.2014.06.24
2014-09-07
2014-11-17)

