不同时间采用NPPV治疗COPD合并呼吸衰竭的疗效观察
不同时间采用NPPV治疗COPD合并呼吸衰竭的疗效观察
李 艳
目的 探讨不同时间采用无创正压通气(NPPV)治疗慢性阻塞性肺病急性加重期(AECOPD)合并呼吸衰竭的临床疗效。方法 选择2011年1月~2013年11月在我院住院的AECOPD合并呼吸衰竭患者168例,根据NPPV治疗时间的早晚分为早期治疗组69例和延迟治疗组56例,另外43例未采用NPPV的设为对照组。治疗3 d后观察3组患者的呼吸频率、心率、pH、PaCO2、PaO2的变化,同时比较3组的住院时间、气管插管率和病死率。结果 与治疗前比较,3组的呼吸频率、心率、pH、PaCO2、PaO2均有所改善(P<0.05);3组之间比较,NPPV早期治疗组的上述指标改善最明显,延迟治疗组次之,对照组最小(P<0.01)。NPPV早期治疗组的住院时间、气管插管率及病死率均比对照组短或低(P<0.05或P<0.01);早期治疗组与延迟治疗组比较差异无统计学意义。结论 NPPV治疗AECOPD合并呼吸衰竭,能纠正缺氧,改善CO2潴留,缩短住院时间,降低气管插管率和病死率,并且早期治疗效果更好,值得临床推广应用。
慢性阻塞性肺病;呼吸衰竭;正压通气;早期;疗效
慢性阻塞性肺疾病急性加重期(AECOPD)合并呼吸衰竭的患者,传统的治疗以抗炎、止咳、祛痰、解痉平喘、呼吸兴奋剂、氧疗等为主,但起效较慢,短期内改善机体缺氧状态比较困难,病情容易持续恶化。无创正压通气(NPPV)无需插管,减少了人工气道的相关并发症,易于被患者接受,能明显改善患者的肺功能。本研究回顾性分析了我院于2011年1月~2013年11月收治的AECOPD合并呼吸衰竭患者,观察了不同时间进行NPPV的治疗效果,并与常规治疗患者进行比较,探讨无创呼吸支持技术在此类患者治疗中的重要意义,现报道如下。
1 资料与方法
1.1 病例资料 选择2011年1月~2013年11月我院住院的AECOPD合并呼吸衰竭患者168例作为研究对象,其中男99例,女69例;年龄46~97(73.1±9.14)岁。所有病例均符合中华医学会2007年《慢性阻塞性肺疾病诊治指南》的诊断标准以及Ⅱ型呼吸衰竭的诊断标准,同时符合无创正压通气治疗的应用指征。排除标准:昏迷、自主呼吸微弱或无自主呼吸、低血压休克、严重心律失常、冠心病、上消化道出血、严重呕吐、气道分泌物过多、气胸、巨大肺大疱、头面部外伤或意识障碍不合作者。根据无创呼吸机治疗时间的早晚分为早期治疗组和延迟治疗组,早期治疗组在入院确诊后即给予NPPV辅助治疗,延迟治疗组在常规治疗2~3 d、症状未缓解后,再行NPPV治疗。延迟治疗的主要原因是在告知患者及家属病情后,患者及家属要求先观察一段时间。其中早期治疗组69例,男40例,女29例,年龄50~97(74.74±9.64)岁;延迟治疗组56例,男33例,女23例,年龄 46~86(72.5±8.67)岁。另选择同期常规对症支持治疗的43例患者设为对照组(患者及家属拒绝NPPV治疗),男26例,女17例,年龄49~89(70.91±8.56)岁。早期治疗组并发肺性脑病6例,延迟治疗组并发肺性脑病6例,对照组亦有4例患者并发肺性脑病,主要表现为烦躁和嗜睡。3组患者的年龄、性别构成比、病情等基本资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 所有患者入院后均给予低流量鼻导管吸氧、抗炎、止咳、化痰、解痉平喘、纠正水电解质紊乱、营养支持、呼吸兴奋剂等常规对症治疗。早期治疗组和延迟治疗组在上述治疗的同时采用BiPAP无创正压双水平呼吸机治疗,呼吸机参数设置:呼吸模式(S/T),吸气压(IPAP)初始为8 cmH2O,根据患者的耐受程度及病情需要,逐渐增加IPAP,最终上调到12~22 cmH2O,呼气压(EPAP)4~8 cmH2O,氧浓度(FiO2)35%~80%,呼吸频率12~16次/min,每日使用8~12 h,维持氧饱和度在90%以上。密切观察患者病情变化,根据病情及血气分析结果及时调整呼吸机参数,直到撤机。
1.3 观察指标 分别记录3组患者治疗前和治疗3 d后呼吸频率、心率等,并抽动脉血检测pH、PaCO2、PaO2等指标,记录3组患者的住院时间、气管插管人数及最终死亡人数。
1.4 统计学方法 应用SPSS 13.0统计软件分析,所有数据以均数±标准差表示,各组间比较采用单因素方差分析,各组间两两比较采用SNK-q检验,非正态分布资料采用秩和检验,计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组患者治疗前后各指标比较 与治疗前相比,3组患者治疗3 d后,心率、呼吸频率、PaCO2均有所下降,pH、PaO2升高(P<0.05)。3组之间比较,NPPV早期治疗组的上述指标改善最明显,延迟治疗组次之,对照组最小(P<0.01,表1)。。
2.2 3组住院时间、气管插管率、病死率的比较 NPPV早期治疗组和延迟治疗组的住院时间比对照组明显缩短(P<0.01),而早期治疗组比延迟治疗组缩短更明显(P<0.01)。NPPV早期治疗组的气管插管率及病死率均比对照组低(P<0.05);而早期治疗组与延迟治疗组、延迟治疗组与对照组比较差异无统计学意义(P>0.05)。见表2。
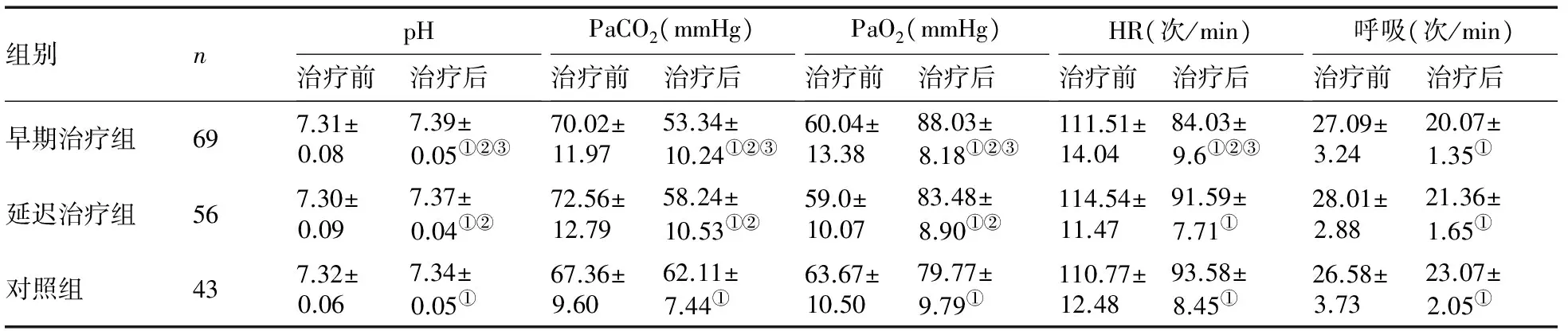
表1 3组患者治疗前、后各项指标比较
注:与本组治疗前比较,①P<0.05;与治疗后对照组比较,②P<0.01;与延迟组治疗后比较,③P<0.01

表2 3组患者住院天数、气管插管数、死亡人数比较
注:与对照组比较,①P<0.05,②P<0.01;与延迟组比较,③P<0.01
3 讨论
慢性阻塞性肺病合并呼吸衰竭会导致患者缺氧和二氧化碳潴留,在其急性加重期病情变化快,患者容易出现呼吸肌疲劳,此时需进行机械通气治疗缓解症状、支持生命,给其他药物治疗争取时间,进而使病情得到逆转。有创机械通气并发症发生几率高,患者痛苦大,住院时间长,增加家庭和社会的经济负担,患者和家属不易接受[1]。而NPPV避免了与气管插管或气管切开相关的并发症,保留上气道的防御功能,利于临床推广、应用。
BiPAP呼吸机采用双水平气道正压通气辅助患者呼吸,吸气时较高的吸气压力(IPAP)能克服气道阻力,增加肺泡通气量,同时改善气体在肺内分布不均的状况,促使肺泡中氧向血液弥散,减少无效死腔气量,改善呼吸肌疲劳;呼气时PEEP可对抗内源性呼气末正压,防止肺泡萎陷,改善弥散功能,促使肺部的二氧化碳排出[2]。大量证据表明NPPV可作为COPD急性加重期患者呼吸衰竭的一线治疗,可以降低气管插管率、住院时间和病死率[3]。在本研究中,呼吸机治疗组共有125例患者,无论早期还是延迟治疗,给予NPPV治疗后,相对于对照组,患者的pH、PaO2明显升高,PaCO2明显降低,呼吸频率、心率减慢,缺氧明显改善,酸中毒明显纠正,并且住院时间缩短(P<0.01)。早期治疗组并发肺性脑病的6例患者中,有2例病情恶化,给予气管插管行有创通气,最终死亡1例;延迟治疗组并发肺性脑病的6例患者中,有4例病情恶化,行有创通气治疗,最后死亡3例;而对照组并发肺性脑病的4例患者中,常规治疗效果不佳,最后全部行有创通气治疗,最终死亡4例;对照组另有3例患者开始未并发肺性脑病,治疗过程中出现昏迷而行有创机械通气治疗,最后全部死亡。早期及延迟治疗组有6例患者病情恶化行有创通气治疗,其原因考虑:肺部感染重,感染控制不佳;无创呼吸机对肺性脑病出现昏迷、咳嗽反应弱、痰液较多、有排痰障碍的患者疗效较差,对这类患者应及早行气管插管有创通气治疗。
NPPV一般适用于中到重度呼吸困难。轻度呼吸衰竭的患者无明显呼吸肌疲劳的表现,无论是否应用NPPV均有良好预后;而非常严重的呼吸窘迫和晚期呼吸衰竭患者,因应用NPPV配合困难和去适应的时间太短而更容易失败,故应用NPPV有一个“时间窗”。当发生中到重度呼吸窘迫时,“时间窗”开放,而当晚期的危象发生时,“时间窗”关闭。多项随机对照试验及荟萃分析均显示,与常规治疗相比,NPPV应用于AECOPD成功率可达80%~85%;而早期NPPV成功率高达93%,延迟NPPV的成功率则降为67%[4]。在本研究中,早期应用NPPV治疗组生命体征、pH、PaCO2、PaO2改善均较延迟治疗组明显,住院时间也较延迟治疗组明显缩短。而且与对照组比较,早期治疗组的气管插管率及病死率更低,而延迟治疗组与对照组比较,气管插管率及病死率无显著性差异。常规治疗的COPD急性发作患者治疗2~3 d后,症状未缓解,再行无创呼吸机治疗,仍有部分患者需要建立人工气道后行呼吸机辅助呼吸,故及时的无创呼吸支持治疗至关重要。提示在COPD患者出现应用NPPV的“时间窗”开放时,应尽早给予无创呼吸机治疗,这样可以缓解呼吸肌疲劳,为其他药物治疗最大程度争取时间,使病情好转,提高疗效。
综上所述,早期确诊后即给予NPPV治疗可以提高COPD患者的临床治疗效果,同时缩短住院时间,降低气管插管率和病死率,且操作灵活方便,易于患者及家属接受,值得临床推广应用。
[1] 贾迎辉.无创正压机械通气治疗COOPD伴Ⅱ型呼吸衰竭临床观察[J].现代医药卫生,2013,29(9):1376-1377.
[2] 林汉国.无创呼吸机治疗慢性阻塞性肺疾病并Ⅱ型呼吸衰竭临床观察[J].右江医学,2012,40(3):355-356.
[3] 黎毅敏,罗群.无创正压通气在危重患者中的应用[J].中华结核和呼吸杂志,2007,30(10):726-729.
[4] 王春亭,王可富.COPD现代重症抢救技术[M].北京:人民卫生出版社,2007:576-588.
Observation of therapeutic effects of non-invasive positive pressure ventilation at different time on COPD combined with respiratory failure
Li Yan
The Seventh People's Hospital of Chengdu,Chengdu,Sichuan,610041,China
Objective To investigate the clinical effect of non-invasive positive pressure ventilation(NPPV)at different time on patients with acute exacerbation of chronic obstructive pulmonary diseases(AECOPD)combined with respiratory failure.Methods 168 patients with AECOPD combined with respiratory failure were included in the study from January,2011 to November,2013 in our hospital.According to the time of giving NPPV,125 patients were divided into the early intervention treatment group(69 cases)and delayed treatment group(56 cases).The other 43 patients without giving NPPV were set to control group.Respiratory rate(RR),heart rate(HR)and arterial blood gas of three groups were detected after 3 days of the treatment.At the same time,hospitalization time,endotracheal intubation rate and death rate were observed.Results The respiration rate,heart rate,arterial blood pH,arterial partial pressure of carbon dioxide(PaCO2),and arterial partial pressure of oxygen(PaO2)were significantly improved in 3 groups after treatment.Above indexes in the early intervention treatment group were improved the most obviously,the delayed treated group took the second place,and the control group were improved the least;there were significant differences among 3 groups(P<0.01).The hospital time,endotracheal intubation rate,death rate was significantly different between the early intervention treatment group and the control group,however there were no significantly difference of above indexes between the early intervention treatment group and delayed treatment group.Conclusions NPPV can effectively improve the clinical symptoms and arterial blood gas of patients with AECOPD combined with respiratory failure,shorten hospital time,decrease the need for endotracheal intubation and death rate.The earlier NPPV is given,the better the curative effect is.
chronic obstructive pulmonary diseases;respiratory failure;positive pressure ventilation;early stage;curative effect
610041 成都,四川省成都市第七人民医院呼吸内科
R 563.8
A
1004-0188(2014)05-0486-04
10.3969/j.issn.1004-0188.2014.05.009
2014-02-16)

