乙肝病毒感染者淋巴细胞亚群失衡与细胞免疫功能紊乱的临床研究
刘朝阳,李红广
河南省安阳市第五人民医院(安阳市肝病医院)肝一科,河南安阳455000
乙型肝炎病毒(Hepatitis B virus,HBV)感染为肝硬化、肝癌的危险因素,在我国HBV病毒慢性感染例数已达1.2亿[1],HBV为嗜肝 DNA病毒,在肝内繁殖、复制,病毒对肝细胞的损伤主要源于宿主对HBV特异性的免疫应答有关,病毒持续感染诱导机体对感染形成持续免疫耐受,其中细胞免疫在免疫应答过程中尤为关键,本研究对安阳市第五人民医院HBV感染患者淋巴细胞亚群的变化情况进行回顾性分析,旨在研究不同临床类型HBV感染患者淋巴细胞亚群变化特点及HBV感染与细胞免疫紊乱关系。
1 资料与方法
1.1 病例选择 364例HBV感染患者均来自2011年1月-2013年1月安阳市第五人民医院感染科门诊及住院患者,其中男198例,女166例,年龄21~53岁,平均年龄(38.2±6.7)岁,急性乙型肝炎患者78例,慢性乙型肝炎患者244例,肝炎性肝硬化患者42例,对照组选择同期健康体检人员41例,其中男24名,女17名,年龄23~56岁,平均年龄(37.6±7.2)岁,两组年龄、性别构成差异均无统计学意义(P<0.05),具有可比性。研究对象的选择注意排除其他类型(甲、丙、丁、戊型)肝炎、自身免疫性疾病、肿瘤及感染患者,研究对象3个月内均无免疫抑制剂及抗病毒药物的使用史。
1.2 诊断标准 364例HBV感染患者均经临床实验室确诊,急性乙型肝炎、慢性乙型肝炎、肝炎性肝硬化的相关诊断标准参考2010版《慢性乙型肝炎防治指南》[2]。以HBV DNA 载量检测≥1.0×105copies/ml为HBV高载量组,以HBV-DNA载量检测<1.0×105copies/ml为HBV低载量组。
1.3 研究方法 比较急性乙型肝炎组、慢性乙型肝炎组、肝硬化组及对照组淋巴细胞亚群 CD3+、CD4+、CD8+细胞百分比,及CD4+/CD8+值;研究不同载量HBV-DNA(高载量组共104例,低载量组共260例)组别淋巴细胞亚群 CD3+、CD4+、CD8+细胞百分比及CD4+/CD8+情况。
1.4 仪器与试剂 T淋巴细胞亚群采用流氏细胞分析(FCM)检测,仪器(Epics XL)购自 BECKMANCOULTER公司,抗淋巴细胞单克隆抗体McAb购自美国BD公司;淋巴细胞分离液由上海第二恒信化学试剂有限公司提供;HBV-DNA载量检测采用荧光定量PCR检测;全自动基因扩增仪ABI7300购自ABI公司,试剂采用中山大学达安基因生物有限公司产品,严格按试剂说明书设置操作。
1.5 统计学处理 采用统计学软件SPSS16.0对研究数据进行分析处理,组间均值比较采用t检验,方差不齐采用改良t检验(t'检验),多组均值比较采用方差分析,组间两两比较采用SNK-q检验,构成比、率比较采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 四组T淋巴细胞亚群比较 四组T淋巴细胞亚群经方差分析差异均有统计学意义(P<0.05),组间SNK法两两比较,对照组与急性肝炎组CD3+、CD4+、CD4+/CD8+差异均无统计学意义(P均>0.05),急性肝炎组CD8+明显升高,与对照组比较差异有统计学意义(P<0.05);慢性肝炎组、肝硬化组CD3+、CD4+、CD8+与急性肝炎组、对照组比较差异均有统计学意义(P均<0.05);慢性肝炎组、肝硬化组 CD3+、CD4+、CD8+均明显降低,肝硬化组下降较为显著,组间差异有统计学意义(P<0.05);慢性肝炎组CD4+/CD8+明显降低,与对照组和急性肝炎组比较差异均有统计学意义(P均<0.05)。
表1 四组T淋巴细胞亚群比较(±s)Tab1 Comparison of T lymphocyte subsets in four groups(±s)
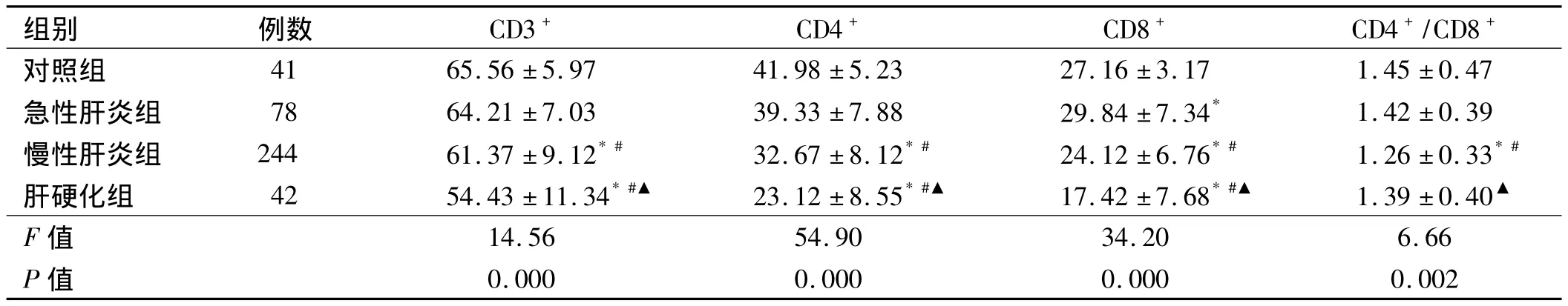
表1 四组T淋巴细胞亚群比较(±s)Tab1 Comparison of T lymphocyte subsets in four groups(±s)
注:与对照组比较,*P<0.05;与急性肝炎组比较,#P<0.05;与慢性肝炎组比较,▲P<0.05。
组别 例数 CD3+ CD4+ CD8+ CD4+/CD8+对照组 41 65.56±5.97 41.98±5.23 27.16±3.17 1.45±0.47急性肝炎组 78 64.21±7.03 39.33±7.88 29.84±7.34* 1.42±0.39慢性肝炎组 244 61.37±9.12*# 32.67±8.12*# 24.12±6.76*# 1.26±0.33*#肝硬化组 42 54.43±11.34*#▲ 23.12±8.55*#▲ 17.42±7.68*#▲ 1.39±0.40▲F值14.56 54.90 34.20 6.66 P值0.000 0.000 0.000 0.002
2.2 不同HBV-DNA载量HBV感染患者淋巴细胞亚群比较 HBV-DNA高载量组与低载量组淋巴细胞亚群经t检验分析比较,两组比较CD3+、CD4+差异无统计学意义(P>0.05),两组比较,高载量组CD8+较高,CD4+/CD8+值较低,差异有统计学意义(P<0.05,见表2)。
表2 不同HBV-DNA载量HBV感染患者淋巴细胞亚群比较(±s)Tab2 Comparison of different loads of HBV-DNA lymphocyte subsets in patients with HBV infection( ± s)
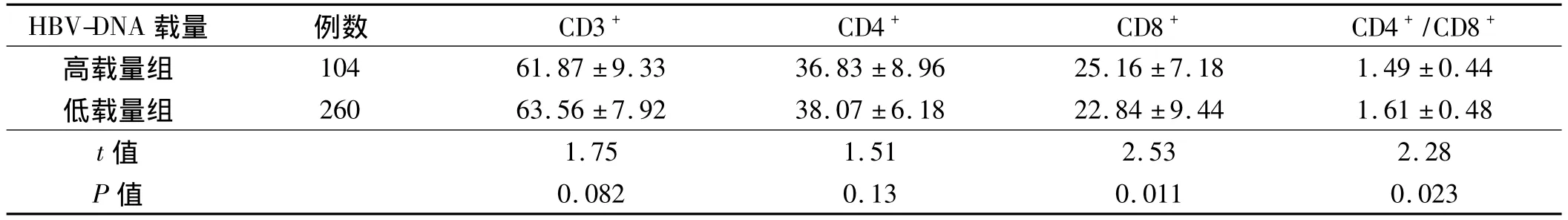
表2 不同HBV-DNA载量HBV感染患者淋巴细胞亚群比较(±s)Tab2 Comparison of different loads of HBV-DNA lymphocyte subsets in patients with HBV infection( ± s)
HBV-DNA载量 例数 CD3+ CD4+ CD8+ CD4+/CD8+高载量组 104 61.87±9.33 36.83±8.96 25.16±7.18 1.49±0.44低载量组 260 63.56±7.92 38.07±6.18 22.84±9.44 1.61±0.48 t值1.75 1.51 2.53 2.28 P值0.082 0.13 0.011 0.023
3 讨论
HBV感染其临床类型与患者自身免疫状态关系密切,病毒感染过程中T细胞介导的细胞免疫在HBV清除占据主导地位,其过程也与肝细胞的损伤息息相关,T细胞在免疫应答过程中分为不同功能的细胞亚群:辅助/诱导 T细胞(Helper T cells,Th)表面表达CD3+、CD4+,可识别与MHC-Ⅱ类分子结合的病毒多肽,具有协助体液免疫和细胞免疫的功能,有较强的抗病毒效应[3],细胞毒性 T 细胞(cytotoxic T cells,Tc)表达CD3+、CD8+,具有杀伤靶细胞的功能,对肝细胞的损伤起主要作用[4];抑制性T细胞(Suppressor T cells,Ts)表达CD3+、CD8+,具有抑制细胞免疫及体液免疫的功能;CD3分子表达于全部T细胞上,为T细胞的重要标记。
目前研究学者认为HBV感染的慢性化与机体对病毒清除能力下降有关[5],细胞免疫功能状态影响HBV感染转归,T淋巴细胞亚群一定程度上反映患者细胞免疫功能状态,在研究中我们对急性、慢性乙型肝炎及肝硬化患者T淋巴细胞亚群进行了分析比较,在慢性肝炎组及肝硬化组CD3+、CD4+及CD8+细胞比例均出现进行性下降,组间差异均有统计学意义(P<0.05),肝硬化组下降尤为明显,但相对与慢性肝炎组,CD8+细胞比例下降幅度较大,CD4+/CD8+比值反而出现上升,数据显示,肝硬化组及慢性肝炎组均存在一定程度的免疫功能低下,T细胞数量减少(尤其CD4+细胞缺乏影响病毒抗原的识别及B细胞、Tc细胞的增殖分化,影响机体免疫系统对病毒的清除[6]),病毒清除减缓,感染迁延难愈,CD8+细胞比例在急性肝炎组中平均水平出现上升,提示急性肝炎中对细胞内病毒的清除作用较为明显,同时肝细胞损伤也较为严重,临床表现为转氨酶的大幅升高,患者临床症状较为明显,同时CD8+细胞平均比例的离散系数较大,提示患者的个体差异也较为明显。慢性肝炎组及肝硬化组CD8+细胞比例下降与临床其他研究相符[7-8],在本项研究中,慢性肝炎组及肝硬化组患者HBV感染病程均较长,CD8+细胞下降可能跟细胞免疫的长期消耗有关。CD4+/CD8+比值作为反映机体免疫状态的重要指标,可反映机体内免疫功能紊乱情况,慢性肝炎组及肝硬化组均存在一定程度的免疫紊乱。
在所有研究的HBV感染患者中,HBV高载量组与低载量组淋巴细胞亚群比较,高载量组CD8+较高,CD4+/CD8+比值较低,差异均有统计学意义(P<0.05),CD4+、CD3+均降低差异有统计学意义(P<0.05),在高病毒载量CD8+细胞比例增加源于抑制性T细胞的增加,机体免疫呈现抑制状态,病毒复制加剧,机体免疫功能低下[9]。
综上所述,慢性肝炎及肝硬化均存在一定程度的细胞免疫功能低下,T淋巴亚群CD3+、CD4+、CD8+细胞均存在不同程度的降低,对患者淋巴细胞亚群的监测对患者免疫功能评估有重要的临床应用价值。
[1]Liu JY,Yang J,Jia HY.Differences in peripheral T-cell subsets among different clinical types of hepatitis B patients[J].World Chinese Journal of Digestology,2009,17(29):3038-3042.刘俊英,杨京,贾红云.不同临床类型HBV感染者外周血T细胞亚群的差异[J].世界华人消化杂志,2009,17(29):3038-3042.
[2]Chinese Society of Hepatology and Chinese Society of Infectious Diseases,Chinese Medical Association.The guideline of prevention and treatment for chronic hepatitis B(2010 version)[J].Chin J Hepatol,2011,19(1):13-24.中华医学会肝病学分会和感染病学分会.慢性乙型肝炎防治指南(2010年版)[J].中华肝脏病杂志,2011,19(1):13-24.
[3]Zhang JC,Weng XD,Chen SY,et al.Hepatitis B T lymphocyte subsets in peripheral blood of[J].J Clin Hepatol,2013,16(4):356-359.张建春,翁锡定,陈孙云,等.乙型肝炎患者外周血T淋巴细胞亚群的变化[J].实用肝脏病杂志,2013,16(4):356-359.
[4]Wang W,Ren GF,Liu YZ,et al.In patients with chronic hepatitis B and T lymphocyte subsets in peripheral blood of[J].J Clin Hepatol,2012,15(4):346-348.王慰,任桂芳,刘玉珍,等.慢性乙型肝炎患者外周血T淋巴细胞亚群的变化[J].实用肝脏病杂志,2012,15(4):346-348.
[5]Tang XY,Yang LS,Tang MY,et al.Study on relationship between different immune states and the levels of peripheral blood T cell subsets,B cell subsets and NK cells in patients with chronic hepatitis B virus infection in North Guangxi[J].Chongqing Medicine,2013,42(5):496-498.唐翔宇,杨丽莎,唐美媛,等.广西桂北地区慢性HBV感染不同免疫状态与外周血T、B细胞亚群和NK细胞的相关性研究[J].重庆医学,2013,42(5):496-498.
[6]Zhang JZ,Zeng CY,Zhang CL,et al.The change of peripheral blood T lymphocyte subsets among patients with different clinical types of hepatitis B [J].J Clin Hepatol,2012,15(6):508-509.张健珍,曾春燕,张春兰,等.不同临床类型HBV感染者外周血T淋巴细胞亚群的变化[J].实用肝脏病杂志,2012,15(6):508-509.
[7]Wang W,Zheng HW,Ren GF,et al.Differential profiles of T-cell subsets are present in peripheral blood of patients with various progressive forms of hepatitis B infection[J].J Clin Hepatol,2013,29(4):277-279.王慰,郑欢伟,任桂芳,等.慢性HBV感染及其相关肝病患者外周血T细胞亚群的变化[J].临床肝胆病杂志,2013,29(4):277-279.
[8]Li JQ,Zhou JY.The role of immune cells in immune tolerance mechanisms towards chronic hepatitis B[J].J Clin Hepatol,2011,27(4):437-440.李俊卿,周俊英.免疫细胞在慢性乙型肝炎免疫耐受机制中的作用[J]临床肝胆病杂志,2011,27(4):437-440.
[9]Teng HQ,Zhang SJ,Qi YY,et al.Chronic hepatitis B virus infection on T lymphocyte subsets in liver[J].Chinese Hepatology,2012,17(2):109-112.腾惠琴,张盛杰,齐艳艳,等.慢性乙型肝炎病毒感染者T淋巴细胞亚群的变化[J].肝脏,2012,17(2):109-112.

