分层血糖控制对肺部感染并发呼吸衰竭急危重患者预后的影响
冯宪真,赵 瑾,孙科远,杨 伟,周 军,冯丽丽,张俊杰,赵文穗
(上海市长宁区中心医院急诊科,上海,200336)
分层血糖控制对肺部感染并发呼吸衰竭急危重患者预后的影响
冯宪真,赵 瑾,孙科远,杨 伟,周 军,冯丽丽,张俊杰,赵文穗
(上海市长宁区中心医院急诊科,上海,200336)
目的观察胰岛素泵强化血糖控制对肺部感染并发呼吸衰竭急危重病人预后的影响。方法选择入住急诊重症监护室(EICU)的ApacheⅡ评分>15分、同时合并高血糖(随机血糖>11.1 mmol/L)的内科危重病人200例,随机分为强化胰岛素治疗(IIT)组和常规治疗(CIT)组(胰岛素泵血糖控制),其中IIT组和CIT组各包含肺部感染引起的呼吸衰竭31例和33例,观察2组患者呼吸机、抗生素使用天数,近期死亡率(28 d内)、入院3 d及7 d后的APACHEⅡ评分、低血糖发生率,院内感染发生率、住院天数、住院费用等指标。结果IIT和CIT 2组年龄、性别构成比、血氧饱和度、氧分压、二氧化碳分压、pH值、血压、呼吸衰竭类型、血糖、炎症指标、电解质、心功能、肝肾功能、空腹C肽、HbAlc、APACHEⅡ评分等指标比较差异无统计学意义(P>0.05),具有可比性。IIT组院内感染发生率、3 d及7 d后的APACHEⅡ评分、死亡率、住院天数、呼吸机、抗生素使用天数、住院费用低于CIT组(P<0.05);IIT组低血糖发生次数明显高于CIT组(P<0.01),但2组严重低血糖发生次数差异无统计学意义(P>0.05)。结论严格强化血糖控制对肺部感染并发呼吸衰竭急危重患者可能带来较多益处,并降低近期死亡率。
急危重病;高血糖症;胰岛素强化治疗;呼吸衰竭
危重患者体内可出现大量内分泌及代谢方面的紊乱,包括胰岛素抵抗、肝糖输出增加导致的血糖升高,即产生应激性糖尿病或损害性糖尿病[1]。危重患者无论其病理因素如何,高血糖水平与死亡率和预后相关[2]。高血糖对危重患者预后是一个不利的的独立危险因素,对危重患者合并血糖升高进行强化胰岛素治疗可明显降低病死率及临床相关并发症的发生率。但有学者对胰岛素强化治疗(IIT)控制血糖的益处提出疑问,认为IIT并不能更好地改善ICU患者的临床预后,还会因显著增加低血糖事件的发生风险而令患者病情恶化[3-4]。本文对肺部感染引起呼吸衰竭的急危重患者给予分层血糖控制,观测对预后的影响。
1 资料与方法
选择入住急诊重症监护室(EICU)的Apache II评分>15分、同时合并高血糖(随机血糖>11.1 mmol/L)的内科危重病人200例,随机分为强化胰岛素治疗(IIT)组和常规治疗(CIT)组(胰岛素泵血糖控制),其中IIT组和CIT)组各含肺部感染引起的呼吸衰竭31例和33例(排除既往有恶性肿瘤、尿毒症、糖尿病酮症酸中毒、非酮症高血糖昏迷、入住EICU 1周内死亡的患者),观测呼吸机、抗生素使用天数,近期死亡率(28 d内)、入院3 d及7 d后的APACHEⅡ评分、低血糖发生次数,院内感染发生率、ICU住院天数、住院费用等指标,除2组血糖控制范围不同,其余呼吸机使用、抗感染、保护重要脏器功能、营养支持治均无差异。
IIT组采用胰岛素泵进行治疗,调节胰岛素泵(美敦力712E型)基础量(6个时间段分段基础胰岛素持续皮下注射和餐时大剂量),并应用7点测血糖法监测患者指尖末梢血糖,根据血糖情况随时调整各时段胰岛素用量,血糖控制目标:空腹血糖4.4~6.1mmol/L,餐后血糖<7.8mmol/L。CIT组同样采用胰岛素泵治疗,血糖控制目标:任意时间血糖<10.0 mmol/L。比较2组近期死亡率(28 d内)、入院3 d及7 d后的APACHEⅡ评分、低血糖发生次数(末梢血糖<3.9 mmol/L定义为低血糖,指尖末梢血糖<2.8 mmol/L为严重低血糖)、院内感染发生率(除外原发病的感染)、ICU住院时间、住院费用。
2 结果
2.1 IIT组、CIT组各种疾病的基线资料分析
2组年龄、性别,入组时血糖、血压、炎症指标、电解质、BNP、肝肾功能、空腹C肽、HbAlc、APACHEⅡ评分差异无统计学意义(P>0.05)。见表1。

表1 IIT组和CIT 组基本资料分析
2.2 IIT组、CIT组疾病呼吸衰竭类型及呼吸机使用类型比较
2组比较差异无统计学意义(P>0.05)。见表2。
2.3 IIT组和CIT治疗结局及不良事件比较
IIT组病死率与CIT组对照差异无统计学意义(P>0.05);IIT组院内感染发生率、3 d及7 d后APACHEⅡ评分、ICU住院时间、住院费用低于CIT组,差异有统计学意义(P<0.05)。见表3。

表2 IIT组和CIT 组呼吸衰竭类型及呼吸机使用类型

表3 IIT组和CIT组治疗结局及不良事件比较
2.4 IIT组和CIT组低血糖发生率
2组分别是32.0%、13.0%,IIT组明显高于CIT组,差异有统计学意义(P<0.01),但严重低血糖事件发生差异无统计学意义(P>0.05)。见表4。
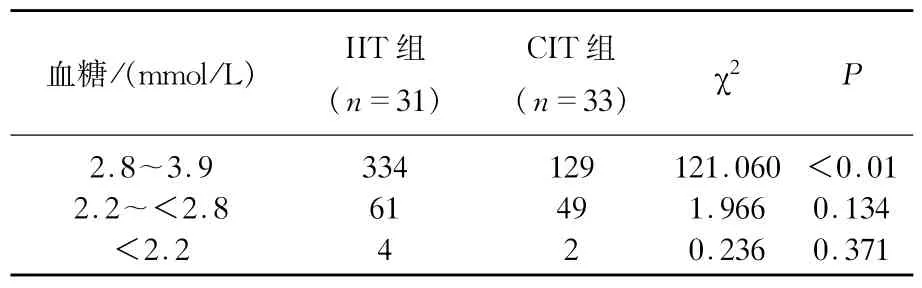
表4 IIT组和CIT 组低血糖发生次数比较
3 讨论
国外学者研究发现,内科ICU危重患者给予IIT治疗使血糖控制在4.4~6.1mmol/L,能降低相关临床并发症,改善生存率和降低病死率[5]。同样美国糖尿病协会、美国临床内分泌协会等专业组织,已推荐IIT为危重病人护理标准,重症监护病人血糖必须控制在4.4~6.1 mmol/L[6]。本研究发现危重病患者使用胰岛素泵强化血糖控制,理论上胰岛素泵是模拟人体生理胰岛素分泌的目前最佳的强化血糖控制手段,胰岛素皮下输注分为基础量和餐前大剂量,尤其对危重不能进食的高血糖患者可以提供基础量胰岛素的持续输注,因而其低血糖发生率低,但本研究发现严格强化血糖控制组低血糖发生率比一般血糖控制组明显升高。本研究将低血糖数值进行分层发现,虽然胰岛素泵强化血糖控制低血糖风险明显上升,但严重低血糖(指尖末梢血糖<2.8 mmol/L)发生的风险差异无统计学意义。高血糖使所有的主要先天免疫系统组成部分功能降低,包括中性粒细胞功能及细胞内杀菌和调理活性,可导致糖基化,使免疫球蛋白失活,从而增加感染危险[7-8]。危重病ITT严格控制血糖证明可防止院内感染和致命的败血症,也能降低过度的炎症反应[9]。危重症儿童给予ITT有益于先天免疫的保护,使继发感染减少,最重要的是肺和血液感染的减少[10]。本研究发现,IIT组院内感染发生率、呼吸机、抗生素使用天数、死亡率明显降低,比其他内科急危重疾病获益更大,可能是由于严格控制血糖,保护了先天免疫,减少炎症和白细胞功能起到主要作用。同时胰岛素具有合成代谢作用,IIT阻止体重减轻和改善肌肉质量,并保护心肌和影响皮质醇分泌,逆转脂代谢紊乱,防止严重的凝血功能异常,从而有助于器官的保护和改善生存。
[1]McCowen K C,Malhotra A,Bistrian B R.Stress-induced hyperglycemia.Critical Care Clinics 2001;17:107.
[2]Vanhorebeek I,Langouche L&Van den Berghe G.Tight blood glucose control with insulin in the ICU:facts and controversies[J].Chest,2007,132:268.
[3]Arabi Y M,Dabbagh OC,Tamim HM,et al.Intensive versus conventional insulin therapy:A randomized controlled trial in medical and surgical critically ill patients[J].Crit Care Med,2008,36:31907.
[4]Finfer S,Chittock D R,Su S Y,et al.Intensive versus conventional glucose control in critically ill patients[J].N Engl J Med,2009,360:1283.
[5]Van den Berghe G.Insulin therapy in the intensive care unit should be targeted to maintain blood glucose between 4.4 mmol/l and 6.1 mmol/l[J].Diabetologia,2008,51:911.
[6]American Diabetes Association.Standards of medical care in diabetes—2008[J].Diabetes Care,2008,31(Suppl 1):S12.
[7]Turina M,Fry D E,Polk Jr.H C.Acute hyperglycemia and the innate immune system:clinical,cellular,and molecular aspects[J].Critical Care Medicine,2005,33:1624.
[8]Perner A,Nielsen S E,Rask-Madsen J.High glucose impairs superoxide production from isolated blood neutrophils[J].Intensive Care Medicine,2003,29:642.
[9]Weekers F,Michalaki M,Coopmans Wet al.Endocrine and metabolic effects of growth hormone(GH)compared with GH-releasing peptide,thyrotropin-releasing hormone,and insulin infusion in a rabbit model of prolonged critical illness[J].Endocrinology,2004,145:205.
[10]Vlasselaers D,Milants I,Desmet L,et al.Intensive insulin therapy for patients in paediatric intensive care:a prospective,randomised controlled study[J].Lancet,2009,373:547.
Influence of different blood glucose control on prognosis of critically ill patients with lung infection and respiratory failure
FENG Xianzhen,ZHAO Jin,SUN Keyuan,YANG Wei,ZHOU Jun,FENG Lili,ZHANG Junjie,ZHAO Wensui
(Department of Emergency,Central Hospital of Changning District in Shanghai,Shanghai,200336)
ObjectiveTo explore the influence of intensive glycemic control by insulin pump on prognosis of critically ill patients with lung infection and respiratory failure.MethodsIn the emergency intensive care unit(EICU),200 critically ill patients with hyperglycemia(APACHE II score>15,random blood glucose>11.1 mmol/L)were collected and randomly divided into the intensive insulin therapy(IIT)group and the convention insulin therapy(CIT)group(use insulin pump to control blood glucose).IIT group and CIT group included 31 cases and 33 cases of pulmonary infection and respiratory failure.Ventilator and antibiotic use days,shortterm mortality(within 28 days),rate of hypoglycemia,nosocomial infection,hospital stay and hospital costs were observed and compared between two groups.ResultsThere was no significant differences between two groups in aspects of age,sex ratio,oxygen saturation,pressure of oxygen,pressure of Carbon dioxide,pH,blood pressure,respiratory failure type,blood glucose,electrolytes,inflammation,heart function,liver and kidney function,fasting C peptide,HbAlc and APACHEⅡscore(P>0.05).APACHE IIscore at the time of 3 days and 7 days after admission,nosocomial infection,short-term mortality hospital day and hospital costs(P<0.05)in the IIT group were significantly lower and shorter than the CIT group.The hypoglycemia incidence rate of the IIT group was significantly higher than that of the CIT group(P<0.01).Result of serious hypoglycemia showed no significant difference between the two groups.ConclusionStrictintensive glucose control on pulmonary infection and respiratory failure may bring more benefits for acute and critically ill patients,and it can reduce the short-term mortality rate.
acute and critically ill patients;hyperglycemia;intensive insulin therapy; respiratory failure
R 441.8
A
1672-2353(2014)05-038-03
10.7619/jcmp.201405012
2013-11-12

