微生物培养及药敏解读对抗感染治疗的影响
赵岚 丁士标 谢利军 潘亚萍
微生物培养及药敏解读对抗感染治疗的影响
赵岚丁士标谢利军潘亚萍
【摘要】目的探讨解读与遵从微生物培养及药敏结果对感染治疗效果的影响,就微生物实验室与临床合作共同提高病原学诊断水平提出对策。 方法回顾性调查非ICU住院的264例有药敏报告的感染病例,调查该病例使用的抗菌药物与微生物药敏解读的符合度,以是否遵从药敏结果分组观察,比较患者基本情况、治疗72h的疗效、预后及细菌耐药机制的影响差异。 结果29.55%的患者选择与药敏一致的抗菌药物;30.30%的患者根据药敏调整使用抗菌药物;40.15%的患者仍使用与药敏不一致的抗菌药物。遵从药敏组和非遵从组患者的血WBC计数有统计学差异 [(8.5±5.1)×109/L vs(6.8±4.7)×109/L,P=0.011],两组72h疗效有差异(P=0.016),而转归无差异(P=0.112)。比较感染产超广谱β-内酰胺酶(ESBL)的大肠埃希菌和肺炎克雷伯菌的患者47例,以及感染产AmpC酶的阴沟肠杆菌病例14例,发现是否针对耐药机制使用抗菌药物与患者转归均有统计学差异(P=0.026、0.023)。 结论正确的微生物培养及药敏结果解读,尤其是耐药表型的判断对感染治疗效果有影响。对于重症或耐药菌感染的抗菌药物选择,需要临床和微生物人员的共同合作,提高病原学诊断水平。
【关键词】微生物培养解读抗菌药物影响
【 Abstract】 ObjectiveTo review the therapeutic outcomes of bacterial infection in relation to results of antibiotic susceptibility tests.MethodsClinical data of 264 non-ICU hospitalized patients with bacterial infection were retrospectively reviewed in relation to results of susceptibility reports.The correlation of clinical outcomes with the compliance of susceptibility test results was analyzed.ResultsThe selection of antibiotics was according to susceptibility results in 29.55%cases;the use of antibiotics was based on modified susceptibility test in 30.30%cases;while in 40.15%cases the antibiotics use was not consistent with susceptibility.There was significant difference in WBC counts between compliance and non-compliance groups[(6.8±4.7)×109/L vs(8.5±5.1)×109/L,P=0.011].There was significant difference in 72 h efficacy between two groups(P=0.016);however,no difference in outcome between two groups(P=0.112).For patients infected with extended-spectrum β-lactamase(ESBL)-producing Escherichia coli and Klebsiella pneumoniae(n=47)and patients infected with AmpC β-lactamases-producing Enterobacter cloacae(n=14)there were significant differences in therapeutic outcomes between compliance and non-compliance groups(P=0.026 and 0.023).ConclusionCorrect interpretation and application of microbial susceptibility tests can improve therapeutic efficacy and outcomes for patients with bacterial infection.
【 Key words】 Microbial culturesInterpretationAntimicrobial drugsAffect
抗菌药物是最广泛应用于临床各科的药物,在控制、预防和治疗各种感染性疾病的同时,也出现了因不合理应用抗菌药物导致病原菌耐药,增加患者病死率的不良后果[1]。理想的治疗即靶向抗生素治疗取决于患者感染初期的细菌培养和药敏试验及对报告的正确解读。合理规范地使用抗菌药物,对提高细菌感染的治疗水平以及保障患者用药安全,减少细菌耐药性等具有重要的意义。本文就临床医生选择抗菌药物时,如何解读与遵从微生物培养及药敏结果与及对治疗效果和预后的影响进行研究,现报道如下。
1 资料和方法
1.1一般资料选择我院2012-01—12共264例诊断存在细菌感染的患者,其中男131例,女133例;年龄13~99岁,平均(70.27±18.28)岁。入选标准:(1)入院时或住院过程中明确诊断有单、多部位感染的患者;(2)入住普通病房,无ICU入住史;(3)使用抗菌药物期间,送检相应感染部位的微生物标本培养并且报告为阳性结果的。其中社区获得性肺炎和重症肺炎的诊断标准根据中华医学会呼吸病学分会《社区获得性肺炎诊断和治疗指南》2006版[2]。排除标准:(1)有感染诊断和阳性微生物培养报告,但无抗菌药物使用;(2)住院时间<72h;(3)在微生物报告结果出来之前或未完成抗感染治疗之前,患方主动终止治疗或出院。
1.2调查方法记录患者的体温、呼吸、血压、脉搏、入院24h内的血WBC值、Hb值、C反应蛋白(CRP)、血尿素氮(BUN)、血糖值,以及患者基础疾病、感染诊断、本次抗感染治疗前和治疗中主要使用抗菌药物的情况,住院72h和出院时转归评价、住院时间、住院期间与感染诊断相关的各种微生物标本送检内容、结果、药敏与当前使用抗菌药物的一致性、医生是否根据药敏调整抗菌药物等。
1.3微生物鉴定及药敏和耐药表型的检测方法除血培养外所有标本直接接种,血标本使用BD血培养瓶采集并置入BD BACTECX9240血培养仪培养。使用VITEK-32全自动微生物分析鉴定系统 (生物梅里埃公司)鉴定菌株,用VITEK-32细菌鉴定仪鉴定细菌并行药敏检测,按照美国临床实验室标准化委员会(CLSI/ NCCLS)2012年文件M100-S22规定的折点判定耐药(R)、中介(I)或敏感(S),报告单上同时注明每种敏感试验药物的最低抑菌浓度(MIC)值。产超广谱β-内酰胺酶(ESBL)的肠杆菌科细菌检测采用CLSI推荐的纸片扩散法表型确证试验。产AmpC酶的肠杆菌科细菌检测采用三维试验,将大肠埃希菌标准菌株ATCC25922按NCCLS的K-B法涂布在M-H平板上,在平板的中央贴一张FOX纸片,从距离纸片5cm处用无菌刀片在平板的琼脂上向外缘方向切一裂隙,每一裂隙中加入25~ 30μl的待检菌株的β-内酰胺酶粗提物,35℃培养18~ 24h,观察裂隙的内侧端周围有无细菌生长。判断标准:裂隙的内侧端周围有细菌生长,导致头孢西丁纸片抑菌环有缺失者为该细菌产AmpC酶[3]。
1.4临床医生对阳性微生物结果的遵从性判断和分组若抗感染治疗用的抗菌药物与报告的微生物及药敏结果符合,视作符合不修改(A组);若抗菌药物与报告的微生物及药敏结果不符合,临床医生根据微生物结果调整抗菌药物,视作不符合修改(B组);以上两者视作“遵从微生物结果组”。若抗菌药物与报告的微生物及药敏结果不符合,临床医生亦不调整,视作不符合不修改,即“不遵从微生物结果组”(C组)。单个病例同一次住院期间,送检多次标本且报告阳性者,如有1次根据微生物结果调整抗菌药物,视作遵从。
1.5临床治疗效果的评价分为治愈、好转、无效、恶化或进展及死亡5级,分别于入院使用抗菌药物治疗72h和出院时评估。
1.5.1上呼吸道感染治愈:体温完全正常,无咳嗽及咽部充血,血WBC计数正常;好转:体温基本正常,咳嗽及咽部充血减轻,血WBC计数基本正常;无效:体温、呼吸道症状体征无改善;恶化或进展:体温升高、咳嗽及咽部充血加重,或进展为下呼吸道感染。
1.5.2下呼吸道感染包括支气管扩张合并感染、社区获得性肺炎、肺炎和重症肺炎。治愈:体温正常,咳嗽、咳痰、胸闷气促、肺部啰音等症状体征完全消失,血WBC计数正常,X线胸片病灶完全吸收;好转:体温基本正常,呼吸道感染的症状体征不明显,血WBC计数基本正常,X线胸片病灶有吸收;无效:体温无明显下降,呼吸道感染的症状、体征无明显改善,血WBC计数无改变或增高,X线胸片病灶无明显吸收;恶化或进展:体温无明显下降或持续增高,咳嗽咳痰症状加重,肺部啰音增多,血WBC计数无改变或增高,X线胸片病灶有增多[4]。
1.5.3胃肠道和肝胆系统感染治愈:症状、体征、实验室检查恢复至发病前情况,病原菌清除;好转:病情明显好转,病原菌清除,症状、体征、实验室检查中有1项且只有1项未恢复;无效:病情无明显好转,实验室检查结果无改善;恶化或进展:病情加重,症状体征和实验室检查无改变[5]。
1.5.4尿路感染治愈:尿频、尿急等临床症状完全消失,尿细菌培养呈阴性,尿常规检查正常且尿WBC数<5/HP;好转:临床症状改善明显,尿常规检查正常,尿细菌培养呈阴性;无效:临床症状无改善,尿常规检查异常,尿细菌培养呈阳性;恶化或进展:临床症状无改善,出现败血症等严重感染的症状[6]。
1.5.5皮肤软组织感染治愈:局部炎性反应消失,创面结痂愈合;好转:局部炎性反应消失,创面缩小,肉芽组织生长>1/2以上;无效:治疗前、后无变化;恶化或进展:寻求其他治疗[7]。
1.5.6败血症治愈:发热等临床症状体征消失,连续2次血液细菌培养阴性;有效:临床表现和实验室检查结果好转,症状和体征减轻,血液细菌培养阴性;无效:病情无好转,血液细菌培养仍有致病菌;恶化或进展:发热等全身感染症状加重,血液培养仍有致病菌或出现新的致病菌[8]。
1.6统计学处理全部调查资料统一采用 Epidata 3.12建立数据库,采用双次独立录入数据并进行一致性检验,使用SPSS 16.0统计软件。计量资料组间比较应用独立样本t检验,计数资料组间比较应用χ2检验。
2 结果
2.1患者的细菌培养结果与抗菌药物选用符合情况及预后见表1。
2.2遵从组和不遵从组患者的临床资料比较比较两组患者的基本临床资料,显示遵从组血WBC计数高于不遵从组,有统计学差异(P=0.011);其它因素包括入院前用药史、年龄、性别、生命体征及Hb、RBC、BUN、CRP、血糖、血钠等指标两组间比较均无统计学差异(均P>0.05)。
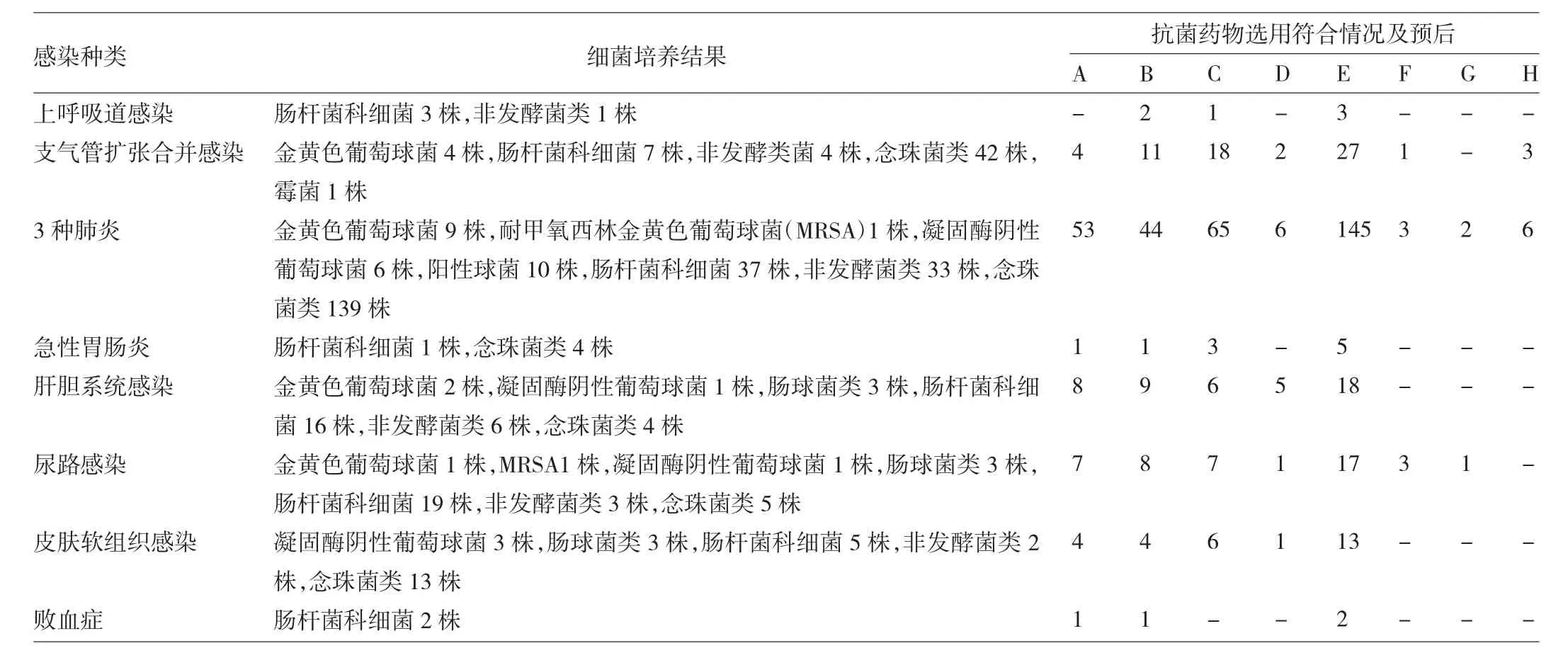
表1 患者的细菌培养结果与抗菌药物选用符合情况及预后
2.3遵从组和不遵从组患者的72h疗效与预后比较入院抗感染治疗72h后,遵从组158例患者中,好转109例,无效42例,恶化或进展7例;不遵从组106例患者中,好转89例,无效16例,恶化或进展1例。比较两组的72h疗效有统计学差异(P=0.016),当患者的72h疗效评估欠佳时,临床医师对微生物药敏结果的遵从性较高。疗程结束时,遵从组158例患者中治愈10例,好转141例,无效1例,恶化或进展1例,死亡5例;不遵从组106例患者中治愈5例,好转89例,无效6例,恶化或进展2例,死亡4例,两组预后的比较无统计学差异(P=0.112)。
2.4不同耐药表型细菌的抗菌药物选择与患者72h疗效的关系感染单产ESBL的大肠埃希菌和肺炎克雷伯菌的患者共47例,初始治疗选择的抗菌药物符合药敏解读结果的有34例(好转28例,无效及恶化进展6例),不符合的13例(好转6例,无效及恶化进展7例),两组疗效比较有统计学差异(P=0.026)。感染产AmpC酶的阴沟肠杆菌14例,符合的有9例(好转8例,无效及恶化进展1例),不符合的5例(好转1例,无效及恶化进展4例),两组疗效有统计学差异(P=0.023)。
3 讨论
临床微生物培养及药敏试验的主要目的是了解细菌的耐药性,预测抗菌药物的临床治疗效果,为临床医生靶向性地选用药物提供依据。有研究发现提高感染性疾病的标本送检率后,能提高临床疗效和缩短住院时间[9]。抗感染治疗需要综合患者的临床症状、流行病学史、感染病学指标、病原学诊断、药效学和药动学及患者的病理生理状态选择方案[10-11]。有效的微生物培养和正确的药敏结果解读是选择抗菌药物进行合理治疗的前提,根据培养结果作出病原学诊断,既要避免盲目调整抗菌药物,也不应轻视甚至忽视滞后的微生物报告。本研究中40.15%的患者,即使当时所用抗菌药物对微生物培养结果无效或耐药,临床医生也不将其更换成与药敏一致的抗菌药物;只有当患者的感染程度较严重或入院72h疗效评估欠佳时,医生才会认同培养结果并根据药敏结果调整抗菌药物。耐药细菌感染的治疗难于普通细菌感染,肠杆菌科细菌菌血症、产ESBLs、延误治疗与患者病死率增加有关[12]。本研究比较产ESBLs的大肠埃希菌和肺炎克雷伯菌,产AmpC酶阴沟肠杆菌的抗菌药物选择,发现不针对耐药机制选择抗菌药物治疗的病例疗效较差,说明正确解读耐药信息非常重要。可能存在某种耐药机制的细菌,在抗菌药物的选择上就不能完全依赖药敏报告的结果,如产AmpC酶的阴沟肠杆菌就应首选碳青霉烯类[13],而不能完全参照药敏实验的结果。然而当前的微生物报告内不常规注明产AmpC酶、产KPC型碳青霉烯酶等耐药表型,这些隐含的细菌耐药信息,需要从感染或微生物专业方面进行解读。当前临床抗感染现状是微生物结果判读和用药均由临床医师单方完成,而临床医师更多地是关注患者的症状体征、实验室客观指标和72h疗效,常常忽视甚至不了解某种细菌的耐药机制。
本研究中比较遵从和未遵从药敏组的患者预后显示无差异,考虑原因有:(1)无菌部位标本较少,血培养标本仅占12.50%,未遵从组的病原体可能是定植菌或污染菌;(2)虽然对当时使用的抗菌药物体外耐药,根据药物的PK/PD,调整给药方式和给药时间,维持血药浓度>细菌的MIC值,仍可以达到治疗效果。Gary等[14]评估头孢噻肟的体外药敏与疗效的关系,发现有64.00%对头孢噻肟耐药的患者,其治疗结果仍有改善。
确定致病菌是确诊感染性疾病和正确选用抗菌药物的保障。理想的微生物检测应先剔除不合格标本并执行三级报告方式[15],以目前国内微生物室的人力配置,可操作性不强。很多专家呼吁微生物实验室工作人员应走到临床与医生共同参与抗感染治疗,甚至提供个体化药敏试验报告[16-17]。建议微生物室利用信息化手段主动获取反映病情严重程度的信息,以筛选出严重感染病例执行三级报告,使用电话、短信、电子病历平台等多种方式,协助医生快速正确地作出病原学诊断[18]。
本研究中感染病例中肺炎占53.00%,痰标本中检测出的白色念珠菌中有56.56%被临床医生视为污染菌而忽视,可能与研究设计存在样本偏倚有关,需要扩大样本量,以随机方式抽取各种部位的感染病例,可以更准确地了解临床医生对微生物药敏的遵从性。
4 参考文献
[1]Dellit T H,Owens R C,McGowan J E Jr,et al.Infectious Diseases Society ofAmerica and the Society for Healthcare Epidemiology of America Guidelines for developing an institutionalprogram to enhance antimicrobial stewardship[J].Clin Infect Dis,2007,44(2): 159-177.
[2] 中华医学会呼吸病分会.社区获得性肺炎诊断和治疗指南(2006)[J].中华结核和呼吸杂志,2006,29(10):651-655.
[3]赵虎,孔宪涛.AmpCβ内酰胺酶的检测[J].中华检验医学杂志,2003,26 (6):390-392.
[4]杨松,张耀亭,谢婷,等.22例重症社区获得性肺炎的临床分析[J].临床肺科杂志,2008,13(9):1107-1108.
[5]黎沾良,张同琳,徐智,等.头孢哌酮/舒巴坦治疗胆道感染的前瞻性、多中心临床研究[J].中华医院感染学杂志,2008,18(4):552-555.
[6]苗春菊,沈霞明.小剂量性激素联合抗生素治疗绝经期妇女尿路感染的临床疗效评价[J].实用临床医药杂志,2013,17(17):110-112.
[7]夏威,成巧梅,刘琳.局部臭氧治疗糖尿病重度褥疮的疗效观察[J].临床荟萃,2009,24(20):1793-1794.
[8]童秀珍,王荷花,张祥.不同免疫功能患者合并热带念珠菌败血症的危险因素及疗效分析[J].国际内科学杂志,2009,36(7):373-375.
[9]李传杰,蔡月莲,文晓君,等.细菌感染性疾病临床疗效与病原学送检相关性分析[J].中国感染控制杂志,2010,9(1):34-36.
[10]降钙素原急诊临床应用专家共识组.降钙素原(PCT)急诊临床应用的专家共识[J].中华急诊医学杂志,2012,21(9):944-951.
[11]杨立顺,袁海生.血清降钙素原与C反应蛋白在细菌性感染诊断中的临床应用价值[J].国际检验医学杂志,2011,32(15):1756-1757.
[12]Schwaber MJ,CarmeliY.Mortality and delay in effective therapy associated with extended-spectrum β-lactamase production in Enterobacteriaceae bacteraemia:a systematic review and meta-analysis[J].J Antimicrob Chemother,2007,60(5):913-920.
[13]杨启文,徐英春.诱导型AmpC酶和结构型AmpC酶的检测与产酶菌株感染的治疗进展[J].中华检验医学杂志,2005,28(4):457-459.
[14]Gary VD,Stephen MB.The clinicalpredictive value(or lack thereof)of the results of in vitro antimicrobial susceptibility tests[J].J Clin Microbiol,2011,49(9):S11-S14.
[15]王辉,陈民钧.微生物室与临床密切配合提高肺部感染的病原学诊断水平[J].中华检验医学杂志,2009,32(3):245-247.
[16]俞云松.临床与实验室共同努力,提高抗感染水平[J].中华检验医学杂志,2012,35(8):679-681.
[17]王金良.细菌药敏实验的更高目标——个体化药敏试验报告[J].中华检验医学杂志,2012,35(8):764-765.
[18]Bruins MJ,Ruijs G J,Wolfhagen MJ,et al.Does electronic clinical microbiology results reporting influence medical decision making:a pre-and post-interview study of medical specialists[J]. BMC Med Inform Decis Mak,2011,11:19.
(本文编辑:胥昀)
收稿日期:(2013-11-06)
作者单位:310003杭州市红十字会医院院感科(赵岚、谢利军),检验科(丁士彪、潘亚萍)
通信作者:赵岚,E-mail:zhaolan200508@126.com
Antibiotic susceptibility tests for treatment of bacterial infection
ZHAO Lan,DING Shibiao,XIE Lijun,et al.Department of Infection Control,Hangzhou Red Cross Hospital,Hangzhou 310003,China

