呼吸机肺保护性通气与序贯通气治疗老年重症肺炎合并呼吸衰竭的疗效比较
岳梅枝
(郑州市第九人民医院老年科,郑州 450053)
老年重症肺炎合并呼吸衰竭是重症监护室常见的病种,目前临床的治疗措施包括:控制感染,保持呼吸道通畅,改善呼吸功能,纠正缺氧和二氧化碳潴留,控制呼吸和心力衰竭。机械通气能迅速纠正机体的缺氧和二氧化碳潴留,是治疗老年重症肺炎合并呼吸衰竭的主要手段[1]。随着对机械通气的深入研究,有学者提出了“肺保护性通气策略”,即采用低潮气量、肺开放和允许性高碳酸血症的通气策略改善患者的通气和氧合,降低呼吸机相关性肺损伤(ventilator-induced lung injury,VILI)的发生[2];亦有研究认为,有创与无创序贯性机械通气治疗可使患者尽早撤机,减少VILI和呼吸机依赖的发生[3]。目前关于呼吸机肺保护性通气与序贯通气的比较研究尚不多见,基于此,本研究探讨了呼吸机肺保护性通气与序贯通气治疗老年重症肺炎合并呼吸衰竭的临床疗效,现报道如下。
1 资料与方法
1.1一般资料 选择2012年6月至2013年12月在郑州市第九人民医院重症监护室治疗的老年重症肺炎合并呼吸衰竭且具有机械通气指征的患者92例。患者病史、临床症状与体征、辅助检查(如血气分析、心电图、心脏彩色多普勒超声、胸部X线片或胸部CT等)均符合重症肺炎合并呼吸衰竭的诊断标准[4],采用随机数字表法将患者分为序贯性机械通气组和肺保护性通气组,每组46例。序贯性机械通气组中,男26例、女20例,年龄60~82(68.0±3.9)岁;肺保护性通气组中,男24例、女22例,年龄62~80(67.5±3.2)岁。两组患者在性别、年龄等一般资料的比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医学伦理委员会批准,且患者或其直系亲属知情同意参加本次研究,并签署知情同意书。
1.2方法 两组患者均给予处理原发病、抗感染、持续低流量吸氧、解痉平喘及祛痰、纠正水电解质紊乱以及升压、利尿、强心等常规对症治疗。
1.2.1序贯性机械通气组 在常规对症治疗的基础上予以有创或无创序贯性机械通气治疗。首先请麻醉科医师进行经口气管插管,行容量控制性机械通气,当出现肺部感染控制窗(pulmonary infection control window,PIC)时,拔除气管插管,立即给予面罩双水平气道正压通气,通气模式改为压力支持通气/压力控制通气,根据监测情况调节压力使患者自觉舒适,待患者自主呼吸稳定后,撤离呼吸机。如撤机后病情加重,则重新连接呼吸机,拔管后3 d内无需重新插管或面罩机械通气则认为成功。
1.2.2肺保护性通气组 在常规对症治疗的基础上予以呼吸机肺保护性通气,采用肺开放、低潮气量和允许性高碳酸血症的通气策略。应用压力控制通气,预置吸气压为40~60 cm H2O(1 cm H2O=0.098 kPa),潮气量设定为5~8 mL/kg,通气频率10~30 次/min,吸呼比(1~2)∶1,呼气末正压(positive end-expiratory pressure,PEEP)至少为10~20 cm H2O,持续2~5 min后降低吸气压至能保持肺开放的最低压力。根据压力-容积曲线指导呼吸机相关参数的选择,以调节吸入气中的氧浓度分数和呼吸频率为主,潮气量基本保持不变,当动脉血气值理想时即为达到保持肺开放的最低压力,防止肺泡的反复闭陷和复张,避免相对正常肺泡的过度充气。
1.3评估指标 记录两组患者治疗前及治疗7 d时清晨9时的pH、动脉血氧分压(arterial partial pressure of oxygen,PaO2)、二氧化碳分压(partial pressure of carbon dioxide,PaCO2)、呼吸频率、心率,比较两组患者的有创通气时间、机械通气总时间以及1周内再插管率、VILI发生率及病死率。

2 结 果
2.1两组老年重症肺炎合并呼吸衰竭患者的血气指标、呼吸频率及心率的比较 治疗前,两组患者的pH、PaO2、PaCO2、呼吸频率及心率比较,差异均无统计学意义(P>0.05);治疗后,两组患者的pH、PaO2较治疗前显著升高(P<0.05),PaCO2、呼吸频率及心率较治疗前显著降低(P<0.05);肺保护性通气组患者PaCO2显著高于序贯性机械通气组患者(t=3.50,P<0.05),其余指标两组比较,差异均无统计学意义(P>0.05)(表1)。
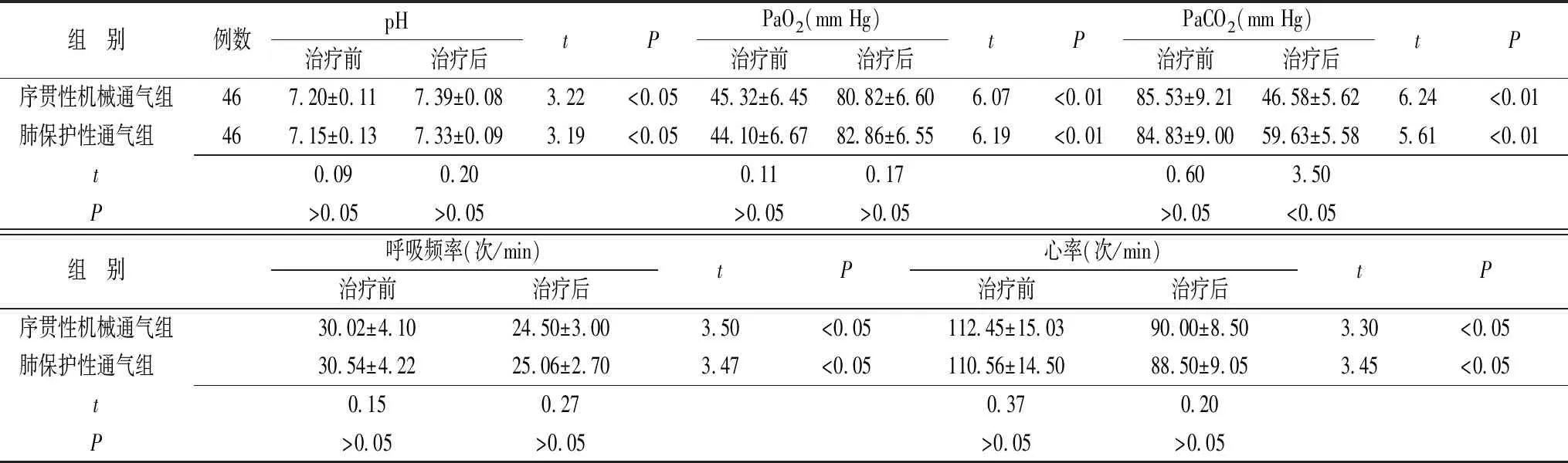
表1 两组老年重症肺炎合并呼吸衰竭患者治疗前后血气指标、呼吸频率及心率比较
2.2两组老年重症肺炎合并呼吸衰竭患者通气时间及不良事件发生率的比较 序贯性机械通气组患者有创通气时间显著少于肺保护性通气组(t=6.09,P<0.01),两组患者机械通气总时间、再插管率、VILI发生率及病死率比较,差异均无统计学意义(P>0.05)(表2)。
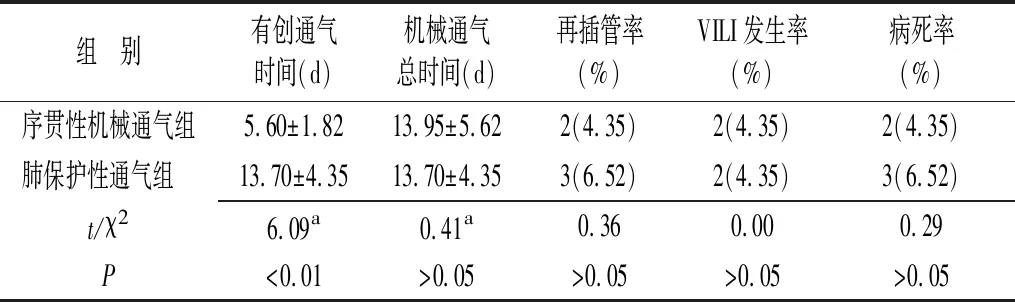
表2 两组老年重症肺炎合并呼吸衰竭患者通气时间及不良事件发生率比较
3 讨 论
老年重症肺炎合并呼吸衰竭患者常伴有重要脏器功能不全、酸碱平衡紊乱等,晚期可出现周围循环衰竭、血压下降、心律失常等,甚至心脏停搏,其中缺氧是核心问题,治疗的关键在于氧疗,而一般氧疗效果欠佳,多需机械辅助通气才能改善机体的缺氧和二氧化碳潴留,纠正顽固性低氧血症,机械通气是挽救患者生命的重要手段。早期常采用有创机械通气治疗,如气管插管不仅能够解决患者的通气障碍,还能通过人工气道有效引流气道分泌物,缓解呼吸疲劳,达到呼吸支持的目的,特别适用于通气功能不全且合并呼吸道感染的患者。但长期有创机械通气治疗也带来诸多弊端,如二重感染、撤机困难、气胸、气管食管瘘等[5]。因此,在能够保证有效通气的情况下,应尽可能地缩短机械通气时间,以减少并发症和呼吸机依赖。
在本研究中,序贯性机械通气是指患者进行一段时间的有创通气,但仍未达到拔管撤机标准之前即撤离有创通气,序贯以无创通气,逐步撤机。周宏胜等[6]研究表明,序贯通气能使患者更早拔管,缩短机械通气总时间和住院时间,降低气管切开及其他并发症发生率,并提高患者的生存率。与无创通气比较,有创通气时因吸入气体湿化不足而直接损伤呼吸道黏膜和纤毛,导致上皮细胞坏死,液体引流不畅引起VILI;无创通气后,虽然患者呼吸肌的张力仍然过大,疲劳明显,仍需较高水平的通气支持,但患者声门自由开闭,咳嗽功能得以保留,在经过一段时间的抗感染治疗后,可有效改善患者的通气功能和呼吸肌疲劳,而且无创通气没有直接的机械性损伤,不损伤上呼吸道的黏膜和防御功能,因而降低了机械通气并发症的发生。在序贯通气中,正确把握有创通气与无创通气的切换是该技术的关键。综合文献及临床实践经验,PIC可作为序贯通气切换的关键节点[6-7]。一般而言,PIC出现的标准应包括如下几个要点:①患者意识转为清晰,生命体征平稳,患者已有自主咳嗽、排痰能力;②肺部感染灶得以控制:体温≤37 ℃,呼吸频率<25次/min,气道内分泌物<20 mL/d;白细胞计数恢复至正常参考值范围,中性粒细胞<75.6%;床旁胸部X线片显示支气管-肺部感染灶较前明显吸收;③患者血流动力学稳定,动脉血气恢复至稳定期水平;④机械通气支持水平6~12次/min,压力支持通气水平4~8 cm H2O。
传统机械通气模式下,往往需要给予患者较高的吸气峰压或较大的潮气量,以维持患者的肺泡扩张和血气指标在正常范围内,又因患者常存在肺泡萎缩、肺间质水肿、散在性肺泡过度充气等易导致患者发生包括气压伤和生物伤在内的机械通气相关性肺损伤。基于此,近年来有一些文献提出呼吸机肺保护性通气策略,即本研究中肺保护性通气组患者所采用的通气措施,主要包括:①低潮气量(5~8 mL/kg)并限制吸气峰压(21~25 cm H2O);②最佳呼气末正压(positive end-expiratory pressure,PEEP):根据P-V曲线确定最合适的PEEP;③允许性高碳酸血症[8-9]。在呼吸机肺保护性通气策略模式下,较小的潮气量降低了气道内压力,避免了气压伤和呼吸机相关肺损伤;尽管降低了潮气量,但并未影响机体肺部气体氧合和血氧分压。文献研究表明,在肺保护性通气策略下,患者虽有轻度代偿性酸中毒,但对肺血管阻力、体循环血管阻力、心脏指数、氧供及氧耗并无较大影响,只要机体血氧饱和度基本正常,即使PaCO2、pH稍有异常,但仍能保持心血管系统的稳定[10]。呼气时适当PEEP可使肺部保持开放,包括重新开放无通气功能的肺泡,使通气肺泡和再开放肺泡及相连气道保持开放。由此可见,肺保护通气的实质是以较小的潮气量以降低气道压力,避免肺泡损伤。
本研究结果显示,治疗后,两组患者的pH、PaO2较治疗前显著升高(P<0.05),而PaCO2、呼吸频率、心率显著降低(P<0.05),表明两组患者进行通气治疗后均能有效纠正机体的缺氧和二氧化碳潴留,改善患者的生命体征。序贯性机械通气组患者的有创通气时间显著少于肺保护性通气组(t=6.09,P<0.01),而肺保护性通气组PaCO2显著高于序贯性机械通气组(t=3.50,P<0.05),其他血气、生命体征指标、机械通气总时间、再插管率、VILI发生率及病死率比较,差异均无统计学意义(P>0.05),这表明两组患者不仅有效纠正了机体缺氧,恢复了生命体征,且有较降低了并发症发生率和患者病死率,且两组患者再插管率、VILI发生率及病死率等均低于文献报道的水平[10]。
综上所述,呼吸机肺保护性通气与序贯通气治疗老年重症肺炎合并呼吸衰竭均能够有效改善患者的氧合能力,减轻呼吸肌疲劳,纠正低氧血症,且呼吸机相关并发症发生率及患者的病死率显著降低。呼吸机肺保护性通气具有低潮气量、允许高碳酸血症的特点,而序贯通气减少了有创通气时间,可根据医疗单位实际情况以及患者个体化需求选择治疗方法。
[1] 蔡柏蔷,李龙芸.协和呼吸病学[M].2版.北京:中国协和医科大学出版社,2011:1366-1376.
[2] 丁超,孙莉,张燕,等.肺保护性通气策略对食管癌根治术老年患者单肺通气期间脑氧饱和度的影响[J].中华麻醉学杂志,2012,32(5):576-578.
[3] 魏建.有创-无创序贯机械通气治疗COPD合并Ⅱ型呼吸衰竭患者疗效观察[J].临床肺科杂志,2012,17(1):143-144.
[4] 陆再英,钟南山,谢毅,等.内科学[M].7版.北京:人民出版社,2008:62-68.
[5] 李志强,张印纲,邱方.早期气管切开对长期机械通气患者影响的系统评价[J].实用医学杂志,2011,27(9):1579-1581.
[6] 周宏胜,范家亮.序贯通气治疗肺心病合并呼吸衰竭患者的疗效[J].中国老年学杂志,2012,32(5):913-915.
[7] 梁智雄,胡松,罗琳.有创-无创序贯机械通气治疗老年慢性阻塞性肺疾病合并呼吸衰竭临床研究[J].内科急危重症杂志,2010,16(6):306-307.
[8] Peck MD,Koppelman T.Low-tidal-volume ventilation as a strategy to reduce ventilator-associated injury in ALI and ARDS[J].J Burn Care Res,2009,30(1):172-175.
[9] Wolthuis EK,Choi G,Dessing MG,etal.Mechanicak ventilation with lower tidal volunes and positive end-expiratory pressure prevents pulmonary inflammation in patients without preexisting lung injury[J].Anesthesiology,2008,108(1):46-54.
[10] 陆高峰,孙春意,李晟,等.机械通气在老年重症心、肺疾病中的应用[J].临床肺科杂志,2012,17(12):2280-2282.

