血液透析患者人工血管移植动静脉内瘘术
袁丽萍 曾海鸥 林 茴 伍 强 陈圳炜 杨铁城
近年随着血液透析(HD)技术的飞速发展,维持性血液透析(MHD)患者生存时间明显延长,血管通路是患者依靠透析维持生命的基础,部分患者因血管耗竭无法建立通路而失去透析的机会。因此,提高血管通路建立技术,开发新的血管通路方案,防治血管通路并发症,延长透析患者存活时间,显得尤为重要。我科自2011年以来针对上肢血管耗竭的尿毒症患者开展股部人工血管移植动静脉内瘘术,治疗效果良好。
资料与方法
临床资料2011年7月至2014年3月行MHD治疗的终末期肾病(ESRD)患者15例,曾行上肢人工血管移植动静脉内瘘术,内瘘均堵塞无法再通或上肢血管条件无法行人工血管移植,从而考虑下肢人工血管移植。15例患者中男性6例,女性9例,年龄36~75岁,平均年龄54.33岁;透析龄48~168月,平均透析龄80.28月。平均曾行上肢内瘘术5次,平均内瘘使用15.78±16.014月;ESRD病因包括慢性肾小球肾炎7例,糖尿病肾病4例,良性小动脉肾硬化症3例,狼疮性肾炎1例。手术血管均为右侧股部股浅动脉(或股动脉)-大隐静脉。
术前准备术前行彩色多普勒超声检查,对右侧股部血管情况进行全面的评估,了解血管内径及有无狭窄、斑块形成及血管钙化情况。完善相关检查,评估患者全身情况,选择合适时机进行手术。
手术过程患者取仰卧位,术肢外展,硬膜外阻滞麻醉后,常规消毒下腹部、会阴、双下肢股部皮肤,铺巾,在右腹股沟下约5 cm与腹股沟平行处作一长约10 cm切口,切开皮肤及皮下组织,分离出大隐静脉和股浅动脉,若术中未见股浅动脉,则选择股动脉做动脉端移植。阻断大隐静脉血流,于静脉侧壁做一长约2 cm切口,取美国戈尔公司GORE-TEX聚四氟乙烯人工血管,延伸其最大长度,一端剪成斜面宽约2 cm,以7-0缝合线将人工血管与股部大隐静脉行端-侧连续吻合。吻合后开放血流,待血液充盈人工血管后予肝素盐水冲洗血管,夹闭人工血管。在腹股沟下20 cm与腹股沟平行处作一长约3 cm切口,隧道器在两皮肤切口间作一U形皮下隧道,隧道器将人工血管通过皮下隧道引出至股浅动脉处。阻断股浅动脉血流,于股浅动脉壁做一长约1.5 cm切口,将人工血管另一端剪成斜面宽约1.5 cm,与股浅动脉行端-侧吻合,开放股浅动脉和大隐静脉血流,见人工血管搏动良好,吻合口震颤明显。间断缝合切口各层,无菌敷料覆盖切口。
术后处理术后抬高患肢30度,避免受压,监测内瘘搏动及血管杂音情况,皮下注射低分子肝素钙0.3 ml/d×7d,预防性使用抗生素3d,若无出血倾向则长期口服氯吡格雷75 mg/d;术后2 周伤口拆线,45d后穿刺使用。
统计学方法应用SPSS 17.0统计软件进行统计学处理,采用t检验分析各变量平均值、标准差和标准误;利用多重线性回归分析判断各相关因素对内瘘使用月和曾行血管通路次数的影响。P<0.05为差异有统计学意义,P<0.01为统计学差异显著。
结 果
术后情况15例患者均手术成功,未见手术并发症,术后内瘘均发育良好,45d后正常使用,随访3~34月,血流量达>230 ml/min。其中1例糖尿病肾病患者因为透析后低血压,半年后出现血栓形成,予Fogarty球囊导管取栓成功后继续使用,半年后再次堵塞且取栓失败,改留置右侧颈内静脉半永久导管维持透析。其余14例患者至今均未出现内瘘堵塞现象。1例吻合口血清肿形成,但不影响内瘘使用,因血清肿过大在术后半年行血清肿清除术。
股部人工血管内瘘寿命影响因素相关的多重线性回归分析将患者曾行上肢内瘘术次数及股部人工血管内瘘使用月相关的影响因素整理成数据库,进行相关分析后结果显示,年龄、性别、透析龄、血红蛋白(Hb)、血清白蛋白(Alb)、低密度脂蛋白胆固醇(LDL)、高密度脂蛋白胆固醇(HDL)、钙、甲状旁腺激素(PTH)、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、血压与人工血管内瘘寿命及内瘘术次数均无明显相关性(P>0.05)。而超滤率、收缩压和血磷作为独立影响因素可导致内瘘使用月变化,总胆固醇(CH)和三酰甘油(TG)则对曾行内瘘术次数有明显影响(P<0.05)(表1)。
讨 论
血管通路是HD患者的“生命线”,理想的血管通路是HD顺利进行的必备条件,自体血管动静脉内瘘是最初和最好的HD通路,人工血管内瘘是第二理想选择[1],有文献报道在美国使用人工血管内瘘透析的比例>50%[2]。随着人口的老龄化及糖尿病、高血压的发病率升高,难以建立血管内瘘的情况也日益增多,可用于建立血管通路的上肢血管耗竭,不得不建立下肢人工血管移植动静脉内瘘,而股部血管条件较为可行和实用。我科开展该项技术以来,为常规建立血管通路困难的HD患者增加新的选择机会。人工血管移植动静脉内瘘成形术通常选择前臂为主要手术部位,本技术新颖点在于选择股部股(浅)动脉-大隐静脉,为MHD患者开拓了新的血管通路方式,从而延长患者透析生存时间。
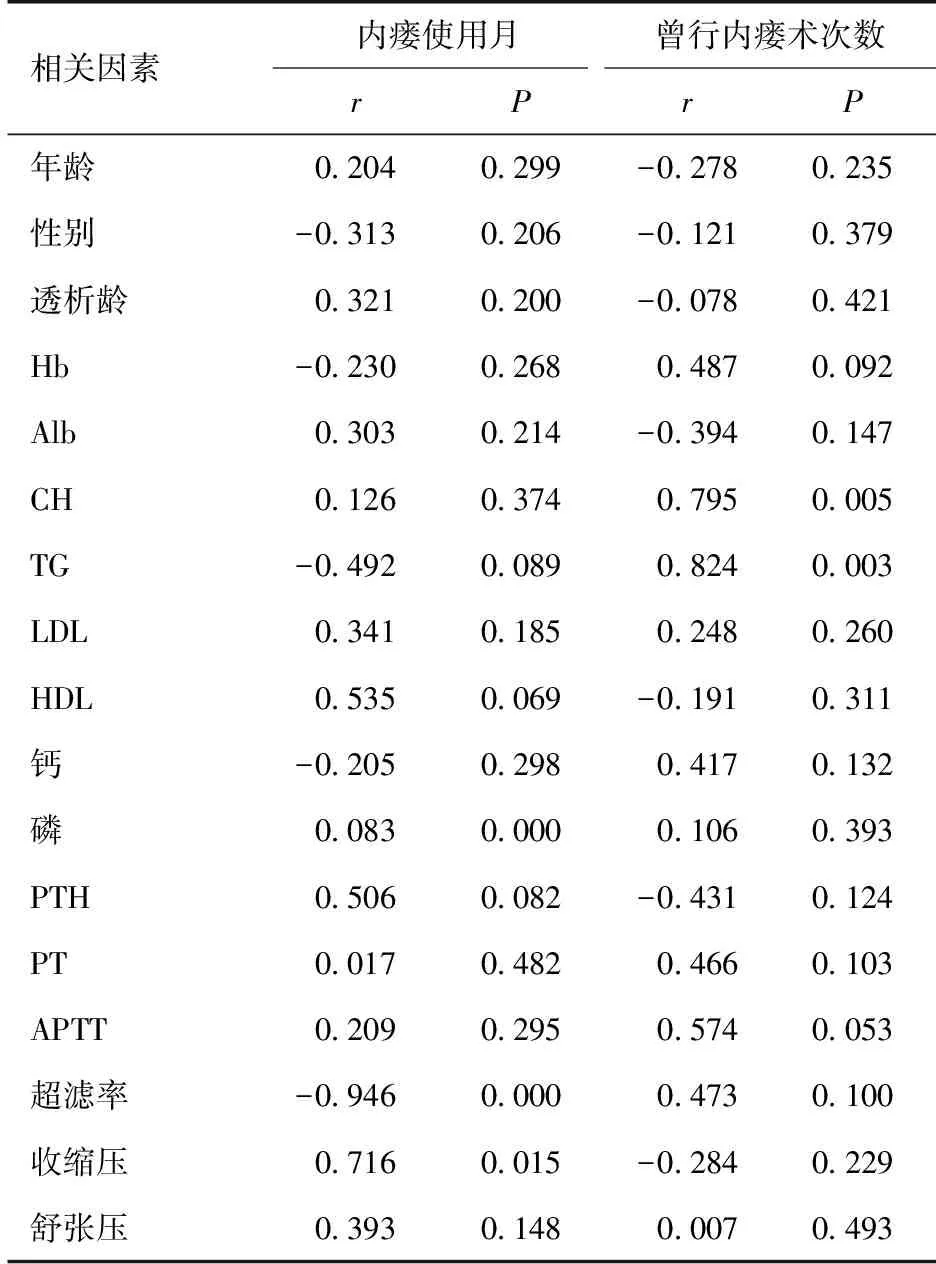
表1 股部人工血管内瘘使用月和内瘘术次数影响因素分析
为减少手术并发症及提高内瘘使用的成功率,术中应注意:(1)隧道器打皮下隧道时要深浅适中,过浅可发生感染和局部组织坏死,过深则不易穿刺;(2)人工血管穿过皮下隧道时应避免扭曲、成角和受压;(3)注意静脉端切口(2.0 cm)较动脉端切口(1.5 cm)大,可减少术后肢体肿胀程度及堵塞发生率;(4)动脉端切口不应>1.5 cm,否则分流量过大易出现充血性心力衰竭。此外,术后即使肢体肿胀已消退,建议内瘘仍不宜过早使用,需等待聚四氟乙烯材料与皮下组织完全愈合生长后,一般为30~45d。
人工血管内瘘血栓形成是造成内瘘失功的最常见原因,据文献报道,血栓形成多在人工血管静脉吻合口附近,而动脉吻合口较少出现[3,4]。术后早期血栓形成多与手术技术有关,如选择的流入或流出道血管不通畅、吻合口过小、缝合血管时扭曲、成角;晚期血栓形成与穿刺后压迫不当、透析低血压等因素有关[5]。本研究应用多重线性回归分析显示人工血管内瘘使用月与超滤率、收缩压、血磷独立相关,内瘘术次数与CH、TG正相关(P<0.05)(表1)。提示超滤率越大、低血压、血液黏滞,易增加内瘘血栓形成的风险,因此应控制透析间期体重的增加,减少超滤率,从而避免透析中低血压,增加人工血管内瘘使用寿命。我们知道,高磷血症可导致矿物质和骨异常(MBD),而MBD的一种表现形式是异位钙化,包括动脉粥样硬化,血管钙化亦可导致内瘘使用寿命缩短。本研究中患者平均Hb、Alb均偏低,可能影响研究结果,其与血栓形成的关系尚需大样本研究进一步确定。
15例患者术前股部血管彩超见管腔内径尚可, 5例股动脉有不同程度钙化,2例见斑块形成,术中避开斑块吻合,血管吻合顺利。我们发现股部人工血管内瘘堵塞发生率较上肢人工血管移植少,内瘘使用月延长,而且术后局部肿胀较轻,肿胀时间明显缩短,有6例未见局部肿胀,未见出现整体下肢肿胀,无一例皮肤水泡形成,可能是因为股动脉或股浅动脉较前臂肱动脉压力大,血流速度快不易形成血栓。股部皮下组织较上肢丰富、组织间隙大因而肿胀不明显。1例血清肿形成,血清肿是血浆通过人工血管壁超滤在人工血管周围非分泌性假膜内的清亮液体的积聚[6]。术后吻合口血清肿形成的原因不明,有认为局部大量的慢性炎症细胞是人体对人工血管的免疫或变态反应;人工血管外成纤维细胞增生受抑制导致人工血管“成熟”障碍[7]。一般无需特殊处理1~3月后可逐渐消退,但上述为血清肿过大(5 cm×8 cm),半年后仍未消退,遂予手术清除。
综上所述,股部股(浅)动脉-大隐静脉人工血管内瘘术为HD患者上肢血管耗竭时提供了一种全新的血管通路选择,其符合生理、血流量充足、穿刺部位多、使用方便,是一种有效实用的方法,具有一定的应用前景,值得推广。
1Rooijens PP,Burgmans JP,Yo TI,et al.Autogenous radial-cephalic or prosthetic brachial-antecubital forearm loop AVF in patients with compromised vessels? A randomized,multicenter study of the patency of primary hemodialysis access.J Vasc Surg,2005,42(3):481-486; discussions 487.
2Asif A,Leclercq B,Merrill D,et al.Arteriovenous fistula creation:should US nephrologists get involved? Am J Kidney Dis,2003,42(6):1293-1300.
3Salahi H,Fazelzadeh A,Mehdizadeh A, et al.Complications of arteriovenous fistula in dialysis patients.Transplant Proc,2006,38(5):1261-1264.
4Kim SJ,Masaki T,Leypoldt JK,et al.Arterial and venous smooth-muscle cells differ in their responses to antiproliferative drugs.J Lab Clin Med,2004,144(3):156-162.
5闫巍,张福先,张昌明,等.人造血管动静脉内瘘在血液透析中的应用.中国实用外科杂志,2009,29(11):918-920.
6LewisP,Wolfe JH.Lymphatic fistula and perigraft seroma.Br J Surg,1993,80(4):410-411.
7Schwartz CI,McBrayer CV,Sloan JH,et al.Thrombosed dialysis grafts:comparison of treatment with transluminal angioplasty and surgical revision.Radiology,1995,194(2):337-341.

