经皮椎弓根螺钉内固定治疗胸腰段骨折的围手术期临床研究
张 竞,蒋雷生,邵 将,王宇仁,蒋盛旦
胸腰椎骨折在临床上十分常见,许多的基础与临床研究证明手术治疗胸腰椎骨折具有良好的效果。腰椎后路开放复位椎弓根螺钉固定技术是目前最常用的手术方式,其疗效确切、固定效果优异。但腰椎后路开放手术过多剥离椎旁软组织,从而导致了出血增加、术后疼痛、感染及腰背肌肉萎缩等发生率较高。许多文献显示传统治疗胸腰椎骨折的后路开放手术伴随着较高的手术并发症发生率,并发症包括切口感染、大量出血、假关节形成、疼痛、椎旁肌失神经支配和萎缩[1-2]。
腰椎微创外科技术力图克服以上的开放手术缺陷,闭合复位经皮椎弓根螺钉固定胸腰椎骨折目前也已逐步应用于胸腰椎骨折患者。尽管理论上经皮椎弓根螺钉固定手术与传统开放手术相比具有不少优势,但其应用效果仍需进一步的临床研究证实。
1 资料与方法
1.1 一般资料
回顾性研究本院2011年1月~2013年1月收治的连续43例AO分类为A1、A2的胸腰段骨折患者,均为单椎体骨折。致伤原因:坠落伤13例,车祸伤12例,摔伤18例。女20例,男23例;平均年龄为38.2岁(25~52岁)。患者随机分为2组:腰椎开放复位椎弓根螺钉固定组(开放手术组)22例,男12例,女10例;T12骨折12例,L1骨折10例;A1骨折17例,A2骨折5例;平均年龄38.1岁(25~50岁)。腰椎闭合复位经皮椎弓根螺钉固定组(经皮手术组)21例,男11例,女10例;T12骨折12例,L1骨折9例;A1骨折17例,A2骨折4例;平均年龄38.3岁(27~52岁)。该研究中骨折患者均无神经症状,均排除病理性骨折因素,2组患者均在伤椎头尾端邻椎置钉。
1.2 手术方法
开放手术组采用常规腰后路正中切口,沿棘突双侧剥离椎旁肌至关节突,于横突中线与关节突外缘交点开口置入单轴向椎弓根螺钉。连接棒塑形后置于椎弓根钉钉尾内,撑开后锁紧。
经皮手术组全麻成功后,患者俯卧于手术床,予以手法牵引、按压复位,C形臂X线机透视确认骨折椎体高度恢复良好。透视定位伤椎上下各1个节段椎体的椎弓根,C形臂X线机监护下于伤椎上下各1个节段椎弓根内置入穿刺针,于空心穿刺针内置入导针,沿导针置入空心椎弓根螺钉(见图1)。安装置棒装置,置棒、撑开并锁紧连接棒,缝合切口。
1.3 统计数据
记录患者手术时间、出血量、切口长度、住院天数、术后48 h 疼痛视觉模拟量表(visual analogue scale, VAS)评分[3]。术前及术后即刻摄腰椎正侧位X线片,术后3、12个月复查腰椎正侧位X线片。分别记录术前及术后伤椎前柱高度及伤椎Cobb角(伤椎上下终板间夹角)。
统计学分析采用SPSS 13.0软件分析,计量数据采用t检验,计数数据采用χ2检验。P<0.05认为差异存在统计学意义。

图1空心穿刺针定位并进入椎体椎弓根内
Fig.1Intraoperative fluoroscopy shows needles are entering pedicle
2 结 果
2组患者在年龄、骨折部位、性别、骨折类型上无显著差异(P>0.05)。2组患者手术时间差异无明显统计学意义(P>0.05),而经皮手术组患者术中出血量、术后引流量、平均住院天数、切口长度明显小于开放手术组(P<0.05),经皮手术组患者术后VAS评分明显少于开放手术组(P<0.05, 见表1)。
2组术后椎体高度、Cobb角均较术前显著改善(P<0.05);经皮手术组与开放手术组在矫正伤椎高度、伤椎Cobb角能力方面相比差异无统计学意义(P>0.05,见表2)。典型病例影像学资料见图2。
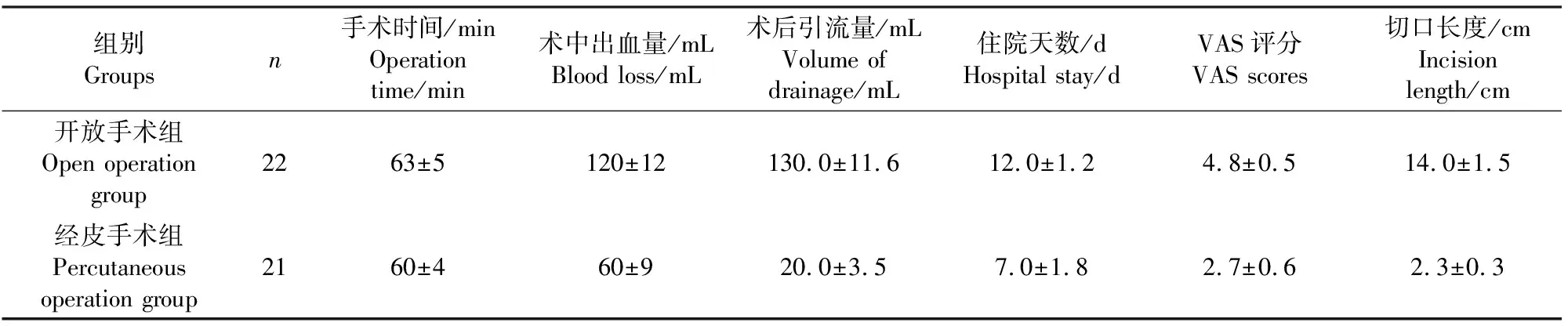
表1 2组手术数据比较Tab.1 Comparison of operation data in 2 groups

表2 2组术前、术后影像学测量变化Tab.2 Improvement of imaging data in 2 groups
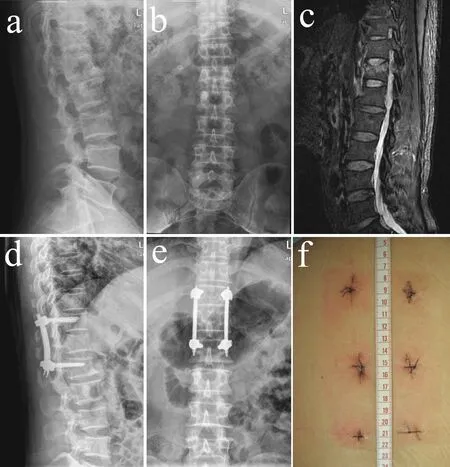
a,b:术前正侧位X线片示T12椎体压缩骨折,伤椎前柱高度丢失,局部成角畸形 c:MRI示T12压缩性骨折,T2像伤椎椎体信号增高,上终板骨折,椎间盘损伤 d,e:术后正侧位X线片示椎体前柱高度恢复良好,伤椎成角畸形纠正 f:术后切口照片
a,b:Preoperative roentgenographs show T12compressive fracture, loss of anterior vertebral body height and kyphosis deformity c:Preoperative MRI shows T12compressive fracture, high T2-weighted signal of T12and injury of upper endplate and T11/T12intervertebral disc d,e:Postoperative roentgenographs show recovery of anterior vertebral body height and correction of kyphosis deformit f:Photograph of incision
图2典型病例影像学资料
Fig.2Radiologic data of a typical patient
3 讨 论
目前开放复位内固定仍是胸腰椎骨折的标准治疗方式,大量的临床研究和经验也显示了其良好的效果。但该手术方式存在其本质上的缺点:即过分剥离椎旁肌可引起大量出血和永久的后遗症,如肌肉失神经支配、萎缩及疼痛[4-6]。一些聚焦于软组织损伤的研究发现腰椎手术后椎旁肌肉发生不可逆的电生理和组织学改变[7-8],可以出现医源性的椎旁肌肉失神经支配、肌肉内压力增高以及肌肉缺血[8-9]。临床上这些病变可以表现为康复延迟、永久性椎旁肌萎缩及纤维化、椎旁肌肌力永久性减退。有研究认为腰椎软组织损伤涉及邻近关节突关节可以引起长时间腰背痛和腰椎手术失败综合征(failed back surgery syndrome)[7,10-12]。张文捷等[13]对比了经椎旁肌入路和传统后正中入路治疗胸腰椎骨折的疗效,发现2组的手术时间、术后Coob角矫正率及椎弓根钉置入准确率差异无统计学意义;肌间隙入路在术中出血量、术后引流量、VAS评分、血肌酸激酶同工酶水平升高程度上明显优于传统入路。王延国等[14]采用椎旁肌间隙入路治疗单纯压缩性胸腰椎骨折的研究显示手术时间、术中出血量、术后引流量、VAS评分均优于传统正中入路,而Cobb角及椎体塌陷矫正率2组无明显差异。
为避免腰椎后路内固定手术大范围剥离软组织所引起的不良后果,许多作者研究了腰椎椎弓根螺钉的经皮置入技术。 经皮椎弓根螺钉固定与开放手术相比明显减少手术显露相关并发症,其优点主要表现在以下几个方面:围手术期出血和输血需求明显减少;感染率明显降低;住院时间缩短;康复进程加快。而经皮椎弓根螺钉固定与开放手术内固定相比其临床结果相近,文献[15-18]显示经皮椎弓根螺钉固定其短期效果较好,而2年和5年的长期随访结果与开放内固定手术无明显差别。经皮椎弓根螺钉固定手术复位骨折能力和保持骨折复位能力与开放手术相同。
Elkhalil等[19]认为经皮椎弓根螺钉内固定手术适应证为:不能耐受支具的神经功能完整、骨折稳定的多发伤患者;神经功能完好的不稳定骨折患者。其认为微创手术与开放手术相比短期效果较好而长期效果相似,该技术提供了介于非手术治疗和开放手术治疗胸腰椎不稳定骨折之间的解决方案。本组病例均为AO分类为A类骨折,对于A1类患者,如伤椎压缩程度较轻不影响脊柱稳定性也可采用非手术治疗。
本研究实施该系列经皮椎弓根螺钉治疗胸腰椎骨折手术,其临床效果优良,患者术中出血明显减少,无需放置引流管,术后腰背部疼痛迅速减轻,卧床休养及住院时间缩短,骨折复位良好且围手术期内康复效果与开放手术相近似。但经皮椎弓根螺钉固定治疗胸腰椎骨折存在以下缺点:①无法进行椎管减压和植骨融合的手术操作,如需进行减压或植骨融合操作则需另外辅以脊柱内窥镜或通道系统;②矫形及撑开能力有限,由于经皮椎弓根螺钉一般为多轴向螺钉且切口内无法置入大型复位器械,其对于移位或成角畸形严重、椎体高度丢失过多的胸腰椎骨折复位能力不足,如果麻醉后俯卧位经手法复位不能获得较为满意的伤椎复位则应考虑行开放复位椎弓根螺钉固定术,通过使用单向螺钉、沿棒轴向撑开等方法获得满意的伤椎复位。以上2点不足限制了经皮椎弓根螺钉的适用范围,但在其适用范围内使用则可以获得良好的临床疗效,因此在选择患者进行经皮椎弓根螺钉内固定手术时,应严格把握手术适应证的选择。
参考文献
[1] Verlaan JJ, Diekerhof CH, Buskens E, et al. Surgical treatment of traumatic fractures of the thoracic and lumbar spine:a systematic review of the literature on techniques, complications,and outcome[J]. Spine(Phila Pa 1976), 2004, 29(7):803-814.
[2] Rechtine GR 2nd, Cahill D, Chrin AM. Treatment of thoracolumbar trauma:comparison of complications of operative versus nonoperative treatment[J]. J Spinal Disord, 1999, 12(5):406-409.
[3] Huskisson EC. Measurement of pain[J] . Lancet, 1974, 2(7889):1127-1131.
[4] Kim DY, Lee SH, Chung SK, et al.Comparison of multifidus muscle atrophy and trunk extension muscle strength:percutaneous versus open pedicle screw fixation[J]. Spine(Phila Pa 1976), 2005, 30(1):123-129.
[5] Weber BR, Grob D, Dvorak J, et al. Posterior surgical approach to the lumbar spine and its effect on the multifidus muscle[J]. Spine(Phila Pa 1976),1997, 22(15):1765-1772.
[6] Kramer M, Katzmaier P, Eisele R, et al. Surface electromyography verified muscular damage associated with the open dorsal approach to the lumbar spine[J]. Eur Spine J, 2001, 10(5):414-420.
[7] Mayer TG, Vanharanta H, Gatchel RJ, et al.Comparison of CT scan muscle measurements and isokinetic trunk strength in postoperative patients[J]. Spine(Phila Pa 1976),1989, 14(1):33-36.
[8] Kawaguchi Y, Matsui H, Tsuji H. Back muscle injury after posterior lumbar spine surgery:a histologic and enzymatic analysis[J]. Spine(Phila Pa 1976), 1996, 21(8):941-944.
[10] Suwa H, Hanakita J, Ohshita N, et al. Postoperative changes in paraspinal muscle thickness after various lumbar back surgery procedures[J]. Neurol Med Chir (Tokyo), 2000, 40(3):151-154.
[11] Gejo R, Matsui H, Kawaguchi Y, et al. Serial changes in trunk muscle performance after posterior lumbar surgery[J]. Spine(Phila Pa 1976), 1999, 24(10):1023-1028.
[12] Rantanen J, Hurme M, Falck B, et al.The lumbar multifidus muscle five years after surgery for a lumbar intervertebral disc herniation[J]. Spine(Phila Pa 1976), 1993, 18(5):568-574.
[13] 张文捷, 张亮, 赵春明. 经椎旁肌间隙入路治疗胸腰椎骨折[J]. 脊柱外科杂志, 2011, 9(2),98-101.
[14] 王延国, 鲁秀国, 周忠水, 等. 椎旁肌间隙入路结合术前手法复位治疗胸腰椎骨折[J]. 脊柱外科杂志, 2013, 11(3):137-140.
[15] Foley KT, Holly LT, Schwender JD. Minimally invasive lumbar fusion[J]. Spine(Phila Pa 1976), 2003, 28(15 Suppl):S26-35.
[16] Schwender JD, Holly LT, Rouben DP, et al. Minimally invasive transforaminal lumbar interbody fusion(TLIF):technical feasibility and initial results[J]. J Spinal Disord Tech, 2005(18 Suppl):S1-6.
[17] Palmisani M, Gasbarrini A, Brodano GB, et al. Minimally invasive percutaneous fixation in the treatment of thoracic and lumbar spine fractures[J]. Eur Spine J, 2009, 18(Suppl 1):71-74.
[18] Logroscino CA, Proietti L, Tamburrelli FC. Minimally invasive spine stabilisation with long implants[J]. Eur Spine J, 2009, 18(Suppl 1):75-81.
[19] Elkhalil J, Tannoury T. Percutaneous and minimally invasive techniques for the management of thoracolumbar spine injuries[J]. Seminars in Spine Surg, 2010, 22(2):78-83.