多层螺旋CT肠道造影在活动期溃疡性结肠炎评估中的应用
杨晓燕YANG Xiaoyan
董 帜2DONG Zhi
罗宴吉2LUO Yanji
周丽莎2ZHOU Lisha
李子平2LI Ziping
冯仕庭2FENG Shiting
多层螺旋CT肠道造影在活动期溃疡性结肠炎评估中的应用
杨晓燕1YANG Xiaoyan
董 帜2DONG Zhi
罗宴吉2LUO Yanji
周丽莎2ZHOU Lisha
李子平2LI Ziping
冯仕庭2FENG Shiting
目的总结活动期溃疡性结肠炎(UC)的多层螺旋CT肠道造影(CTE)特点,探讨多层螺旋CTE在全面评估UC中的价值。资料与方法35例经临床、肠镜及病理证实的活动期UC患者,均行多层螺旋CTE检查,根据改良Mayo评分系统将疾病分为轻度、中度、重度,比较不同组的CTE表现。结果35例UC患者中,轻度组6例,中度组13例,重度组16例,轻度组与中度组肠黏膜下气泡差异有统计学意义(P<0.05),中度组与重度组肠壁分层、结肠袋消失及淋巴结肿大差异有统计学意义(P<0.05),肠系膜血管增多在3组间差异均有统计学意义(P<0.05),肠壁增厚、黏膜强化程度增加、肠腔狭窄及直肠周围脂肪沉积在各组间差异无统计学意义(P>0.05)。结论多层螺旋CTE可以全面评估UC的肠壁、肠管及肠外情况,对活动期UC的诊断及临床分度判断均有较高的价值。
结肠炎,溃疡性;体层摄影术,螺旋计算机;造影剂
溃疡性结肠炎(ulcerative colitis, UC)是一种病因未明的慢性非特异性炎性肠病,其发病率逐年上升。UC以结肠黏膜弥漫性、连续性炎症改变为特点,主要累及直肠和乙状结肠,部分可累及全结肠及回肠末段[1]。然而,UC缺乏特异性的诊断标准,主要依靠临床、内镜、活检病理及影像学检查进行综合分析;而治疗方案的确定主要包括疾病活动性的严重程度和病变累及的范围[2]。多层螺旋CT肠道造影(computed tomography enteroclysis, CTE)能一站式观察全消化道包括大肠、小肠的肠腔内外情况,在消化道疾病的诊断中发挥越来越重要的作用。本研究回顾性分析活动期UC患者的临床资料,旨在研究CTE检查在活动期UC诊断中的价值,并分析病情严重程度与CTE表现的相关性,探讨CTE在诊断和全面评估UC中的应用价值。
1 资料与方法
1.1 研究对象 2011-01~2013-11中山大学附属第一医院及深圳市中医院经结肠镜检查、活检及临床确诊的35例UC患者,男23例,女12例;年龄10~77岁,平均(41.9±17.5)岁;发病时间10 d~7年,均为内科保守治疗。全部患者于结肠镜检查前后1周内行CTE检查。
1.2 仪器与方法 采用Toshiba Aquilion 64排和Philips 64排螺旋CT机。检查前禁食12 h以上,检查当天清洁灌肠,检查前每15 min口服2.5%甘露醇400~500 ml,共1600~2000 ml,最后一次口服后立即进行检查,并经肛门灌入2.5%甘露醇500 ml。患者取仰卧位,CT 扫描范围为膈顶至坐骨结节水平,分别在注入对比剂前、注入对比剂23~25 s、50~60 s行三期扫描,对比剂采用碘普罗胺(Ultravist 300, Schering, Berlin, Germany)1.5 ml/kg, 注 射 速 度 为3.0~4.0 ml/s。扫描参数:管电压120 kV,管电流200~250 mAs,准直0.625 mm,层厚及层间距均为0.5 mm。所有数据均传到工作站行多平面重组、最大密度投影、曲面重组和容积再现。
1.3 疾病严重程度分型 采用改良Mayo评分系统[2](表1)评估UC的活动性。
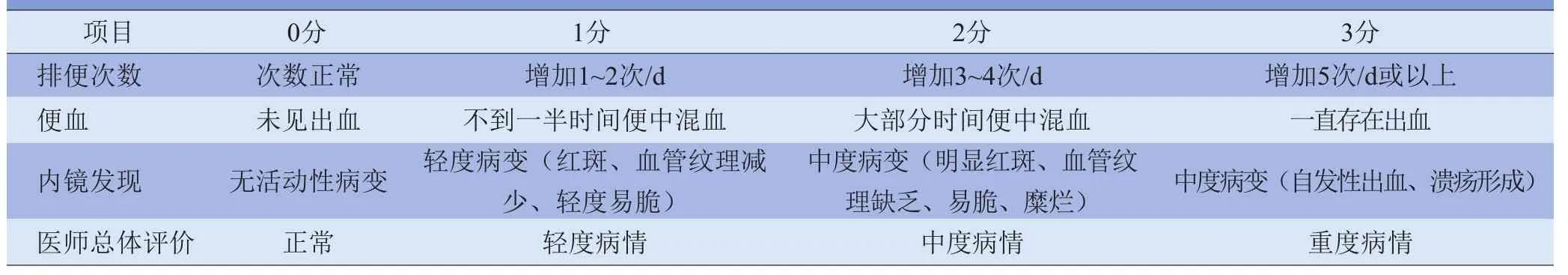
表1 UC的Mayo评分系统
1.4 研究方法 由2名经验丰富的副主任医师以上职称的放射科医师采用盲法进行阅片,并达成一致意见作为最终判读结果,若意见不同则经讨论达成一致。
1.5 CTE征象分析 ①肠壁增厚:肠管充盈良好的状态下,肠壁厚度≥4 mm即判定为肠壁增厚[3];②肠壁分层:肠壁呈环形,黏膜下层增宽呈低密度;③黏膜强化程度增加与肠系膜血管增多:与相邻正常肠管比较,增强后黏膜密度增加、肠壁肠系膜侧血管增多;④直肠周围脂肪沉积:直肠周围脂肪致充盈良好的直肠变扁、左右径小于前后径;⑤淋巴结增大:肠系膜淋巴结短径≥5 mm为淋巴结增大;⑥黏膜下气泡:肠壁黏膜下见类圆形小气泡;⑦肠息肉:肠壁黏膜增厚,呈丘状或结节样突起,突向肠腔;⑧肠腔狭窄:肠管不能充分扩张;⑨结肠袋消失。
1.6 统计学方法 采用SPSS 17.0软件,不同UC分型组间影像学表现比较采用χ2检验,组间差异比较采用χ2分割法,P<0.05表示差异有统计学意义。
2 结果
2.1 UC的CTE表现 与肠壁对比,CT平扫肠黏膜呈等密度,增强扫描动脉期、静脉期病变黏膜均明显强化呈高密度;病变累及全结肠18例,其中2例累及回肠末段,累及左半结肠12例,累及直肠和乙状结肠5例。与肠镜累及范围相比,符合率为86%。35例UC中,肠黏膜增厚34例(图1~3),增强扫描肠壁强化程度增加34例,肠壁分层17例,肠黏膜下气泡23例,结肠袋消失23例,肠腔狭窄10例,直肠周围脂肪沉积11例,肠系膜血管增多19例,肠系膜淋巴结肿大14例。
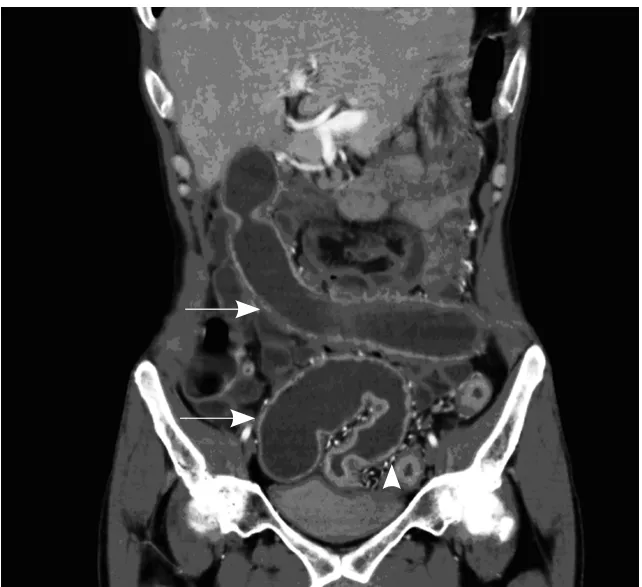
图2 男,40岁,重度活动期UC。CTE显示结肠袋消失,肠壁平直、僵硬(箭),周围肠系膜血管增多(箭头)
2.2 各组CTE征象比较 根据Mayo系统评分,本组35例UC中,轻度组6例,中度组13例,重度组16例,其中中度组、重度组各有2例合并肠息肉,其余无其他并发症。各组患者的CTE征象比较显示,肠壁分层、黏膜下气泡、结肠袋消失、肠系膜血管增多、肠系膜淋巴结肿大等征象在各组间差异有统计学意义(P<0.05)(表2)。进一步对各组间CTE表现有差异者采用χ2分割法分别行组间比较发现,轻度组与中度组黏膜下气泡、肠系膜血管增多等征象差异有统计学意义(P<0.05),而中度组与重度组肠壁分层、结肠袋消失、肠系膜血管增多、肠系膜淋巴结肿大等征象差异均有统计学意义(P<0.05)。
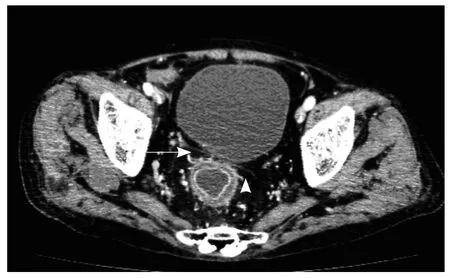
图3 男,67岁,重度活动期UC。CTE显示直肠壁增厚、分层(箭),直肠周围可见多量脂肪沉积(箭头)

表2 各组UC患者的CTE表现(例)
3 讨论
UC是一种以肠黏膜连续性、弥漫性炎症改变为特点的慢性非特异性炎症性疾病,临床表现为持续或反复发作的腹泻、黏液脓血便伴腹痛、里急后重和不同程度的全身症状。UC病情分为活动期和缓解期,活动期按严重程度分为轻、中、重度。作为结肠检查“金标准”的结肠镜难以满足临床的要求,且对于严重的UC患者,结肠镜检查可能增加结肠穿孔的风险[4]。同时,由于UC不但累及结肠的肠壁、黏膜并向腔内发展,而且还可以穿透肠壁向腔外浸润,全面的评估需包括肠腔内外的情况。显然结肠镜在UC的全面评估中存在较大的局限性[5]。近年迅速发展的多层螺旋CTE技术以其快速、薄层横断面扫描和强大的后处理功能,可以清晰地显示消化道包括大肠、小肠的肠壁和肠管外病变,以对病变范围、性质和分期作出全面、准确的评价,将消化道疾病的诊断提高到一个新的水平。CTE检查成功的关键是:①必须使肠腔充盈足量的对比剂以充分扩张肠管,清楚地显示肠壁和肠腔:萎陷的肠腔既能掩盖病变,又可能被误认为肠壁增厚;2.5%甘露醇作为肠道阴性对比剂不易被小肠吸收,是充盈肠腔较理想的选择。②必须做增强及双期(动脉期、静脉期)扫描,以便了解肠系膜动、静脉血管的情况和血流动力学变化,有利于显示血管病变及炎症充血等。
根据Mayo系统评分,本组病例按严重程度分为轻、中、重度组,其中97%(34/35)的病例有肠壁增厚、肠黏膜强化程度增加的表现,提示肠壁增厚、肠黏膜强化程度增加是UC最基本的CTE表现。中度组相对于轻度组更容易出现黏膜下气泡;重度组除以上表现外,还易出现肠壁分层、结肠袋消失及肠系膜淋巴结肿大;肠系膜血管增多则随着病情严重程度的加重而增加。肠腔狭窄、直肠周围脂肪沉积、肠息肉在各组间差异无统计学意义(P>0.05),可能与病程长短及个体差异有关,而与病情严重程度无关。
UC早期肠镜上主要表现为肠黏膜增生、水肿,黏膜血管纹理模糊、充血、水肿,病变明显处可见弥漫性、多发性糜烂或溃疡形成,随着病变进展,溃疡加深可侵及黏膜下层、隐窝脓肿形成、结肠袋减少甚至消失、肠腔呈铅管样狭窄[6]。本组病例肠壁增厚4~16 mm,肠壁多数呈连续性、均匀对称性增厚,此征象与肿瘤病变及克罗恩病引起的肠壁增厚明显不同,肿瘤性病变常表现为局限性肿块,而克罗恩病常表现为偏心性、节段性增厚,这是由于克罗恩病常表现为跳跃性透壁性炎症[7]。黏膜炎性充血水肿导致局部血管增多、血管通透性增大,故CTE表现为黏膜异常强化。而黏膜面小溃疡、隐窝脓肿在CTE表现为黏膜下气泡,是溃疡性结肠炎较为特异性的征象之一[8]。值得注意的是,黏膜下气泡一般较小,且接近肠腔,肠腔内气体可能干扰气泡的观察,因此必须调整不同的窗宽窗位以利于病变的显示[9]。
随着病情严重程度的增加,出现肠壁分层、结肠袋消失、肠系膜血管增多、肠系膜淋巴结肿大的比例明显增多,这些征象可以作为评价UC活动期严重程度的重要指标。肠壁分层表现为“靶征”,其内层与外层为软组织密度,中间层则为低密度,此征象的病理改变可能是由于黏膜下层充血水肿、炎症细胞浸润或慢性脂肪沉积所致[10]。结肠袋消失可能由于黏膜肌层增生、黏膜面炎性水肿导致。
UC与克罗恩病相似,亦可能出现肠系膜改变,如肠系膜血管增多、肠系膜淋巴结肿大、肠周脂肪堆积,此类征象是由于肠系膜充血、水肿、增厚及多次反复炎性刺激所致[11]。肠腔局限性狭窄呈逐渐变细的锥形狭窄,狭窄的形成是由于黏膜肌层增生及收缩所致,无纤维结缔组织增生,因此UC形成的肠腔狭窄为可逆性的[12]。
在临床治疗中,治疗方案的确定建立在对病情进行全面评估的基础上,主要依据疾病活动性的严重程度和病变累及的范围。轻度及中度UC的主要药物是氨基水杨酸制剂,重度除一般治疗外,首选静脉用激素;对病变局限在直肠或直肠乙状结肠者,强调局部用药。本组病例中,CTE能较好地确定病变的范围,而且显示结肠壁增厚、黏膜异常强化提示为轻度UC的可能性大,若同时出现黏膜下气泡,提示中度UC的可能性大,而同时出现肠壁分层、结肠袋消失及肠系膜淋巴结肿大,提示重度UC的可能性大,对临床制订治疗方案有一定的指导意义。穿孔、癌变为外科手术治疗的绝对指征,若CTE发现肠壁周围形成包块、积气、炎性渗出,提示肠穿孔;癌变病灶CTE则表现为肠壁局限性增厚、肿块形成、肠壁僵硬、周围淋巴结增大等。
总之,CTE可以提供UC患者肠壁、肠腔及肠外的影像学表现,弥补了肠镜、气钡双重造影等传统检查方法的不足,并且通过不同征象的分析,可以提供病变严重程度的初步判断,对UC的诊断和病变严重程度的判断、治疗方案的制订均有较高的临床应用价值。
[1] 中华医学会消化病学分会炎症性肠病学组. 炎症性肠病诊断与治疗的共识意见. 胃肠病学, 2012, 17(12): 763-781.
[2] Dignass A, Eliakim R, Magro F, et al. Second European evidence-based consensus on the dignosis and management of ulcerative colitis part 1: defnitions and diagnosis. J Crohns Colitis, 2012, 6(10): 965-990.
[3] 成芳, 钟喨. 炎症性肠病的影像学诊断.诊断学理论与实践, 2008, 7(1): 89-92.
[4] Tran DQ, Rosen L, Kim R, et al. Actual colonoscopy: what are the risks of perforation? Am Surg, 2001, 67(9): 845-848.
[5] Panes J, Bouhnik Y, Reinisch W, et al. Imaging techniques for assessment of inflammatory bowel disease: joint ECCO and ESGAR evidence-based consensus guidelines. J Crohns Colitis, 2013, 7(7): 556-585.
[6] 朱明明, 冉志华. 炎症性肠病的鉴别诊断.胃肠病学, 2011, 16(1):1-4.
[7] Wu YW, Tang YH, Hao NX, et al. Crohn's disease: CT enterography manifestations before and after treatment. Eur J Radiol, 2012, 81(1): 52-59.
[8] 陈光文, 宋彬, 吴菇, 等. 多层螺旋CT对非肿瘤性肠壁增厚的应用价值.中国普外基础与临床杂志, 2009, 16(2): 164-169.
[9] 刘丹, 吕发金, 张翱, 等. 多层螺旋CT对溃疡性结肠炎的诊断价值.重庆医学, 2012, 41(21): 2202-2204.
[10] 孙应实, 崔平, 李雪丹, 等. 螺旋CT诊断溃疡性结肠炎的应用价值.中国医学影像学杂志, 2004, 12(2): 108-111.
[11] Andersen K, Vogt C, Blondin D, et al. Multi-detector CT-colonography in inflammatory bowel disease: prospective analysis of CT-fndings to high-resolution video colonoscopy. Eur J Radiol, 2006, 58(1): 140-146.
[12] Fletcher JG, Fidler JL, Bruining DH, et al. New concepts in intestinal imaging for inflammatory bowel diseases. Gastroenterology, 2011, 140(6): 1795-1806.
(本文编辑 张春辉)
Multi-slice Computed Tomography Enteroclysis in Evaluation of Active Ulcerative Colitis
PurposeTo summarize the characteristics of computed tomography enteroclysis (CTE) in active ulcerative colitis (UC), and to explore the value of multislice CTE in the evaluation of UC.Materials and MethodsThirty-five patients with active UC confirmed by clinical manifestation, colonoscopy and pathology underwent CTE examination in the study. According to the modifed Mayo-score, the patients were divided into mild group, moderate group and severe group, and the CTE manifestations were compared among the three groups.ResultsAmong 35 patients, 6 patients were in the mild group, 13 in the moderate group, and 16 in the severe group. Submucosal bubbles had signifcant differences between mild and moderate groups (P<0.05), bowel wall stratifcation, disappearance of haustra and enlarged mesenteric lymph nodes were signifcantly different between moderate and severe groups (P<0.05), and engorged vasa recta was significantly different between the 3 groups (P<0.05). However, bowel wall thickening, mural hyperenhencement, narrow lumen and fatty deposits around the rectum showed no difference between the three groups (P>0.05).ConclusionMulti-slice CTE can provide image features of bowel wall, intestinal tube and structures outside intestine in the evaluation of UC, thus it is useful in the diagnosis of active UC as well as in its clinical grading.
Colitis, ulcerative; Tomography, spiral computed; Contrast media
1. 深圳市中医院放射影像科 广东深圳518000
2. 中山大学附属第一医院医学影像科 广东广州 510080
冯仕庭
Department of Medical Image, the First Affliated Hospital of Sun Yat-sen University, Guangzhou 510080, China
Address Correspondence to: FENG Shiting
E-mail: fst1977@163.com
国家自然科学基金项目(81000626);广东省自然科学基金项目(S2013010016004);
珠江科技新星专项(2012J2200084);中央高校基本科研业务费专项资金资助项目(10ykpy11)。
R656.9;R445.3
2014-05-16
修回日期:2014-09-12
中国医学影像学杂志
2014年 第22卷 第10期:760-763
Chinese Journal of Medical Imaging
2014 Volume 22(10): 760-763
10.3969/j.issn.1005-5185.2014.10.010

