膝关节以下手术中应用神经刺激仪定位股神经加坐骨神经阻滞的临床效果观察*
刘 红,刘跃森
(青县人民医院麻醉科,河北 青县062650)
椎管内麻醉为膝关节以下手术采用的传统麻醉方法,因麻醉效果可靠,操作简便而普遍应用,但其尚存在血流动力学紊乱、神经损伤等风险[1]。传统的神经阻滞麻醉则由于操作技术的影响而易导致阻滞不全或误入血管等并发症[2]。我们采用神经刺激仪定位下股神经联合坐骨神经阻滞麻醉,临床效果良好,现报告如下。
1 资料与方法
1.1 研究对象 以2012年8月~2014年2月在我院行膝关节以下手术的98例患者为研究对象,排除有严重心、肺、脑疾病的患者,其中男59例,女39例,年龄18~67岁,平均(42.75±10.61)岁。骨折类型:髌骨骨折14例,腘窝囊肿7例,胫腓骨骨折44例,内外踝骨折30例,趾指骨折3例;患者术前ASA评级:Ⅰ级63例,Ⅱ级35例。随机将98例患者分为观察组与对照组各49例,分别给予神经刺激仪定位下股神经加坐骨神经阻滞和椎管内麻醉,两组患者间一般情况均衡,见表1,具有可比性。本方案经院伦理委员会批准,且研究对象知情并签署知情同意书。
1.2 麻醉方法 患者禁食水8小时,术前30分钟内给予阿托品0.5mg,苯巴比妥钠0.1g肌注。入室后开放外周静脉,常规心电监护。对照组予常规椎管内麻醉。观察组行神经刺激仪定位下股神经阻滞联合坐骨神经阻滞麻醉,麻醉诱导前以6~8ml/kg·h速度输注复方氯化钠溶液,静脉注射咪达唑仑2mg、芬太尼100μg维持患者麻醉。股神经和坐骨神经阻滞穿刺点标定:①股神经:令患者取仰卧位,于腹股沟韧带下方平耻骨联合顶点处扪及股动脉搏动,向外侧旁开1cm为穿刺点。②坐骨神经:患者侧卧,患侧在上,屈髋、屈膝,由股骨大转子与髂后上棘作连线,连线中点作垂直线,与股骨大转子与骶裂孔连线交点处为穿刺点;确定穿刺点后连接神经刺激仪(型号:Stimuplex.HNS 12,德国贝朗公司)及其神经刺激针(股神经:stimuplexD 0.75×50mm 22G 针,坐骨神经:stimuplexA 0.8×100mm 21G针,德国贝朗公司)进行定位,选择初始输出电流1mV,刺激脉冲2Hz;当针尖接近拟阻滞神经时,调整针头方向诱发相应肌群收缩(股神经阻滞时引起股四头肌收缩,髌骨抽动;坐骨神经阻滞时引起足背屈抽动),调整电流<0.5 mV时若仍能诱发相应肌群收缩,则固定针头,回抽无血后注入0.3%罗哌卡因[3]。
表1 两组患者一般情况比较(±s)Table 1 The general data
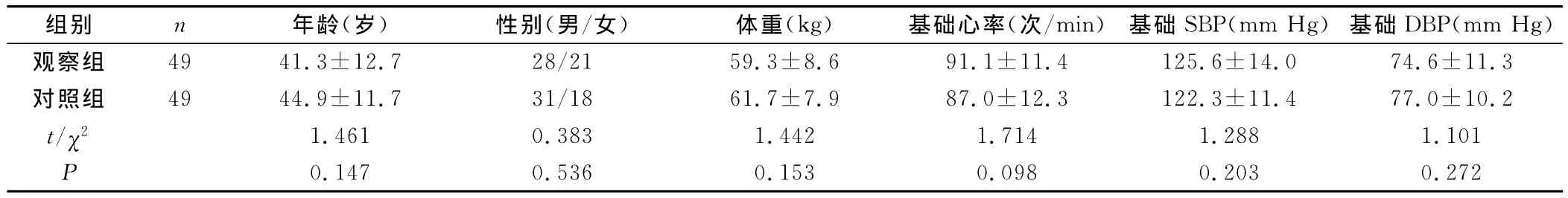
表1 两组患者一般情况比较(±s)Table 1 The general data
组别 n 年龄(岁) 性别(男/女) 体重(kg) 基础心率(次/min) 基础SBP(mm Hg)基础DBP(mm Hg)观察组 49 41.3±12.7 28/21 59.3±8.6 91.1±11.4 125.6±14.0 74.6±11.3对照组 49 44.9±11.7 31/18 61.7±7.9 87.0±12.3 122.3±11.4 77.0±10.2 t/χ2 1.461 0.383 1.442 1.714 1.288 1.101 P 0.147 0.536 0.153 0.098 0.203 0.272
1.3 观察指标 采用针刺法观察两组患者感觉神经阻滞起效时间(注药后至皮肤痛觉消失时间)及维持时间(注药后至患者主诉伤口疼痛时间),采用改良Bromage评分法判定运动神经阻滞起效时间(注药后至达到Bromage 1分时间)及维持时间(注药后至恢复到Bromage 1分时间),并观察患者麻醉效果(优:术中无痛;良:轻微疼痛,追加小剂量芬太尼后完成手术;差:疼痛明显,需改变麻醉方式);记录患者并发症发生情况,包括全身麻醉反应,如血压(SBP、DBP)、心率(HR)异常及误入血管、局麻药中毒、神经损伤等。
1.4 统计学方法 采用SPSS 17.0软件进行统计分析,计数资料以频数(率)表示,组间比较采用χ2检验,计量资料以±s表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者麻醉效果比较 两组患者感觉神经阻滞及运动神经阻滞起效时间、维持时间,差异无统计学意义(P>0.05),见表2,且均无麻醉失败病例。观察组麻醉效果优46例,良3例;对照组优44例,良5例,组间差异无统计学意义(P>0.05)。
2.2 两组患者并发症发生情况 两组患者中均无误入血管、局麻药中毒、神经损伤病例发生,观察组和对照组中术后并发症发生率分别为2.04%(1例)和22.45%(11例),差异有统计学意义(χ2=9.496,P=0.002),见表3。
表2 两组患者麻醉效果比较(±s)Table 2 The effect of anesthesia
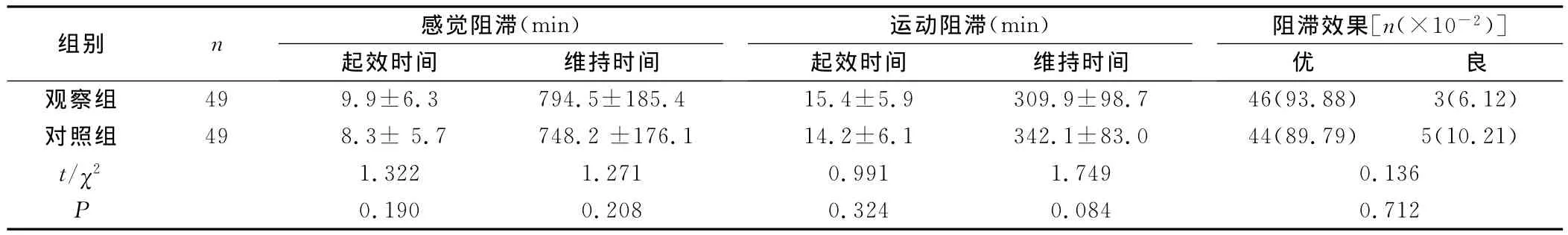
表2 两组患者麻醉效果比较(±s)Table 2 The effect of anesthesia
注:采用χ2检验连续性校正
组别 n 感觉阻滞(min)起效时间 维持时间运动阻滞(min)起效时间 维持时间阻滞效果[n(×10-2)]优良观察组 49 9.9±6.3 794.5±185.4 15.4±5.9 309.9±98.7 46(93.88) 3(6.12)对照组 49 8.3±5.7 748.2±176.1 14.2±6.1 342.1±83.0 44(89.79) 5(10.21)t/χ2 1.322 1.271 0.991 1.749 0.136 P 0.190 0.208 0.324 0.084 0.712

表3 两组患者术中及术后并发症比较[n(×10-2)]Table 3 The intraoperative and postoperative complications
3 讨论
椎管内麻醉通过阻断刺激向中枢的传导而在阻滞区域达到较为完善的镇痛效果,但由于其交感神经阻滞的平面过于广泛,易导致回心血量减少而出现心动过速、低血压,增加心肌氧耗,出现血流动力学紊乱[4]。同时由于患者手术中紧张和焦虑情绪的影响,使围手术期心脏不良事件的发生率增加[5,6]。传统的外周神经阻滞麻醉虽患者血流动力学稳定,但在定位时常由操作者通过体表解剖标志和主观寻找“落空感”或“异感”,属于盲探操作,操作中常依靠患者与操作者的配合,对于肥胖等体表解剖标志不清或患者配合不良及操作者技术不熟练时,易导致阻滞不全或误入血管等并发症发生[7]。因此,探寻具有明确定位成功的客观指标并获得稳定的血流动力学和低的麻醉风险需要更多的临床实践证明。
本研究中我们采用神经刺激仪定位辅助股神经和坐骨神经阻滞,结果显示,与椎管内麻醉相比,患者感觉神经阻滞、运动神经阻滞起效时间和维持时间相当,麻醉阻滞的成功率及有效性高,麻醉期间患者血流动力学稳定,无明显的血压波动,且患者围手术期并发症发生率明显低于椎管内麻醉组。在操作中,我们应用小剂量的麻醉镇定药物以消除患者的紧张、焦虑等不良情绪,术中患者安静,呼吸循环平稳,利于手术操作。神经刺激仪是通过外来的电流刺激运动神经以引起效应器肌肉的收缩,这一征象代替了患者主观的“落空感”或 “异感”,使定位更为精准和直观[8,9]。值得注意的是,在应用神经刺激仪时,需注意阈刺激电流的大小,一般在0.3~0.5mA之间为宜,同时穿刺针与靶神经要保持一定的距离,防止导致神经损伤的可能性[10]。
4 结论
在膝关节以下手术中应用神经刺激仪定位辅助股神经和坐骨神经阻滞成功率高,具有明确的肌阻滞客观指标,且围手术期并发症少,值得临床推广应用。
[1] 何文政,林成新,刘敬臣.两种神经阻滞方法用于老年糖尿病患者下肢手术的临床观察[J].临床麻醉学杂志,2011,27(5):483-485.
[2] 卢春媛,吕国义.股神经、坐骨神经联合阻滞在老年患者膝关节置换术后的镇痛效果观察[J].山东医药,2014,54(3):53-55.
[3] 向志雄,罗玉翔,王宇飞.神经刺激器指导下腰丛加坐骨神经阻滞用于老年患者下肢手术麻醉探讨[J].河北医学,2013,19(12):1853-1855.
[4] 吴振威,孙建良,黄 兵.股神经复合坐骨神经阻滞与蛛网膜下隙阻滞用于踝部手术比较[J].中国医师进修杂志,2013,36(6):45-47.
[5] 叶建荣,洪 毅,郑 宏,等.老年冠心病患者实施单侧下肢手术不同麻醉方法的安全性与有效性[J].中华老年医学杂志,2012,31(11):977-980.
[6] 刘 庆,杨 宇.不同自控镇痛方式对下肢手术患者镇痛效果和睡眠质量的影响[J].西部医学,2010,22(10):1846-1848.
[7] 杨 川,张玉荣,萍首鹏.超声引导臂丛神经阻滞对肥胖病人上肢手术效果观察[J].西部医学,2012,24(6):1153-1155.
[8] Kottink AI,Tenniglo MJ,de Vries WH,et al.Effects of an implantable two-channel peroneal nerve stimulator versus conventional walking device on spatiotemporal parameters and kinematics of hemiparetic gait[J].Journal of Rehabilitation Medicine,2012,44(1):51-57.
[9] 刘胜强,温小红.神经刺激仪引导胸椎旁神经阻滞用于乳腺区段切除术患者的麻醉效果[J].中华麻醉学杂志,2012,32(6):719-721.
[10] Maalouf D,Liu SS,Movahedi R,et al.Nerve stimulator versus ultrasound guidance for placement of popliteal catheters for foot and ankle surgery[J].Journal of clinical anesthesia,2012,24(1):44-50.

