经肛门局部切除术与根治术治疗早期直肠癌远期疗效比较
钟华戈 赵波 徐艳松
(1钦州市第二人民医院普通外科 广西钦州 535000;2广西医科大学第一附属医院微创外科 广西南宁 530021;3广西医科大学第一附属医院急诊外科 广西南宁 530021)
早期直肠癌经肛门局部切除能够获得较好的近期疗效,如出血少、损伤轻、恢复快、住院短等特点而被临床医师认可和采用。而复发率、生存率是评价手术治疗直肠癌远期效果的重要指标,早期直肠癌术后5年局部复发率及5年生存率的争论一直是热点问题,对T1及T2期病例局部切除术应用尚存分歧。目前,国内外关于早期直肠癌远期疗效的研究,大多数是病例数量少的单中心研究。本文通过对国内外此方面研究进行meta分析,为早期直肠癌的手术选择提供临床依据。
1 资料与方法
1.1 资料来源 通过计算机检索PUBMED和CNKI及文献追溯的方法。采用主题词和关键词相结合的检索方法进行检索。中文检索词:早期直肠癌、局部切除术(LE)、根治术(RR)、疗效。英文检索词:early rectal cancer,local excision,radical resection,curative effect。
1.2 资料收集方法
1.2.1 纳人标准 (1)2013年12月1日前,国内外所有公开发表的有关直肠癌局部切除及根治术对早期直肠癌局部复发率、术后5年生存率及术后5年无病生存率有关的研究文献;(2)研究目的和设计及统计方法相似;(3)研究结果用相应的统计学指标表达,如优势比(odds ratio,OR)或相对危险度(relative resk,RR);(4)全文获取。
1.2.2 排除标准 (1)样本量过少,病例数小于20例;(2)患者术前或术后曾接受过放化疗;(3)无T1及T2亚组分型的;(4)无原始数据或无法查找到原文的文献。
1.2.3 纳入文献的筛选 文献要求经2位专科临床医生筛查,独立阅读所获文献题目和摘要,首先排除明显不符合纳入标准的试验,再对可能符合纳入标准的试验阅读全文,以确定是否真正符合纳入标准,2位研究者交叉核对纳入试验的结果,对有分歧而难以确定其是否纳入的试验,通过讨论或由第3位研究者决定其是否纳入。
1.3 统计学处理 统计分析使用Review Manager 5.0软件完成本文资料为计数资料,采用OR作为疗效分析统计量,各效应量均以95%CI表示,纳入文献的数据须经异质性分析和处理,采用z值检验各研究间的异质性。若各研究之间同质性较好,可以采用固定效应模型:若各研究之间存在异质性,需采用随机效应模型。
2 结 果
2.1 入选资料基本特征 入选文献的一般资料如表1。

表1 入选文献的基本资料
2.1.1 术后5年局部复发率分析 T1期患者术后5年局部复发率的13篇文献经异质性检验显示:χ2=10.99,P=0.53,表明该13项研究同质性较好,选用固定效应模型进行分析,其合并OR值为2.88(95%CI:2.11~3.93),P<0.00001,表明合并效应量差异有统计学意义。认为经肛门直肠癌局部切除术增加了T1期患者术后5年局部复发率。参见图1。
T2期患者术后5年局部复发率的5篇文献经异质性检验显示:χ2=16.81,P=0.002,表明该5项研究具有异质性,选用随机效应模型进行分析,其合并OR值为3.71(95%CI:1.19~11.56),P=0.02,表明合并效应量差异有统计学意义。认为经肛门直肠癌局部切除术增加了T2期患者术后5年局部复发率。参见图2。
2.1.2 术后5年总生存率分析 14篇文献均涉及关于手术方式对T1期患者的5年总生存率,经异质性检验显示:χ2=18.43,P=0.14,表明该14项研究同质性较好,可用固定效应模型进行分析其合并 OR 值为 0.63(95%CI:0.54~0.73),P<0.00001,表明合并效应量差异有统计学意义。可认为经肛门直肠癌局部切除术降低T1期患者的5年总生存率。参见图3。
7篇文献均涉及关于手术方式对T2期患者的5年总生存率,经异质性检验显示:χ2=17.81,P=0.007,表明该7项研究存在异质性,可用随机效应模型进行分析,其合并OR值为0.56(95%CI:0.38~0.84),P=0.005,表明合并效应量差异有统计学意义。可认为经肛门直肠癌局部切除术降低T2期患者的5年总生存率。参加图4。
2.1.3 术后5年无病生存率分析 有6篇文献涉及T1期术后5年无病生存率,经异质性检验示:χ2=4.64,P=0.46,表明该6项研究具有较好的同质性,选用固定效应模型进行分析,其合并OR值为0.54(95%CI:0.39~0.76),P=0.0004,表明合并效应量差异有统计学意义。可认为经肛门直肠癌局部切除降低T1期患者的5年无病生存率。参见图5。
有2篇文献涉及T2期术后5年无病生存率,经异质性检验示:χ2=6.49,P=0.01,表明该2项研究存在异质性,选用随机效应模型进行分析,其合并OR值为0.31(95%CI:0.04~2.45),P=0.27,表明合并效应量差异无统计学意义。
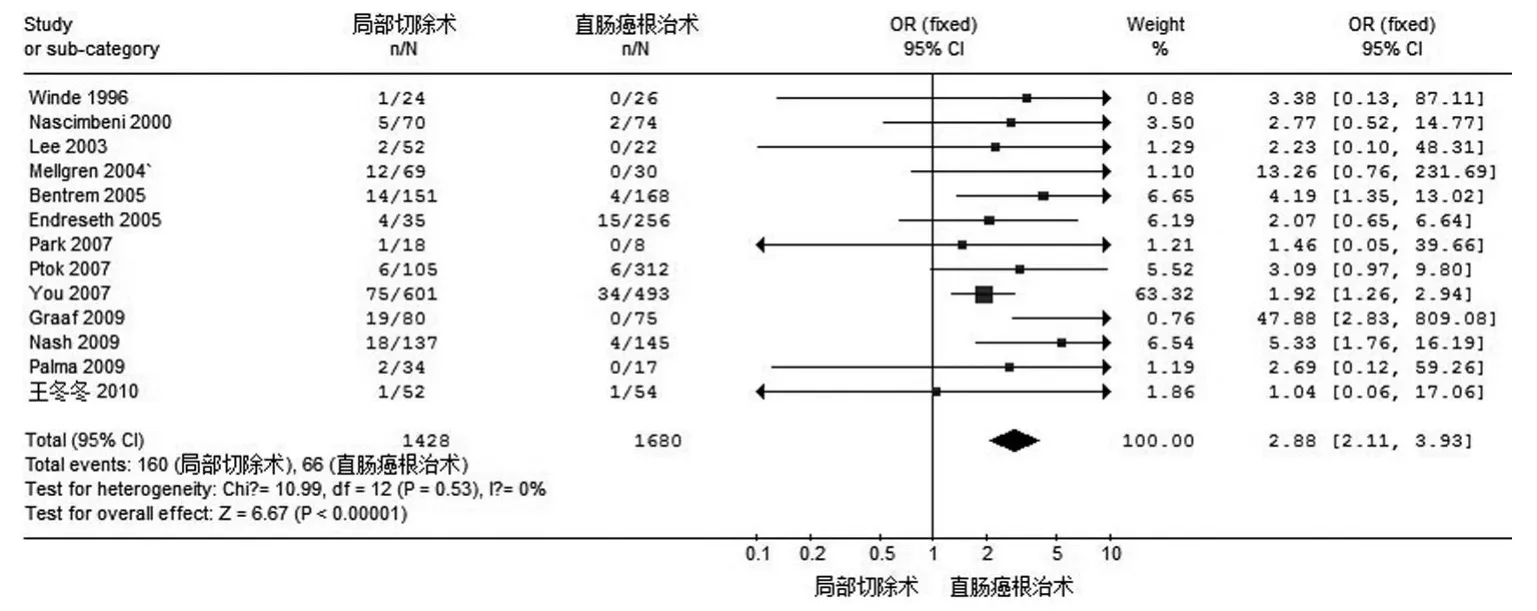
图1 两种手术方式对T1期直肠癌术后局部复发率的比较
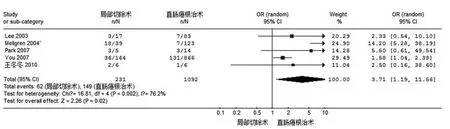
图2 两种手术方式对T2期直肠癌术后局部复发率的比较
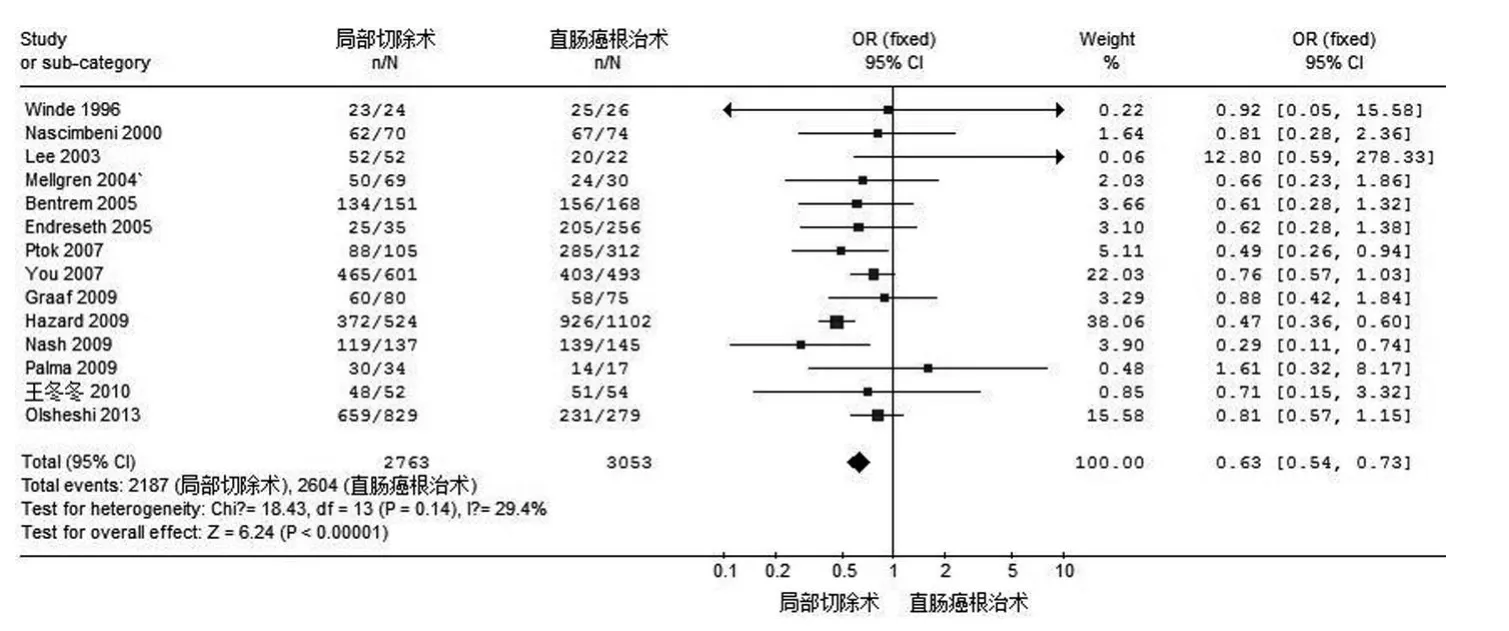
图3 两种手术方式对T1期直肠癌术后5年总生存率的比较

图4 两种手术方式对T2期直肠癌术后5年总生存率的比较
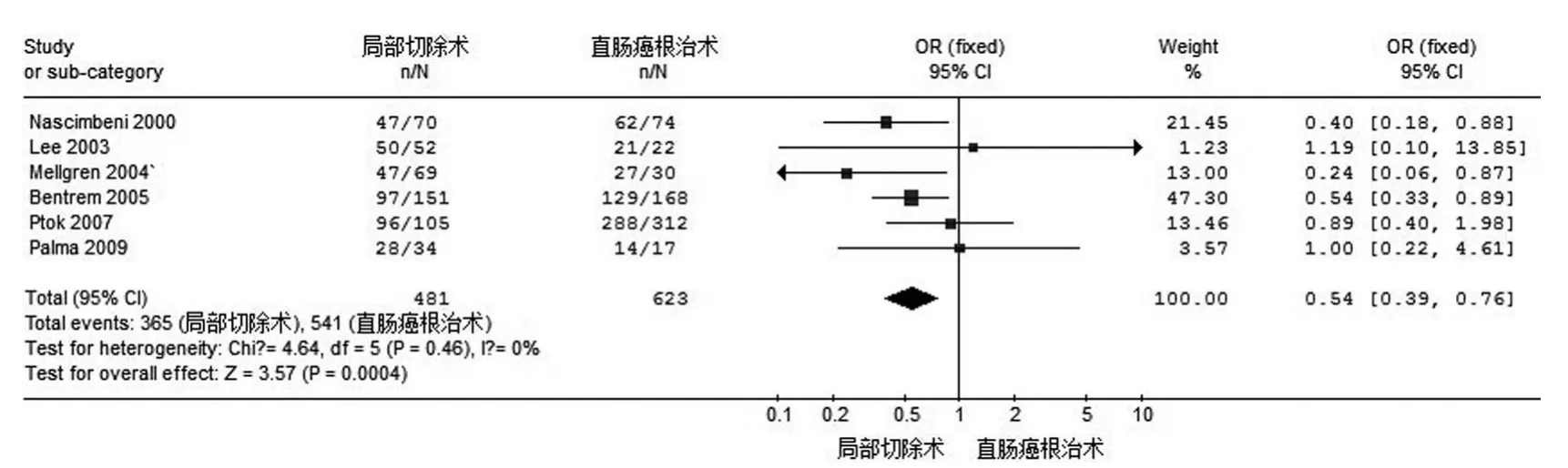
图5 两种手术方式对T1期直肠癌术后5年无病生存率的比较
3 讨 论
直肠癌的局部切除由于具有手术创伤小、风险低、能保肛、术后无性功能和泌尿功能障碍等多项优点而广受医生和患者的欢迎。但长久以来,学者们对早期直肠癌行局部切除的做法一直存有争议,其主要原因是源于各自研究的结果相差甚远,且远期疗效不确切[1~3]。目前学术界对于早期低位直肠癌应用局部切除术的指征的争议,其焦点主要集中在T2期病例应用经肛门局部切除术的利弊上。在临床实践中,国内外多有对T2期病例施行局部切除术的报告,但从近年来陆续公布的结果来看,T2期患者行局部切除术后的疗效结论不一。局部切除最大的弊端在于其带来的肿瘤学预后不良,国外研究报道,经肛门局部切除低位直肠癌局部复发率较传统手术明显增高,并因此在一定程度上限制了局部切除手术的广泛使用。
早期直肠癌的局部切除术后随访5年的复发率高,T1、T2期单纯性局部切除术后复发率6%~30%和17%~47%,T1、T2期单纯性根治术术后复发率0~8.5%和6%~15%[4~7]。Bentrem 等[8]研究发现,T1期直肠癌局部切除术后的局部复发率是根治术的3~5倍。针对术后局部高复发原因,有研究发现,约有10%~20%的早期直肠癌会出现淋巴结转移,一项历时8年多中心研究发现[9],T1期直肠癌淋巴结转移率为8.7%,T2期直肠癌的淋巴结转移率为25.7%,这或许可以解释直肠癌根治术在早期直肠癌中的必要性。为了降低术后局部复发的风险,术前病例的选择、术前后放化疗、术后的密切监测、术后的再手术是非常必要手段[10]。我们收集了国内外15篇相关研究[3,5,6,8,11~21]分别对 T1期和T2期直肠癌的局部复发率、5年总生存率、5年无病生存率作比较。本研究发现,尽管早期直肠癌病变位于黏膜及黏膜下层和肌层,然而比较T1、T2期直肠癌术后5年的局部复发率及总生存率,均是直肠癌根治术疗效优于局部切除术,其中T1期直肠癌局部切除术中局部复发率是直肠癌根治术的2.88倍,5年总生存率只有直肠癌根治术的0.63倍;T2期直肠癌局部切除术中局部复发率是直肠癌根治术的3.71倍,5年总生存率只有直肠癌根治术的0.56倍,两种手术方式比较有统计学意义。尽管从本研究发现,直肠癌根治术有绝对的优势,但是在临床上,由于直肠癌局部切除能减少近期并发症及提高保肛率,这也是部分患者接受该术式的原因,由于临床研究中,经肛门直肠癌局部切除的近期并发症少的疗效基本达成共识,因此本研究并没有对术后近期并发症进行分析。综合考虑,该meta分析结果可以认为局部切除术对T1及T2期患者无法达到根治性治疗的目的,反而导致医源性的高复发率与低生存率。故对选择局部切除术的患者来说,要密切术后复查及时巩固疗效,而对术后如病理结果显示肿瘤已累及肌层,应及时对患者实施腹会阴联合切除术。目前的研究数据提示,对低手术风险的直肠癌早期患者采取局部切除术不是一种积极的治疗方式,根治性切除术应作为这些人群的标准治疗方式[22]。然而,对年老、体弱和或有明显合并症的高风险患者来讲局部切除术仍不失为一个合理的选择。本研究仍然存在一些问题会导致发表偏倚:①多数文献为英文文种,可能存在语言偏倚。②缺乏非洲种群的研究。③纳入研究文献绝大多数是回顾性分析,缺乏前瞻性研究。④应该建立更长的术后随访时间。尽管该结论有一定的局限性,本研究是目前最大宗且首次该领域meta分析,具有一定的代表性和指导性,为临床工作提供客观依据。
[1]林惠铭,池畔,卢星榕,等.经肛门局部切除术治疗早期低位直肠癌的疗效分析[J].中华消化外科杂志,2009,8:357-359.
[2]林涛,王仁华,张菁茹,等.早期直肠癌的局部切除术临床分析[J].中华普通外科杂志,2001,16:352-353.
[3]Lisa J.Hazard,Bradford Sklow,Lisa Pappas,et al.Local Excision vs.Radical Resection in T1-2Rectal Carcinoma:Results of a Study From the Surveillance,Epidemiology,and End Results(SEER)Registry Data[J].Gastrointestinal Cancer Research,2009,3:105-114.
[4]Greenberg JA,Shibata D,Herndon 2nd JE,et al.Local excision of distal rectal cancer:An update of Cancer and Leukemia Group B 8984[J].Dis Colon Rectum,2008,51:1185-1191.
[5]You YN,Baxter NN,Stewart A,et al.Is the increasing rate of local excision for stage I rectal cancer in the United States justified?A nationwide cohort study from the National Cancer Database[J].Ann Surg,2007,245:726-733.
[6]Endreseth BH,Myrvold HE,Romundstad P,et al.Transanal excision vs.major surgery for T1rectal cancer[J].Dis Colon Rectum,2005,48:1380-1388.
[7]Madbouly KM,Remzi FH,Erkek BA,et al.Recurrence after transanal excision of T1rectal cancer:Should we be concerned[J].Dis Colon Rectum,2005,48:711-721.
[8]David B,Satoshi O,Douglas W,et al.T1Adenocarcinoma of the RectumTransanal Excision or Radical Surgery[J].Ann Surg,2005,242:472-474.
[9]Hirotoshi K,Hidetaka M,Tomoyuki K,et al.Is Total Mesorectal Excision Always Necessary for T1-T2 Lower Rectal Cancer[J].Ann Surg Oncol,2010,17:973-980.
[10]Aneel B,Gina B,John W,et al.Survival Outcome of Local Excision Versus Radical Resection of Colon or Rectal Carcinoma[J].Ann Surg,2013,00:1-9.
[11]De Graaf,Doornebosch,Tollenaar,et al.Transanal endoscopic microsurgery versus total mesorectal excision of T1rectal adenocarcinomas with curative intention.European Journal of Surgical[J].Oncology ,2009,35:1280-1285.
[12]W.Lee,D.Lee,S.Choi,et al.Transanal endoscopic microsurgery and radical surgery for T1and T2rectal cancer[J].Surg Endosc,2003,17:1283-1287.
[13]王冬冬,曹秀峰,吕进,等.经肛门局部切除术治疗早期直肠癌的前瞻性研究[J].现代生物医学进展,2010,10:4090-4093,4010.
[14]Riccardo N,Santhat N,Dirk R,et al.Long-Term Survival After Local Excision for T1Carcinoma of the Rectum[J].Dis Colon Rectum,2004,47:1773-1779.
[15]Michelle O,David S,Justin R,et al.A Population-Based Comparison of Overall and Disease-Specific Survival Following Local Excisionor Abdominoperineal Re-section for Stage IRectal Adenocarcinoma[J].J Gastrointest Canc,2013,44:305-312.
[16]P.Palma,K.Horisberger,A.Joos,et al.Local excision of early rectal cancer:is transanal endoscopic microsurgery an alternative to radical surgery[J].REV ESP ENFERM DIG,2009,101:172-178
[17]Ki-Jae Park,Hong-Jo Choi,Young-Hoon Roh,et al.Local Control of Local Excision for T1/T2Rectal Cancer[J].J Korean Soc Coloproctol,2007,23:87-92.
[18]Mellgren A,Sirivongs P,Rothenberger DA,et al.Is local excision adequate therapy for early rectal cancer[J].Dis Colon Rectum,2000,43:1064-1071;discussion 1071-1074.
[19]Henry P,Frank M,Frank M,et al.Oncological Out-come of Local vs Radical Resection of Low-Risk pT1 Rectal Cancer[J].Arch Surg.2007,142:649-655.
[20]Nash GM,Weiser MR,Guillem JG,et al.Long-term survival after transanal excision of T1rectal cancer[J].Dis Colon Rectum,2009,52:577-582.
[21]Winde G,Nottberg H,Keller R,et al.Surgical cure for early rectal carcinomas,vol T1.Transanal endoscopic microsurgery vs.anterior resection[J].Dis Colon Rectum ,1996,39:969-976.
[22]W.Douglas Wong,丛志杰,徐晓东,等.局部性切除术是早期直肠癌合适的治疗方法吗[J].中华外科杂志,2008,43:1367-1368.

