不同术式对子宫肌瘤剔除术患者疼痛应激指标的影响比较
易旺军
湖南长沙泰和医院妇,湖南长沙 411400
疼痛应激是在创伤患者中表现较为明显的一个方面,而手术性创伤作为创伤中的一类,其对患者造成的疼痛应激也不可忽视,有研究认为,机体较为强烈的疼痛应激不仅仅可引起应激激素的异常升高,甚至可导致血凝方面的异常,从而影响到术后的机体微循环状态,最终影响到机体的康复效果与速度[1-2],因此,本文就2012年4月—2013年10月于本院采用不同术式进行子宫肌瘤剔除术治疗的患者的临床资料进行比较,主要为比较不同术式对患者疼痛应激指标的影响,现将观察结果报道如下。
1 资料与方法
1.1 一般资料
选取2012年4月—2013年10月于本院进行子宫肌瘤剔除术治疗的70例患者为研究对象,将其根据手术方式的不同分为A组(常规开腹手术组)35例和B组(腹腔镜微创手术组)35例。A 组的 35例患者中,年龄 30~50岁,平均年龄(38.8±5.9)岁,病灶直径 2.2~8.4cm,平均(5.5±0.6)cm,其中单发肌瘤 25 例,多发肌瘤10例;肌瘤种类:肌壁间肌瘤22例,其他13例。B组的35例患者中,年龄 29~51 岁,平均年龄(38.9±5.7)岁,病灶直径 2.2~8.5 cm,平均(5.6±0.5)cm,其中单发肌瘤24例,多发肌瘤 11例;肌瘤种类:肌壁间肌瘤21例,其他14例。A组与B组患者的年龄、病灶直径、单多发比例及肌瘤种类比例方面均无显著性差异,P均>0.05,具有可比性。
1.2 方法
A组患者遵照常规的开腹手术方式对肌瘤进行剔除,麻醉后常规入腹进行病灶探查,根据肌瘤种类选择合适的剔除方式,其中肌壁间肌瘤主要为阻断肌瘤血流后切开肌核,将肌瘤剔除,其他肿瘤有蒂部者进行常规切除。
B组则以腹腔镜微创术式对肌瘤进行剔除,麻醉后以常规三孔法进行腹腔镜手术,在腹腔镜辅助下对肌瘤进行剔除,较大的肌瘤可于绞碎后取出。两组患者围术期的用药方面无显著性差异。然后将两组患者术前1d及术后1、3、5d的疼痛程度评分及血清疼痛应激指标(SP、IL-6及NPY)水平进行比较。
1.3 评价标准
疼痛程度采用视觉模拟法进行评估,评分范围为0~10分,由患者根据自身的疼痛感受选择最具代表性的分值,其中以3分及以下表示轻度疼痛,以4分、5分及6分为中度疼痛,以7分及以上为重度疼痛[3]。
1.4 统计学处理
本研究中的两类数据分别以软件SPSS 16.0进行χ2(计数资料)与t检验(计量资料)处理,其中单多发比例及肌瘤种类比例、疼痛程度评分构成为计数资料,而年龄、肌瘤直径、血清疼痛应激指标水平为计量资料,P<0.05表示差异有统计学意义。
2 结果
2.1 两组术前及术后1d、3d、5d的疼痛程度评分比较
术前两组的疼痛程度无显著性差异,P均>0.05,而术后1、3、5dB组的轻度疼痛率均高于A组,P均<0.05,具体比较数据见表1。
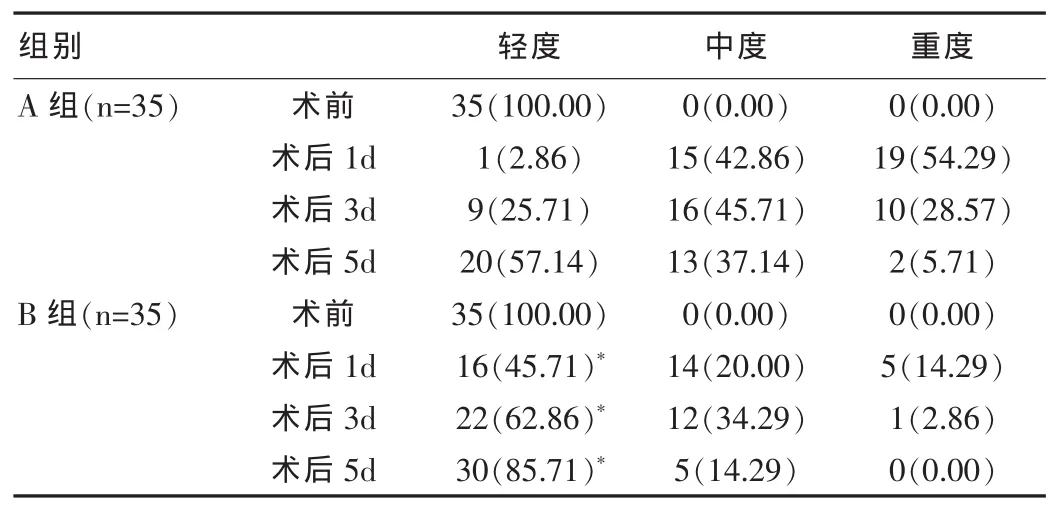
表1 两组术前及术后1d、3d、5d的疼痛程度评分比较[n(%)]
2.2 两组术前及术后1、3、5d的血清疼痛应激指标水平比较
术前两组的血清SP、IL-6及NPY无显著性差异,P均>0.05,而术后1、3、5dB组均低于A组,P均<0.05,具体比较数据见表2。
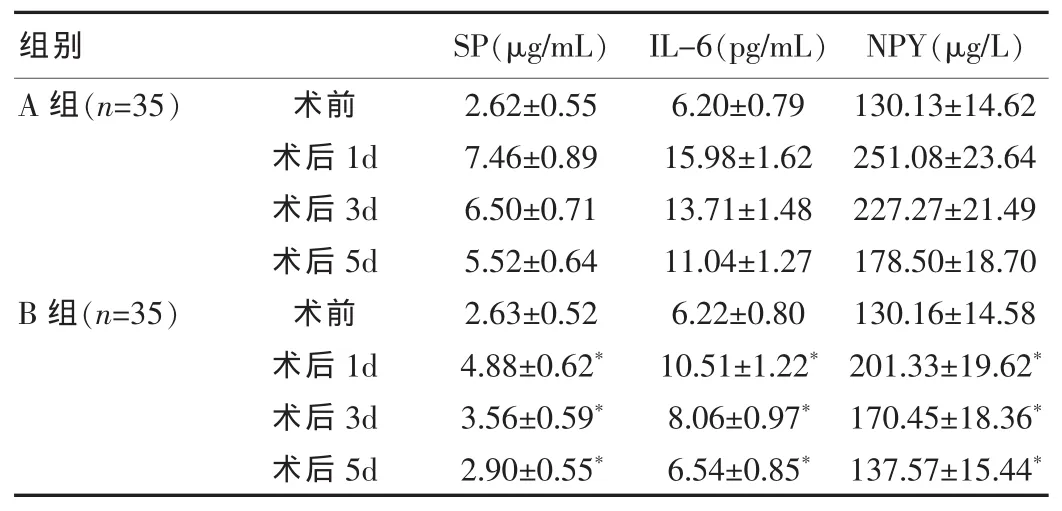
表2 两组术前及术后1、3、5d的血清疼痛应激指标水平比较
3 讨论
子宫肌瘤剔除术是妇科手术常见种类,且随着子宫肌瘤发病率的升高,本术式的临床应用率也不断提升,并且随着医学技术的发展及患者各方面需求程度的提高,患者对于微创术式的要求率也不断提升,而腹腔镜微创术式即是在此基础上发展起来的,临床对于腹腔镜微创术式优势方面的研究并不少见,其中对于其创口的相关研究尤其多,但是对于手术造成的机体应激的研究较为少见,而疼痛应激作为对患者术后生存质量影响极大的一个方面,对其进行控制方面的研究极为必要[4]。再者,SP、IL-6及NPY均是与疼痛密切相关的指标,且其在血清中的水平随疼痛程度加重而升高[5-6],因此对其在此类手术患者中的变化研究价值较高,有助于我们了解患者的疼痛应激程度。
本文中我们即就常规开腹手术与腹腔镜微创手术对子宫肌瘤剔除术患者疼痛应激的影响程度进行比较,比较结果显示,腹腔镜微创术患者的疼痛评分术后相对更低,且下降速度较快,在术后5天,已没有重度疼痛程度患者,而常规开腹组仍有2例,占5.71%。同时其血清SP、IL-6及NPY水平等与疼痛密切相关的指标在术后 5 天分别为 SP(2.90±0.55)μg/mL,IL-6(6.54±0.85)pg/mL,NPY(137.57±15.44)μg/L,较常规开腹组,也处于相对更低的水平,从而在主观与客观方面均肯定了腹腔镜微创术式导致的患者的疼痛应激相对轻微的优势[7-8],这与戴红艳[8]等在关于腹腔镜和开腹手术治疗子宫肌瘤的临床效果比较中的研究结果相一致。分析原因,我们认为腹腔镜微创手术在手术过程中其手术创口相对较小,因此其造成的创伤及疼痛应激程度较轻,另一方面,腹腔镜手术在盆腔内进行手术的过程中对于周围组织的不良影响也较小,而这进一步降低了创伤应激的发生,因此综合优势相对较高,而者也与以往的研究结果显示基本相同,但是考虑到患者的应激程度还可能受个人自身疼痛阈值等影响,加之研究的样本量相对较小,因此对其进行进一步研究探讨的价值较高。综上所述,我们认为腹腔镜微创手术对子宫肌瘤剔除术患者疼痛应激指标的不良影响小于常规开腹手术,故应用价值更高。
[1]徐明英.腹腔镜与开腹子宫肌瘤剔除术患者围术期应激状态比较[J].中国卫生产业,2013,10(9):18-19.
[2]贺婷,龙雪娇.经阴道与开腹子宫肌瘤剔除术对机体应激的影响[J].赣南医学院学报,2012,32(2):216-217.
[3]昝莉莉,金鑫,嵇富海,等.氟比洛芬酯对腹腔镜子宫肌瘤切除术患者术后镇痛效果及血小板聚集的影响[J].江苏大学学报:医学版,2010,20(1):77-78,83.
[4]Koyama S,Kobayashi M,Tanaka Y,et al.Laparoscopic repair of a postmyomectomy spontaneous uterine perforation accompanied by a bizarre tumor resembling polypoid endometriosis[J].J Minim Invasive Gynecol,2013,20(6):912-9166.
[5]钟敏,曾因明,柳垂亮,等.脊髓TNFα、IL-1β和IL-6在神经病理性疼痛过程中的表达变化[J].中国疼痛医学杂志,2010,16(1):42-44.
[6]林密迦,杨锡馨.高乌甲素对手术致痛大鼠P物质的影响[J].福建医药杂志,2011,33(2):73-74.
[7]钱宏,邹俊,徐宏坤.高乌甲素超前镇痛对术后疼痛及患者血清IL-2和 IL-6 水平的影响[J].江苏医药,2010,36(16):1899-1901.
[8]戴红艳.腹腔镜和开腹手术治疗子宫肌瘤的临床效果比较[J].白求恩军医学院学报,2013,11(6):524-525.

