人工股骨头置换术与内固定治疗高龄骨质疏松股骨粗隆间骨折的比较
李 伟,许永武
(南昌大学a.研究生院医学部2010级,南昌 330006;b.第三附属医院骨一科,南昌 330008)
股骨粗隆间骨折是一种多发于老年人的常见病,发病率占全身骨折的3%~4%,占髋部骨折的31%~51%[1]。高龄骨质疏松股骨粗隆间骨折患者多合并有复杂的内科疾病,全身基础情况较差,治疗以手术为主。目前常采用的手术方法包括复位内固定术及人工股骨头置换术,而长期以来临床上对这2种手术方式的疗效报道不一[2-3]。2010年8月至2012年8月,南昌大学第三附属医院骨一科采用4种[动力髋螺钉(DHS)、股骨近端锁定解剖板(LPFP)、股骨近端防旋髓内钉(PFNA)及人工股骨头置换]手术方式治疗高龄骨质疏松性粗隆间骨折的患者,笔者对为4种手术方法治疗的疗效进行比较。
1 对象与方法
1.1 研究对象
选择在本科住院治疗的骨质疏松性粗隆间骨折患者81例,男35例,女46例,年龄 75~95岁,平均85岁。致伤原因:平地摔伤67例,车祸伤5例,楼梯跌落9例。入院后经骨密度检查,81例患者均有不同程度的骨质疏松。按手术方法的不同分为4组:DHS 组 (25 例)、LPFP 组 (22 例)、PFNA 组(19例)及人工股骨头置换组(15例)。各组性别、年龄及骨折类型比较差异均无统计学意义(均P>0.05)。按照Tronzo—Evans分类,4组患者骨折类型情况见表1。
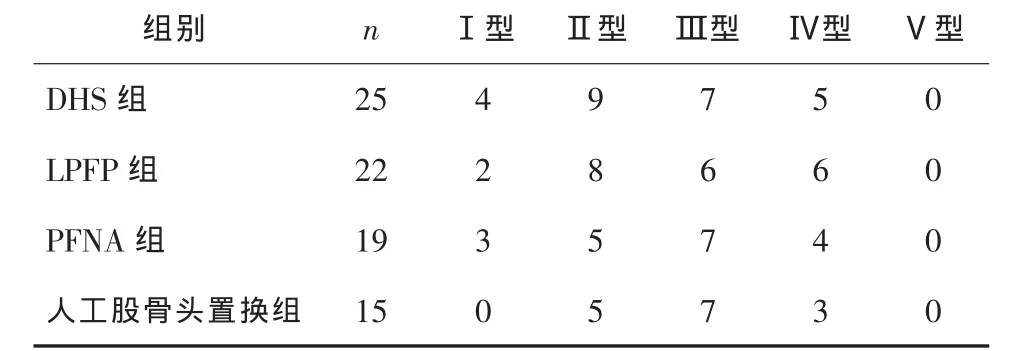
表1 4组患者骨折类型的情况
1.2 方法
1.2.1 术前处理
患者入院后,即行患髋正、侧位片,CT平扫+三维重建,明确骨折类型及分型,给予患肢皮肤牵引。完善术前检查,在全身情况许可的情况下行手术治疗。麻醉方式根据患者肺部及血氧饱和度情况选取全身麻醉或硬膜外麻醉。
1.2.2 手术方法
DHS组:取髋部外侧入路,暴露骨折端,复位后以克氏针固定,并于粗隆下2 cm股骨外侧正中通过角度尺打入1枚克氏针。C臂X线机下透视正位及蛙式位,见克氏针位置理想后明确主钉长度。扩孔后打入主钉,依次安装钢板及螺钉,逐层缝合切口。
LPFP组:入路同DHS组,复位后以克氏针固定。经C臂X线机下透视骨折复位满意后,选取适当解剖锁定板于粗隆下植入1枚螺钉固定,在粗隆部呈等边三角形植入3枚螺钉,依次安放远端螺钉后逐层缝合。
PFNA组:患者取仰卧位,骨折端闭合复位,C臂X线机透视复位满意后内收患肢,取股骨粗隆上方纵向切口,暴露大转子顶端,于大转子内侧凿开骨口,插入导针,C臂X线机透视确认导针位置后扩髓,插入主钉时应注意将螺旋刀片的打入口置于股骨颈中下1/3左右。安装瞄准臂及钻头套筒,按前倾角15°将导针植入股骨颈中轴线稍偏下方,确认导针位置,确定旋转刀片长度,沿导针方向在股骨外侧钻孔开口,打入螺旋刀片,C臂X线机确定螺旋刀片位置后锁定螺旋刀片。安装远端螺钉及主钉尾帽,逐层缝合。
人工股骨头置换组:取髋部外侧入路,切开关节囊,取出股骨头,将大小粗隆骨折块复位。并以不可吸收缝线固定。以大转子顶点为标志截骨,常规扩髓,确定假体大小。冲洗髓腔,搅拌骨水泥并将其注入,按15°前倾角植入假体。骨水泥凝固后安放双动头,冲洗关节腔后复位,逐层缝合。
1.2.3 术后处理
术后患者统一常规穿防旋鞋,术后第2天凌晨空腹抽取静脉血行血常规检查,并给予抗骨质疏松及预防下肢深静脉血栓治疗。术后负压球待引流量24 h<50 mL后拔除,常规摄片。3组内固定组常规使用抗生素2 d,嘱患者术后次日取半卧位,并逐步行足部屈伸活动、股四头肌等长收缩及关节屈伸功能锻炼。术后2周视骨折类型决定是否拄拐下地,6~8周后逐渐弃拐下地活动;人工股骨头置换组使用抗生素5 d,术后患者麻醉清醒后给予足部屈伸活动、股四头肌等长收缩及膝关节屈曲锻炼锻炼。并逐步拄拐下地。
1.3 观察指标及评介标准
1)手术时间:统计手术从切皮开始至关闭切口所需时间。
2)围术期实际失血量:使用手术前后红细胞压积(Hct)变化计算循环血量的线性方程[4-6]。 患者体质量及身高询问患者及家属临近期数据为准。
3)术后早期关节功能:术后3个月关节功能按Harris髋关节评分标准,优:≥90~100分;良:≥80~≤89 分;中:≥70~≤79 分;差:<70 分。
4)术后不良事件:包括手术感染、术后谵妄、肺部感染、泌尿系统感染、术后切割、术后假体松动、术后死亡事件等。
1.4 统计学方法
2 结果
2.1 各组手术时间、围术期实际失血量及不良事件发生率的比较
手术时间:DHS组明显短于人工股骨头置换组(P<0.05),LPFP 组、PFNA 组与人工股骨头置换组比较差异均无统计学意义(均P>0.05)。围术期实际失血量:DHS组及LPFP组明显少于人工股骨头置换组(均P<0.05),PFNA组与人工股骨头置换组比较差异无统计学意义(P>0.05)。不良反应:人工股骨头置换组不良事件发生率明显低于DHS组、LPFP组及 PFNA 组(均 P<0.05)。 见表 2。
表2 4组患者手术时间、围术期实际失血量及不良事件发生情况的比较
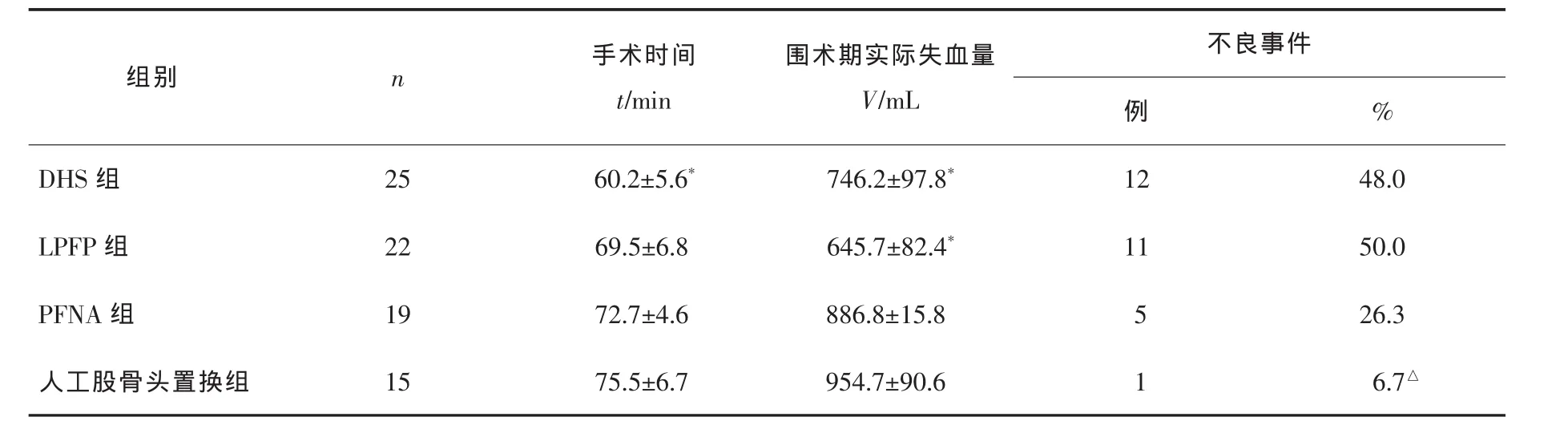
表2 4组患者手术时间、围术期实际失血量及不良事件发生情况的比较
*P<0.05与人工股骨头置换组比较;△P<0.05与DHS组、LPFP组及PFNA组比较。
组别 n 手术时间t/min围术期实际失血量V/mL不良事件例%DHS 组 25 60.2±5.6* 746.2±97.8* 12 48.0 LPFP 组 22 69.5±6.8 645.7±82.4* 11 50.0 PFNA 组 19 72.7±4.6 886.8±15.8 5 26.3人工股骨头置换组 15 75.5±6.7 954.7±90.6 1 6.7△
2.2 各组患者术后早期关节功能评分(Harris髋关节评分)情况的比较
人工股骨头置换组术后早期关节功能恢复明显优于DHS组、LPFP组及PFNA组。见表3。
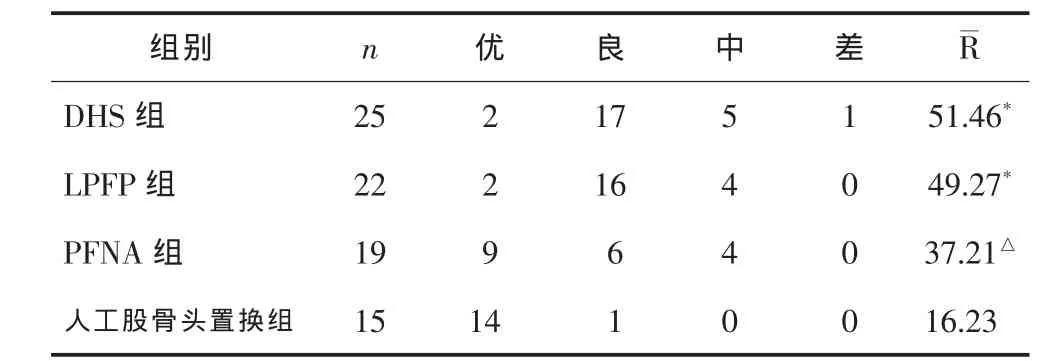
表3 各组患者术后早期关节功能(Harris髋关节)评分情况的比较
3 讨论
高龄骨质疏松股骨粗隆间骨折是骨质疏松症的严重并发症。随着人类寿命的延长及社会老龄化的发展,发病人数逐渐增高,且此型骨折常伴发其他器官或系统的疾病,全身状况差。骨质疏松症患者骨量低、质量差导致骨折多呈粉碎性,在术中复位困难,复位后内固定装置稳定性差,内固定物及植入物易松动、脱出,骨折愈合过程缓慢,恢复时间长,易发生骨折延迟愈合甚至不愈合[7]。治疗时易发生并发症,增加治疗的复杂性与风险性,致残率、致死率较高。罹患骨折并卧床后,将发生快速骨丢失,加重骨质疏松症[8]。 刘忠厚[9]指出,患者制动后每周骨丢失量约占骨总量的1%,而半年内骨丢失量可达骨丢失量的30%。
DHS属于髓外固定系统,其通过侧方滑动对骨折端进行有效加压。手术简单,手术时间短,然而DHS头颈部仅有1枚螺钉的设计,导致DHS在骨质疏松骨折中把持力不足,易切割股骨头。姜保国等[10]研究证实,DHS在老年股骨粗隆间骨折中有较高的失败率。
LPFP亦属髓外固定系统,按股骨粗隆外形设计,手术简单,术中出血量少,螺钉尾端可以与钢板丝孔紧密咬合,成为统一整体,其设计理念避免了单枚螺钉把持力不足的弱点。股骨颈部3枚螺钉呈三角分布,内固定整体具有较好的抗旋转与抗切割力。然而锁定系统无法进行加压,锁定钉不能改变方向,在Ⅲ-Ⅳ型骨折中对股骨粗隆间后方骨折块固定不足,术后不能早期下地活动。
PFNA属髓内固定系统,其股骨颈固定部分以旋转刀片代替了以往的螺钉,在打入股骨颈的过程中旋转刀片对周围骨质起到了填压的作用,而无DHS的骨质浪费,增大了固定的把持力,减少了股骨头切割。主钉有尽可能长的尖端和凹槽设计,可使插入更方便并避免局部应力的集中,减少断钉及钉尾处再骨折的发生率。PFNA符合生物力学设计,术后不良事件发生率低。然而螺旋刀片本身不能对骨折端加压,打入螺旋刀片时易导致骨折部位的分离。另外PFNA手术微创理念基于手术过程中骨折端闭合复位,高龄骨质疏松粗隆间骨折,多成粉碎性,术中复位相当棘手。
人工股骨头置换术于2009年被美国健康与保健委员会纳入股骨粗隆间骨折的标准治疗方式。其通过骨水泥填充骨与人工关节假体之间的空隙,增加骨水泥与骨之间的接触面积,使骨水泥侵入骨小梁,实现早期的稳定性。由于骨水泥凝固后能立即起到机械固定作用,人工股骨头置换不涉及骨愈合,术后患肢一般不缩短,患侧髋关节功能恢复快,减少了卧床时间,能提供早期的关节活动及负重。但此术式亦有不足之处,手术出血量大,手术时间相对较长,术后易发生周围骨溶解、假体松动、假体磨损及后期翻修困难等。
本研究结果显示:DHS组与LPFP组围术期实际失血量方面等手术风险方面占优势,但患者术后不良事件发生率较高,术后功能恢复不如人工股骨头置换组。PFNA组虽然术后不良事件发生率与人工股骨头置换组相似,但其术后功能恢复弱于人工股骨头置换组,加之整体内固定不能解决骨质疏松所致骨折愈合缓慢、卧床时间长及骨量丢失的恶性循环等问题,术后早期负重会引起骨结构破坏,导致股骨头颈部切割及髋内翻畸形。Jin等[11]报道,内固定治疗股骨粗隆间骨折的失败率为8%~16%。Pu等[12]利用PFNA治疗不稳定股骨粗隆间骨折87例,11例出现钉尾近端错配,9例因钉尾太长而至大腿疼痛。Miedel等[13]报道,对于不稳定股骨粗隆间骨折DHS组失败率为14%。
综上所述,高龄骨质疏松股骨粗隆间骨折4种治疗方式均可取的满意的临床疗效,其中人工股骨头置换术较传统内固定方式在高龄股骨粗隆间骨折治疗中拥有更好的术后关节功能,更低的不良事件发生率,可以作为此型骨折的常规选择之一。
[1]Oakes D A,Jackson K R,Davies M R,et al.The impact of the garden classification on proposed operative treatment[J].Clin Orthop,2003(409):232-240.
[2]谷贵山,孙大辉,王刚,等.人工关节置换与内固定治疗骨质疏松性不稳定股骨粗隆间骨折的比较研究[J].中国骨与关节损伤杂志,2007,22(12):993-995.
[3]何立江,林其仁,叶晖,等.老年股骨粗隆间骨折PFNA固定与人工股骨头置换手术治疗的比较[J].中国骨与关节损伤杂志,2009,24(12):1068-1070.
[4]Gross J B.Estimating allowable blood loss:corrected for dilution.[J].Anesthesiology,1983,58(3):277-280.
[5]祝晓忠,张世民,王欣,等.老年股骨转子间骨折PFNA内固定的隐性失血[J].中国矫形外科杂志,2010,18(17):1423-1426.
[6]Nadler S B,Hidalgo J U,Bloch T.Prediction of blood volume in normal human adults[J].Surgery,1962,51(2):224-232.
[7]张喜,戴春如.骨质疏松骨折患者股骨头骨小梁微结构及生物力学性能性别差研究[D].东南大学,2011.
[8]唐尤超,王远勤,林和平,等.骨形态发生蛋白2在骨质疏松症大鼠骨折愈合过程中的表达[J].中国组织工程研究与临床康复,2008,12(2):292-296.
[9]刘忠厚.骨质疏松学[M].北京:科学出版社,1998:250.
[10]姜保国,张殿英,付中国.股骨近端骨折的治疗[J].中华创伤骨科杂志,2004,6(5):484-487.
[11]Jin W J,Dai L Y,Cui Y M,et al.Reliability of classification systems for intertrochanteric fractures of the proximal femur in experienced orthopaedic surgeons[J].Injury,2005,36(7):858-861.
[12]Pu J S,Liu L,Wang G L,et al.Results of the proximal femoral nail anti-rotation (PFNA)in elderly Chinese patients[J].Int Orthop,2009,33(5):1441-1444.
[13]Miedel R,Ponzer S,Tornkvist H,et al.The standard gamma nail or the medoff sliding plate for unstable trochanteric and subtrochanteric fractures.A randomised,controlled trial[J].J Bone Joint Surg Br,2005,87(1):68-75.

