腹腔镜与开腹结肠癌根治术远期疗效比较研究
王凤明,姚田岭,王媛媛
(牡丹江医学院附属红旗医院,黑龙江 牡丹江,157000)
美国2010年版NCCN(National Comprehensive Cancer Network)中将腹腔镜正式纳入辅助治疗结肠癌的术式,并建议由经验丰富的外科医师施术[1]。英国NICN(National Institute for Clinical Excellence)也明确推荐腹腔镜辅助手术作为结肠癌治疗的备选方案。我国2010年版《结直肠癌诊疗规范》(卫生部医政司颁布)明确规定,可由经验丰富的外科医生组织并施行腹腔镜结肠癌手术。随着人民生活水平的提高,人们的膳食结构发生着变化,我国结肠癌发病率逐年提高。作为微创外科发展方向之一,腹腔镜结肠癌根治术悄然兴起。与传统开腹手术相比,腹腔镜手术患者创伤更小、对腹腔干扰更小、更加美观[2]。本文选取2008年4月至2011年12月我院同一手术组收治的68例结肠癌根治术患者,对比分析腹腔镜与开腹结肠癌根治术的远期疗效,现报道如下。
1 资料与方法
1.1 临床资料 2008年4月至2011年12月我院同一医师组收治68例结肠癌患者,男47例,女21例;37~78岁,中位年龄55岁;随机分为腹腔镜组与开腹组。两组患者肿瘤分期、年龄、性别、肿瘤类型、肿瘤部位等方面差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 术前需通过体格、肠镜、CT、B超等检查明确肿瘤大小、部位、浸润范围等。瘤体过大,体检可触及或CT、B超等检查证实肿瘤外侵等,均被界定为腹腔镜手术禁忌证;如患者合并严重基础性疾病(心肺疾病)、有腹部手术史、不能耐受长时间气腹等,也应慎行腹腔镜手术[3]。2010年版《结直肠癌诊疗规范》(卫生部医政司推出)明确规定,腹腔镜结肠癌手术患者应满足以下条件:无局部进展期或晚期表现;无急性肠梗阻或穿孔表现;无严重影响手术的腹腔粘连;保证能完成全腹腔探查[4]。
1.3 手术方法 均全麻,腹腔镜组患者取低截石位,术中根据需要可调整至头低位;分别于左、右上腹穿刺5 mm Trocar,脐下两侧腹部穿刺10 mm Trocar,脐孔建立CO2气腹,压力维持在12~14 mmHg,按结肠癌根治原则施术。应用内、外侧结合法,并按解剖层次完全游离结肠,结扎、切断血管,清扫淋巴结,完全切除病变部位肠段,吻合器吻合,清洁腹腔,放置引流,关闭腹腔切口。开腹组按常规结肠癌根治术施术,参照国际抗癌联盟标准(2007年版)进行术后病理分期[5]。
1.4 术后随访 术后采用信件、电话或门诊等方式随访,随访截止时间为2012年3月1日。记录患者存活时间、死亡原因、局部复发、远处转移时间与部位等。中位随访时间33个月,无患者失访。
1.5 统计学处理 采用SPSS 15.0软件进行统计学分析,计量资料采用t检验,以(±s)表示;计数资料采用χ2检验,Fisher确切概率法检验;应用Kaplan-Meier法计算存活率,采用Log-Rank检验结果的可靠性。
2 结果
两组手术均获成功。手术时间两组差异无统计学意义(P=0.457),术中出血量(P=0.038)、术后住院时间(P=0.031)两组差异有统计学意义,见表1。术后随访6~42个月,平均随访(30.3±11.2)个月,无失访病例。两组患者转移复发率差异无统计学意义,见表1;术后远期粘连性肠梗阻发生率差异有统计学意义(P=0.037),其他指标差异均无统计学意义(P>0.05),见表1。随访5年累计存活率,腹腔镜组为71.7%,开腹组为66.1%,经 Log-Rank检验差异无统计学意义(P>0.05)。
表1 两组患者术中及术后情况比较(±s)
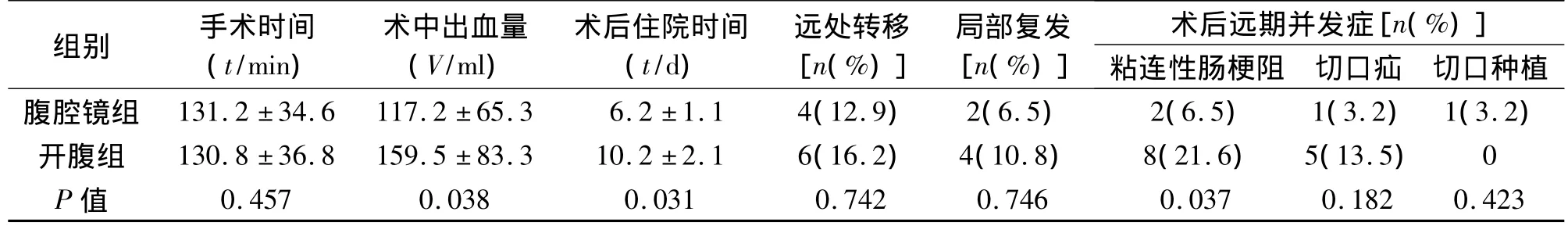
表1 两组患者术中及术后情况比较(±s)
术后远期并发症[n(%)]粘连性肠梗阻 切口疝 切口种植腹腔镜组 131.2 ±34.6 117.2 ±65.3 6.2 ±1.1 4(12.9) 2(6.5) 2(6.5) 1(3.2) 1(3.2)组别 手术时间(t/min)术中出血量(V/ml)术后住院时间(t/d)远处转移[n(%)]局部复发[n(%)]开腹组 130.8 ±36.8 159.5 ±83.3 10.2 ±2.1 6(16.2) 4(10.8) 8(21.6) 5(13.5) 0 P 值 0.457 0.038 0.031 0.742 0.746 0.037 0.182 0.423
3 讨论
随着腹腔镜技术及设备的不断改进,腹腔镜辅助结肠癌根治术得到广泛认可[6]。大量临床研究表明,腹腔镜结肠癌根治术具有出血少、患者创伤小、胃肠功能恢复快、机体免疫功能干扰小、住院时间短等优点,可安全地用于结肠癌的治疗。腹腔镜辅助结肠癌手术地位的确认,是基于欧美上世纪开展的一系列腹腔镜与开腹结肠癌手术大量病例临床研究取得的成果,如美国开展的COST研究、欧洲的COLOR研究及英国的CLASICC研究等[7]。这些研究从生活质量、短期疗效、局部复发、远期疗效方面得出的结论表明,腹腔镜结肠癌手术与开腹结肠癌手术一样,严格遵循肿瘤根治原则,可取得理想的短期恢复及远期存活率,且从理论与实践方面同时确立了腹腔镜治疗结肠癌手术的地位。
Guillou等[8]报道了300多例腹腔镜辅助与开腹手术患者的RCT,结果显示,腹腔镜组患者切口疝5年发生率明显低于开腹组。本研究结果显示,腹腔镜组患者切口疝发生率与开腹组差异无统计学意义。部分学者的临床实践显示,术后精细关闭手术切口可有效降低切口疝发生率。随着腹腔镜外科手术及腹腔镜辅助结肠癌根治术的不断开展,手术经验不断积累,很少有切口种植的相关报道。相当普遍的学术观点认为,切口种植的发生可能与腹腔镜器械因素及手术操作有关。本研究结果显示,仅1例患者于术后12周发现皮下转移,笔者由此认为术中注重保护切口可有效降低切口种植率。Dowson等[9]的研究表明,腹腔镜辅助手术可有效减轻术后并发症发生率;本研究结果表明,腹腔镜组粘连性肠梗阻发生率显著低于开腹手术,差异有统计学意义(P <0.05)。
腹腔镜结肠癌根治术相对传统开腹结肠癌手术是一种技术改进,在国内已开展10余年,文献报道多集中于短期疗效方面[10]。随着此技术的逐渐推广应用,远期疗效方面的报道逐渐增多[11]。大部分学者认为,腹腔镜手术可达到传统开腹手术相似的治疗效果,术中出血量少、创面小、美容效果好,但操作难度大,手术时间相对延长,术者需具备精湛的技术,手术室护士密切配合,以最大限度地缩短手术时间,确保手术顺利完成。腹腔镜辅助结肠癌根治术主要包括小切口下直视术与腹腔镜下游离术两个主要部分,但腹腔镜下游离术是腹腔镜辅助结肠癌根治术开展初期的关键,术中应掌握以下方面:(1)首先确定需游离的细致范围。镜下探查肿瘤位置与分期,根据需切除的网膜、肠管范围确定游离侧系膜、腹膜及网膜界限。为方便位置辨认,可用纱布条于肠管切缘处结扎以作辨认标志,同时纱布条还可显露肠管位置及便于提拉肠管。(2)游离过程中应注意分辨解剖标志。术中必须保证手术视野及解剖部位清晰可见,并注意解剖层次,确保输尿管、十二指肠、性腺血管等组织不受损害。(3)掌握中转开腹的相关指征。可根据手术难易程度、手术进程、解剖清晰度及有无副损伤等确定中转开腹的时机。(4)切口位置及长度选择应兼顾肠系膜血管处理及淋巴结清扫。(5)开腹后再次探查,确保游离过程中无副损伤,止血彻底。
临床研究表明,虽然腹腔镜辅助结肠癌根治术手术时间相对较长,但术中出血少,术后康复迅速,住院时间显著缩短。临床病理结果显示,腹腔镜辅助手术完全可达到结肠癌根治目的。因此,我们认为,腹腔镜辅助结肠癌根治术是安全、有效的,且可达到开腹手术的根治效果,相信随着人们对腹腔镜技术的熟悉与掌握,此技术会有更加广阔的发展空间。
[1]Engstram PF,Arnoletti JP,Benson AB 3rd,et al.NCCN clinical practice guidelines in oncology.Anal carcinoma[S].J Natl Compr Canc Net W,2010,8(1):106-120.
[2]Rieger NA,Lam FF.Single-incision laparoscopically assisted colectomy using standard laparoscopic instrumentation[J].Surg Endosc,2010,24(4):888-890.
[3]Kennedy GD,Heise C,Rajamanickam V,et al.Laparoscopy decreases postoperative complication rates after abdominal colectomy:results from the national surgical quality improvement program[J].Ann Surg,2009,249(4):596-601.
[4]Ng SS,Leung KL,Lee JF,et al.Long-term morbidity and oncologic outcomes of laparoscopic-assisted anterior resection for upper rectal cancer:ten-year results of a prospective,randomized trial[J].Dis Colon Rectum,2009,52(4):558-566.
[5]郑民华,冯波.从循证医学谈腹腔镜与开腹结直肠癌手术的比较[J].临床外科杂志,2009,13(11):676-678.
[6]郑民华.我国腹腔镜结直肠外科的发展[J].腹腔镜外科杂志,2010,15(6):401-403.
[7]Nelson H,Sargent D,Wieand HS,et al.A comparison of laparoscopically assisted and open colectomy for colon cancer[J].N Engl J Med,2004,350(20):2050-2059.
[8]Guillou PJ,Quirke P,Thorpe H,et al.Short-term endpoints of conventional versus laparoscopic-assisted surgery in patients with colorectal cancer(MRC CLASICC tria1):multicentre,randomised controlled trial[J].Lancet,2010,365(9472):1718-1726.
[9]Dowson HM,Bong JJ,Lovell DP,et al.Reduced adhesion formation following laparoscopic versus open colorectal surgery[J].Br J Surg,2008,95(7):909-914.
[10]Remzi FH,Kirat HT,Kaouk JH,et al.Single-port laparoscopy in colorectal surgery[J].Colorectal Dis,2008,10(8):823-826.
[11]Brunner W,Schirnhofer J,Waldstein-Wartenberg N,et al.Single incision laparoscopic sigmoid colon resections without visible scar:a novel technique[J].Colorectal Dis,2010,12(1):66-70.

